螺旋CT评估脾功能亢进部分脾动脉栓塞术后的动态演变价值
2021-07-01曹俊杰羊茂荣
曹俊杰,羊茂荣
我国脾功能亢进主要是因乙肝肝硬化门脉高压所致,临床主要表现为脾脏增大,血细胞三系降低,多数病人表现为血小板计数显著下降[1]。以往的治疗理念为外科手术治疗,但基于回顾性分析发现外科手术的创伤较大,术后合并爆发性感染等并发症的风险相对较高[2],即传统外科手术治疗的风险获益比不高。近年在介入技术不断发展的背景下,部分脾动脉栓塞(partial splenic embolization,PSE)成为脾功能亢进病人的又一治疗选择[3],其优势在于术中创伤较小,未栓塞的部分脾组织仍然保留了脾脏的部分正常功能,对病人的免疫、造血功能影响较小[4],可一定程度上弥补传统外科手术治疗的不足。PSE既减少血细胞破坏的场所,又可有效的降低门静脉压力[5]。近年来临床上关于PSE治疗脾功能亢进的研究逐渐增多,但关于PSE术后的CT动态表现研究较少。本研究通过分析乙肝肝硬化行PSE治疗病人的CT影像学资料,探讨CT对PSE术后病人恢复评估的临床价值。
1 资料与方法
1.1 临床资料 收集我院2016年12月至2019年6月因肝硬化脾功能亢进进行PSE术治疗的病人43例,其中男28例,女15例,年龄38~63岁。所有病人均明确诊断为乙肝肝硬化、脾功能亢进,均伴有不同程度血细胞减少,均无手术禁忌证。
1.2 方法
1.2.1 PSE操作 病人诊断明确并完成术前常规检查,无明显介入禁忌证后,择期行PSE。术时病人平卧DSA检查床上,腹股沟穿刺区消毒局麻后采用改良Seldinger穿刺股动脉后,置入血管鞘,再经血管鞘置入肝管,并选择性插入腹腔干造影,明确脾脏增大及脾动脉分支走形,再经肝管置入微导管,并选择性插入脾脏中下极动脉分支内,再次造影证实是拟栓塞血管。遂经微导管注入栓塞剂(300~500 m可吸收性明胶海绵颗粒),最大栓塞体积控制在70%内,术后穿刺区按压15 min,并加压包扎返回病房,下肢制动6 h,术后均给予抗生素预防感染治疗3~5 d,同时给予止痛等对症支持治疗。
1.2.2 CT扫描及图像分析 采用GE-16排CT扫描及增强扫描并运用GE数据后处理工作站,扫描参数:管电压120 kV,管电流280 mA,旋转时间0.4 s,螺距0.938,矩阵512×512。所有病人在行PSE术前3天和术后1周、4周、10周及6个月行上腹部CT扫描及增强扫描,增强扫描:经肘静脉注入碘海醇80~100 mL,注射速率 3 mL/s,于注射后20~25 s、60~65 s 和 120~125 s 进行动脉期、门脉期和平衡期扫描。随后将CT扫描原始数据输入CT数据后处理工作站中,并将图像重建成0.625 mm层厚,使用PRINT三维重建技术获得脾体积,PRINT间隔5~10 mm,分别获取术前及术后1周的脾脏体积,从而计算脾脏栓塞比例(即栓塞区脾脏体积/术前脾脏体积×100%),随后分析各时间节点的CT图像,具体参照邢卫红[6]报道的CT图像表现,梗死区较前缩小为部分修复、消失为完全修复。复查期间同时行血常规检查。
1.2.3 分组 根据栓塞后1周内的上腹部CT图像,测量脾脏栓塞体积百分比,≤50%为A组(n=29),>50%为B组(n=14)。
1.2.4 观察指标 (1)分别用脾梗死、组织液化坏死及组织修复等来描述栓塞后脾脏的改变,脾梗死的CT表现[7]:稍低密度影,边界清楚,增强后因病灶无强化;脾组织液化坏死CT表现[8]:梗死区出现液性密度影,边界清晰。(2)比较2组病人PSE术前后血细胞计数以及术后并发症情况。CT图像分析由2名影像诊断经验丰富的副主任或主任医师完成,若意见不一致需讨论达成一致。
1.3 统计学方法 采用t检验和χ2检验。
2 结果
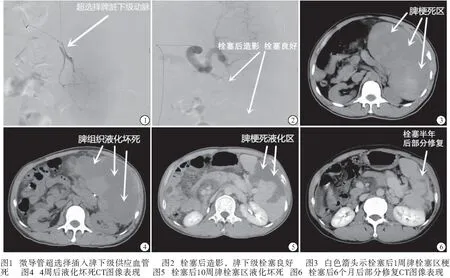
2.1 PSE术前、术后CT图像变化比较 PSE术前脾脏下级动脉走形正常,血液灌注良好,PSE术后造影显示脾下级栓塞良好(见图1~2)。PSE术后1周,2组病人脾脏略增大,43例病人均表现为梗死,CT平扫显示栓塞区出现节段性低密度改变,CT值略低于正常脾脏组织(见图3)。术后4周,B组CT值明显低于正常脾脏组织,脾脏组织均开始缩小,且以B组脾脏改变更为明显,2组病人均出现了栓塞梗死区液化坏死病例(见图4),其中A组1例,B组5例,2组液化坏死率差异有统计学意义(χ2=26.86,P<0.05)。术后10周,2组病人梗死区逐步萎缩、吸收,脾实质体积缩小,边缘轮廓可出现不规则改变,2组病人的CT值均与正常脾脏组织接近,A组16例(55.17%)表现为部分修复,剩余13例(44.83%)表现为完全修复,B组10例(71.43%)表现为部分修复,剩余4例(28.57%)表现为完全修复,其中7例(50.00%)伴有液化坏死,2组病人栓塞脾组织修复情况差异有统计学意义(χ2=17.56,P<0.05)(见图5)。术后6个月,2组病人的脾实质体积缩小并区域固定,A组28例(96.55%)表现为完全修复,1例(3.45%)表现为部分修复,B组6例(42.86%)表现为完全修复,8例(57.14%)表现为部分修复,2组病人栓塞脾组织修复情况差异有统计学意义(χ2=17.08,P<0.05)(见图6)。
2.2 2组PSE术后血细胞计数比较 2组病人术后均无脾脓肿病例,PSE术后2组病人白细胞计数(WBC)、红细胞计数(RBC)、血小板计数(PLT)差异均无统计学意义(P>0.05)(见表1)。
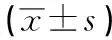
表1 2组病人围手术期血细胞计数
2.3 2组病人术后并发症发生率比较 A组病人合并少量胸腔积液者12例,未出现合并门静脉和/或脾静脉血栓、急性胰腺炎及脾假性囊肿病人,并发症发生率为41.38%;B组病人合并少量胸腔积液者7例,合并门静脉和/或脾静脉血栓、急性胰腺炎及脾假性囊肿病人各1例,并发症发生率为71.42%,2组并发症发生率差异有统计学意义(χ2=5.29,P<0.05)。
3 讨论
PSE是目前临床上治疗门静脉高压、脾功能亢进的主要方法,其原理是通过栓塞部分脾动脉,使部分脾脏组织缺血梗死、液化坏死失去功能。目前临床上对于PSE术中栓塞比例的认识不同,有研究指出栓塞比例较小可致脾功能亢进短期内复发,栓塞面积过大则可能会增加术后严重并发症的风险[7]。目前关于最佳栓塞比例的争论仍在持续,故对PSE术中栓塞比例进行深入探究具有一定的临床价值。PSE是在介入影像学基础上发展起来的新技术,故在治疗效果评价时采纳了许多影像学指标,如脾脏CT大小、脾脏CT密度等、MR信号等。此外,从治疗角度分析有必要将WBC、PLT、RBC等外周血细胞指标纳入脾功能亢进疗效评价指标中。朱婧等[10]研究指出,PSE术后1个月至6个月,病人外周血细胞显著增加,明显高于术前,但治疗前后的MR信号对比认为PSE的治疗效果较为理想。利锋等[11]研究发现PSE术中栓塞比例不同,术后CT表现以及外周血细胞亦不相同,且指出通过CT图像观察评估PSE治疗效果是一个不错的选择。本研究在上述研究的基础上纳入CT图像、外周血细胞、术后并发症等指标进行研究,结果显示43例病人PSE术后,脾脏体积整体呈现先增大,后缩小的规律,且术后6个月脾脏体积趋于固定,外周轮廓可出现分叶状改变,这与胡菊林[12]研究报道结果基本一致。当前认为术后脾脏体积增大多与栓塞区域组织缺氧、缺血导致的组织水肿,组织液化坏死等有关,早期的CT值变化亦与此有关,而后期脾脏组织体积缩小多与梗死灶纤维性改变,液化坏死区域吸收有关,CT值的变化多提示组织修复和瘢痕增生[13],这提示通过定期观察PSE术后脾脏大小有助于评估、判断脾功能亢进治疗效果。此外,A组病人术后发生栓塞区域液化坏死的风险较低,术后10周基本已经实现了完全修复,而B组病人术后发生梗塞区液化坏死的风险较高,术后组织修复相对较慢,提示PSE术中栓塞体积百分比≤50%更有利于病人术后恢复。
脾功能亢进病人随着病情进展会增加对外周血细胞的破坏,导致RBC、WBC、PLT的下降,致使病人出现贫血或出血倾向[14],故外周血检查是评估脾功能亢进病人PSE术后恢复情况的重要指标,而以往诸多研究指出PSE术后病人的PLT、WBC可出现缓慢上升并最终处理正常范围[15-16]。本研究发现术后2组病人的外周血变化总体趋势大致相同,且术后2周内PLT出现了快速增长,随后逐步趋于平稳,这与ARATEN等[17]报道基本一致,但目前尚未明确这种变化的发生机制。需要注意的时,本研究中部分PSE术后病人出现了发热情况,可能与术后组织液化坏死有关,且均给予了退热、抗炎等治疗,故从外周血细胞角度评价2组病人的疗效差异,其中掺杂的治疗因素较多,故以影像学特征性变化对比PSE术中不同栓塞体积对乙肝肝硬化脾功能亢进病人的治疗效果相对科学、合理。
PSE术后行CT扫描一方面是为了观察栓塞区脾脏的变化,另一方面是为了观察病人有无出现严重并发症。既往研究[18]指出,多数PSE术后病人会出现各类并发症,且出现并发症的风险以及并发症的严重程度与术中栓塞程度密切相关,术中栓塞程度越高则术后并发症发生率越高。本研究发现,51.16%的病人术后出现了各类并发症,其中术后早期并发症以胸腔积液和急性胰腺炎为主,且B组出现了合并急性胰腺炎的病例。胸腔积液的出现应与脾组织坏死后引发了局部炎症,炎性渗出物通过淋巴管进入胸腔有关,急性胰腺炎多与大面积栓塞过程中操作不当、插管不到位、误伤胰腺组织及动脉有关。此外,本研究还发现B组1例病人术后出现了面积较大的液化梗死区,长时间无法吸收继而形成了脾假性囊肿,这种囊肿极易引发感染和出血,故临床上应予以重视。
综上所述,螺旋CT可显示病人PSE术后脾脏栓塞区域及脾脏体积大小变化,评估术后并发症风险,PSE术中栓塞体积百分比≤50%更有利于病人术后恢复。
