基于循证理论的预见护理对胃肠手术患者苏醒指标及躁动影响
2021-06-21李华
李 华
(陆军军医大学第二附属医院,重庆 400037)
胃肠全麻手术治疗目前已经趋于成熟,但全麻术后出现的躁动并发症给患者带来诸多影响,如影响循环系统,引发高血压、心律失常等[1-2]。这种过度兴奋与不安的躁动状态不能及时得到处理,严重时会危及患者生命。再者,因多数胃肠全麻手术操作时间长,导致患者易出现低体温等情况[3-4],一旦发生会影响药物的代谢,拖延患者苏醒时间[5]。为此成熟科学的护理干预对于胃肠手术十分重要,也成为当前探讨重点与热点。本研究观察了基于循证理论的预见护理与常规护理对患者苏醒指标及躁动情况的影响,现将结果报道如下。
1 资料与方法
1.1纳入标准 ①全身麻醉者;②胃肠相关手术时间超过3 h者;③术前行常规检查,包括体温检查以及生命指标检测等,无感染以及发热;④依从与配合性较高,自愿参与研究:⑤年龄均大于18周岁。
1.2排除标准 ①妊娠与哺乳期患者;②高血压、严重心肺以及肝肾功能异常者;③重度感染、血液系统疾病以及传染病等者;④全麻手术禁忌者;⑤沟通障碍,或者严重神经系统以及精神疾病者。
1.3一般资料 回顾性分析2018年10月—2019年10月在陆军军医大学第二附属医院接受治疗并需要行全身麻醉的胃肠手术患者112例临床资料,其中2018年10月—2019年3月接受手术相关基础性护理措施患者56例为对照组,2019年4—10月接受基于循证理论的预见护理患者56例为干预组,对照组中男32例,女24例;年龄29~74(55.1±10.3)岁;ASA分级:Ⅰ级20例,Ⅱ级36例。干预组中男34例,女22例;年龄28~75(56.3±9.3)岁;ASA分级:Ⅰ级18例,Ⅱ级38例。2组年龄、性别以及ASA分级比较差异均无统计学意义(P均>0.05),数据较为均衡,有可比性。本研究获《赫尔辛基宣言》伦理要求。
1.4方法
1.4.1对照组 给予患者常规术前健康指导以及宣教,向患者讲解手术的目的、操作过程以及麻醉方法,麻醉后可能会出现的情况,包括不良反应以及有关注意事项等;常规实施体温护理,调节手术以及苏醒室的温度,在苏醒期使用被子或者热毯为患者保温,确保温度在36~37 ℃;术后严密监测,观察患者机体指标并等待其苏醒。
1.4.2干预组 在对照组干预基础上予以患者基于循证理论的预见护理干预。
1.4.2.1确定循证理论问题 成立循证干预小组,小组成员包括护士长、责任主管护师与护士,由主管护师与医师指导小组工作,小组实施以循证理论为依据,提出护理所需问题,进而结合相关文献与临床经验,针对胃肠全麻手术出现的问题等制定措施。
1.4.2.2实施预见护理 ①术前预见护理:与患者及家属详细沟通,了解患者病况并做好宣教工作,由护理人员向其讲解手术及麻醉过程,告知胃肠手术中胃管、不同导管的作用,帮助患者对手术与麻醉有进一步的了解,从而缓解心理压力,提高依从性的同时监测并评估患者心理情况,监测患者体征,为后续护理做准备。②预见性麻醉护理:进入苏醒期后,因机体内残留有麻醉药,患者可能会兴奋及躁动,预见性加强防护措施,避免可能出现坠床等伤害,可使用约束带等稳固患者,待疼痛恢复,应严格遵医嘱对患者使用镇痛药物,从而规避疼痛所诱发的躁动,此外需严密观察患者血气指标,确保患者呼吸通畅等。③预见性体位与环境护理:为确保患者舒适,指导患者采取平卧姿势,减少对血管或者神经系统造成的压迫,保证患者病房的湿度、温度,减少人员流动,保持环境卫生。④预见性保温护理:调节手术室与苏醒室的温度,在术前1 h,给予患者使用水暖毯,提前加热手术台,但需要注意确保患者体温不可超过37.6 ℃,同时操作需要熟练,缩短患者身体在外部的暴露时间,在输液时,注意消毒处理的同时可预先加热液体,维持输液温度与患者身体温度的一致性,术中所用冲洗液可预先放置于保温箱(42 ℃)。⑤术后护理:术后密切观察患者的切口情况,防止感染发生,评估患者心态,给予患者心理疏导并适当对患者肢体进行按摩,调理饮食等。
1.5观察指标 ①观察2组患者的麻醉应激反应,包括心率与血压。②比较2组苏醒相关指标,包括拔管时间、监护(PACU)滞留时间、苏醒完全时间及体温。③记录2组躁动发生率。参考文献[6]对患者进行躁动评分。3分:术后患者情绪较为激动,激烈挣扎且需要多名护理人员才能控制;2分:术后患者情绪出现异常,会出现自主拔除导管等其他异常行为;1分:苏醒后患者情绪有波动,但在医护的安抚与劝说下有所缓解;0分:术后患者无躁动
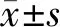
2 结 果
2.12组患者处于麻醉苏醒期阶段的心率与血压比较 干预组患者心率与血压值更加趋近于正常值,而对照组患者的血压与心率较高,组间比较差异均有统计学意义(P均<0.05)。见表1。
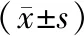
表1 2组胃肠手术患者处于麻醉苏醒期阶段的心率与血压比较
2.22组苏醒有关指标比较 干预组患者的拔管时间、PACU滞留时间以及苏醒完全时间均明显短于对照组(P均<0.05);干预组患者的苏醒体温相较于对照组更趋近正常体温,但组间比较差异无统计学意义(P>0.05)。见表2。
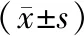
表2 2组胃肠手术患者护理干预后苏醒有关指标比较
2.32组躁动发生率比较 干预组患者躁动发生率为10.7%,明显低于对照组的35.7%,差异有统计学意义(P<0.05)。见表3。

表3 2组胃肠手术患者护理干预后躁动发生率比较 例(%)
3 讨 论
多数胃肠全麻手术为大型手术,术中予以全麻操作可以大幅度降低患者术中的疼痛程度,有助于手术顺利进行[7-8]。但术中也具有一定的风险性,例如因手术操作导致患者机体代谢功能紊乱,手术时间过长引起低体温,在麻醉恢复期出现强烈的躁动以及血压与心率变化等应激反应[9-10]。术后的应激反应会大大增加其他重要器官的并发症,尤其对于部分心肺功能以及血压异常者,增加了各种心脑并发症的风险[11-12]。为此,对胃肠手术患者及时开展科学及全面的护理干预是非常重要的。目前多项研究表明,通过细致、全面、专业化的护理干预可以最大限度降低手术带来的相关并发症发生率,提高疗效同时改善其预后[13-14]。
基于循证理论的预见护理是当前临床一种较为新型的护理模式,通过循证支持,大量的文献依据为参考,为护理小组提供支持,进而形成系统的护理方案,为患者提供预见性护理,这种护理模式更加系统化和优质化,对于降低患者交感神经兴奋度以及帮助患者恢复体温有着重要的价值,同时可减少不良反应的发生。本研究结果提示,干预组患者麻醉苏醒期阶段血压与心率均低于对照组,其变化值更加趋近于正常值,而对照组患者的血压与心率较高,提示予以循证理论的预见护理能够降低患者的应激反应。干预组患者的躁动发生率明显低于对照组,这是因为通过循证理论预见性护理干预后,对患者采取诸多措施,缓解患者术后疼痛,提高术后体温,缓解呼吸不畅,进而减少了躁动的发生,可见基于循证理论的预见护理能够稳定生命体征同时降低躁动发生率。干预组患者的PACU滞留时间、拔管时间、苏醒完全恢复时间均明显短于对照组,可见基于循证理论的预见护理促进了患者复苏并有助于患者术后的快速恢复。分析原因与护理中所采取的措施有直接关系:基于循证理论的预见护理能够对患者实施麻醉相关护理、环境护理及心理支持等,帮助患者了解麻醉手术相关情况,并掌握术后可能出现的不良反应等,进而稳定了患者的情绪,避免因为对术后症状不知情而出现较大的情绪波动,加重应激反应。护理中给予患者体温干预,大大降低了低体温对患者中枢的伤害,提高了患者机体的免疫功能,促进机体内麻醉药物的快速代谢等,缩短了麻醉后患者意识的恢复时间。
综上所述,基于循证理论的预见性护理,有助于稳定胃肠手术患者的情绪及生命体征,有利于患者苏醒,降低躁动发生率,这对于目前临床护理工作有较大的指导意义,为今后做好护理工作奠定了基础。
利益冲突:作者声明不存在利益冲突。
