气管横断入路行保喉食管切除治疗颈段食管癌
2021-06-20武鹏叶凡林刃與邹长林林晓铭李贺
武鹏,叶凡,林刃與,邹长林,林晓铭,李贺
温州医科大学附属第一医院,浙江 温州 325015,1.耳鼻咽喉科;2.放疗科;3.心胸外科
颈段食管癌发病率较低,占所有食管癌的5.0%[1]。在我国,颈段食管癌的手术治疗占重要的地位。长期以来,咽、喉、食管全切术是治疗颈段食管癌的金标准[2],但是这种扩大切除给患者带来了极大的痛苦,失去喉的生理功能后患者生活质量极低,同时手术并发症的发生率也较高[3]。近年来手术方式越来越多样化,但仍存在一些问题,如适应证的选择、消化道重建方式及如何降低反酸、误吸、吻合口瘘等并发症的发生率等,仍待进一步的探讨。本研究回顾了温州医科大学附属第一医院耳鼻咽喉科5例保留喉功能的颈段食管癌手术的临床经验,就相关问题进行探讨。
1 资料和方法
1.1 一般资料 2017—2019年温州医科大学附属第一医院耳鼻咽喉科手术治疗的颈段食管癌患者中5例保留喉功能。患者均为男性,年龄56~73岁,中位年龄63.6岁,主诉均为进食困难及疼痛。术前行电子喉镜、气管镜及胃镜检查以明确肿瘤部位、声带活动情况以及气管有无受累。术前胃镜下取活检,获取病理依据。术前行颈、胸部增强CT、MRI、下咽食管造影和颈部B超以明确肿瘤范围和淋巴结转移情况。肿瘤范围:1例病变单纯位于颈段食管,1例肿瘤累及下咽,3例颈段和胸腔段多个原发灶合并累及下咽,5例患者肿瘤均未见累及喉部,喉镜示双声带活动正常。肿瘤分期:T2N1M0 2例,T2N2M0 1例,T3N2M0 1例,T3N3M0 1例。5例患者均为鳞状细胞癌,均有颈部淋巴结转移,其中,气管旁淋巴结转移4例,颈VI区淋巴结转移1例。
1.2 手术方法 手术方式均为胸、腹腔镜下游离食管和胃体+食管旁淋巴结清扫+双颈淋巴结清扫+双喉返神经探查+颈段食管(或包括下咽及甲状腺)肿瘤切除+管状胃制作+胃、咽吻合术+气管前壁造瘘术。
1.2.1 胸、腹部手术:右侧胸腔镜下游离食管,清扫双侧喉返神经旁、气管旁、上腔静脉旁、隆凸下、下肺静脉旁淋巴结。腹腔镜下处理胃周围血管和韧带后,剑突下行腹正中切口4~5 cm,将胃拉出腹腔,直线切割闭合器将残胃处理成管状放回腹腔,待行胃咽吻合(见图1)。
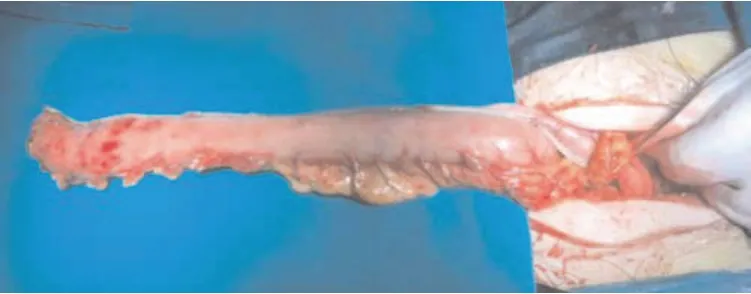
图1 制备完成的管状胃
1.2.2 颈部手术:可与腹部手术同时进行。颈前U形切口,分离皮瓣,根据情况行颈淋巴结清扫。显露气管,取2~4气管环横行切断气管全层(见图2),检查气管后壁累及情况,探查并松解双侧喉返神经(见图3),安全范围内切除受累的下咽及食管。冲洗创面,上提管状胃行胃咽吻合(见图4)。缝合气管断端,气管前壁造瘘,留置气切套管。
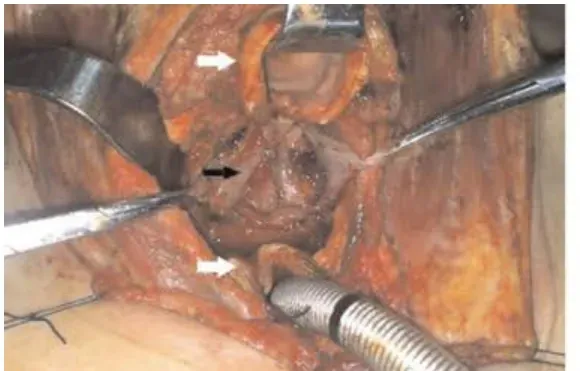
图2 气管横断后暴露食管(白色箭头所示为气管断端,黑色箭头所示为食管)
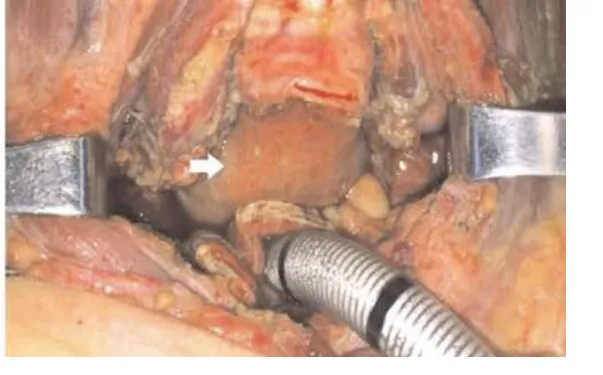
图4 上提管状胃行胃咽吻合(白色箭头所示)
1.3 随访 出院后2周第1次门诊复查,评估言语及吞咽功能,了解呛咳及胃酸反流等并发症情况,之后每2~4周复查1次。
2 结果
术后1例患者出现单侧声带麻痹但不影响呼吸和进食,其余患者言语功能良好,无声嘶,2例患者出现左侧胸腔积液及肺不张,予以闭式引流后好转。5例患者均有不同程度胃酸反流,经质子泵抑制剂和胃动力药治疗后明显改善。术后4例患者接受了放、化疗,1例患者因个人原因未行放化疗。5例患者在院期间无重大并发症,无院内死亡,无气管坏死、创口感染和咽瘘。
术后随访2~36个月。1例患者术后2个月失访,经电话回访及查阅市云影像平台数据得知患者术后1年肿瘤复发,后因肺部感染等因素死亡。 另1例患者术后1年出现右侧颈部淋巴结肿大,手术切除后病理报告转移性鳞癌,该患者已随访36个月,恢复良好。其余患者无肿瘤复发征象,目前均健在。除失访患者外,其余4例患者吞咽功能恢复良好,气管套管术后3~4个月拔除,鼻饲管术后0.5~1个月拔除,患者无呼吸困难,无吞咽困难,无进食呛咳和吸入性肺炎等。
3 讨论
颈段食管癌的治疗仍存有争议,有研究显示单纯放疗的5年生存率为24.12%[4],KELLEY等[5]报道的单纯放疗5年生存率仅为12%。近年来研究发现,在肿瘤未累及或部分累及喉的情况下,保留未受累的喉组织,既不影响胃液反流及吸入性肺炎的发生率,也不影响肿瘤切除的彻底性,并且手术有较高的成功率和患者生存率[6-8]。更重要的是,该手术方式提高了患者的生存质量,更易被患者接受。有学者认为,单纯颈段食管癌以及肿瘤侵犯下咽部1 cm以内者宜行全部喉功能保留,而肿瘤累及下咽1 cm以上的高龄患者宜行部分喉或全喉切除[9]。另有学者认为只要肿瘤未累及喉,就不该作全喉切除,即使侵犯喉部,也应根据情况做相应的喉的处理,术中注意留足安全边界(喉黏膜约1 cm,食管黏膜约为3 cm),只有喉严重侵犯者才做喉全切除[10]。
本研究中5例患者单纯颈段食管癌1例,术后随访21个月,未见明显肿瘤复发,其余4例肿瘤累及下咽(小于1 cm),术前检查未见喉部累及,双侧声带活动可,无声带麻痹。1例患者术后1年肿瘤于喉部复发,后因肺部感染等原因死亡。该患者高龄(73岁)、肿瘤累及下咽、伴双侧颈淋巴结转移、术后未放化疗等均为不良预后因素。另1例患者术后1年出现颈部淋巴结肿大,食管及咽喉部未见肿瘤复发。其余患者随访期间均未见肿瘤复发。我们认为保留喉功能的手术适应证有两点:①颈段食管癌病变局限于食管内或累及下咽,在未累及喉部及双侧喉返神经时,在保证安全切缘的前提下可行全部喉功能保留;②肿瘤已侵犯喉部,至少一侧喉返神经正常时,可行部分喉功能保留。
由于颈段食管只有5 cm左右,保喉的颈段食管癌切除无法达到传统意义的有效切缘,因此术中视野的显露以及尽可能提高胃咽吻合的高度是获得满意手术效果的关键。我们将气管横断,断端向上下分离,此方法可将视野最大化,能更清晰地显露颈段食管,准确评估肿瘤有无食管外侵犯,有无气管及喉的累及,同时,可直视下完成食管上端的切断和缝合,尽可能提高吻合口的高度和精确度,避免了在狭小空间内操作的不便,并有利于喉返神经的保护。手术结束时,气管断端直接缝合,前壁造瘘并留置气切套管,术后根据恢复情况拔除。即使术中保喉失败,气管断端也可拉到颈前行气管造瘘,减少手术步骤及时间。本组5例患者,气管断端均生长良好,无坏死,无大出血等并发症,除1例失访外,其余4例患者均顺利拔管,无明显气管狭窄。
颈段食管癌与喉返神经关系密切,术前应常规行电子喉镜检查,明确有无声带麻痹。术中喉返神经损伤可影响患者的呼吸及吞咽功能,并导致呛咳以及吸入性肺炎等。本研究中1例患者术后出现单侧声带麻痹,喉返神经损伤率为20%,这一结果低于MAKINO等[11]报道的28.1%。
颈段食管癌常有颈部淋巴结转移,其中以气管旁或喉返神经旁淋巴结居多[12-13]。MUKHERJI等[14]报道颈段食管癌及下咽癌淋巴结转移主要至II-IV区。有学者提出,即使浸润深度局限于黏膜层的颈段食管癌,也应行颈部淋巴结清扫[15]。本组5例患者均有颈淋巴结转移。其中,气管旁淋巴结转移4例,单纯颈VI区淋巴结转移1例。有研究[16]统计颈段食管癌发生颈淋巴结转移为54.1%,周维安等[17]研究发现术前颈淋巴结阴性术后病理阳性率为42.1%,气管食管沟及上纵隔淋巴结阳性率为27.2%。因此,我们认为,颈段食管癌应常规行颈淋巴结清扫。
颈段食管癌切除后食管重建的办法很多,管状胃尤其适合肿瘤下切缘位于胸廓入口以下的病例。研究显示管状胃能显著降低吻合口瘘及食管反流的发生率,安全性、可靠性高[18]。胸、腹腔镜手术具有术野清晰、微创等优势,本研究中所有患者均采用胸、腹腔镜下管状胃代食管的办法修复,5例患者住院期间无吻合口瘘、吻合口狭窄,无进食困难等并发症,虽然均有不同程度胃酸反流,但最终经药物治疗后明显改善。
对于颈段食管癌的治疗,手术加放、化疗的综合治疗模式已越来越得到认可。我国《食管癌诊疗规范(2018年版)》中提到,T1b-3N0-1M0期患者首选手术治疗,本组中3例患者为此标准,T3-4aN1-2M0期患者可选择先行术前辅助放化疗或单纯化疗或放疗,术前辅助治疗结束后再评估是否可以手术治疗,本组中2例患者为此标准,其中1例患者化疗后不耐受,另1例患者手术意愿强烈,未行术前放化疗。然而,2020版《中国临床肿瘤学会(CSCO)食管癌诊疗指南》提出,对于距环咽肌小于5 cm的颈段食管癌患者(cT1b-cT4a,任何N分期)首选根治性同步放化疗,放疗后可考虑巩固化疗(II级推荐),新辅助治疗+食管切除术仅为III级推荐(2B类证据)。但是已有研究显示,术前辅助放化疗可有效控制肿瘤进展,提高肿瘤切除率,延长患者生存期限[19-22],同时,新辅助治疗后行保喉手术也能取得不错的效果[23]。鉴于颈段食管癌的治疗目前仍然缺乏高级别临床证据,目前我科对于手术切除有困难的患者,一般采用术前放化疗,同时,本研究收集病例时间为2017—2019年,当时参考老的诊疗标准,这也是本研究的不足之处,我科今后会在指南和最新的临床研究的指导下,改进治疗方法,同时争取扩大样本量,为颈段食管癌的综合治疗带来更好的研究数据与临床经验。
综上所述,保喉食管切除治疗颈段食管癌在详细评估的基础上,严格把握手术适应证,准确切除肿瘤, 留足安全边界,术后辅以放、化疗,可获得良好的临床效果;术中采取气管横断入路,可将手术视野最大化,提高病变切除精准度,降低吻合难度,减少术后并发症的发生。
