母乳喂养对极低出生体重儿近期临床预后的影响
2021-06-18王译杜逸亭马骄巨容
王译,杜逸亭,马骄,巨容
(电子科技大学医学院附属妇女儿童医院·成都市妇女儿童中心医院,四川 成都 611731)
随着救治技术的进步,早产儿尤其是极低出生体重儿(very low birth weight infants,VLBWI)的存活率有了显著提高。有研究[1-2]显示,出生时体重在500~1500 g的新生儿坏死性小肠结肠炎(necrotizing enterocolitis,NEC)的发病率约为7%,病死率为20%~30%。VLBWI是指出生体重为1 000 ~1 500 g的新生儿,因身体发育状况极不成熟,住院时间长,院内并发症多,故恰当的喂养管理对其存活有重要作用[3]。母乳是新生儿纯天然的营养来源,营养价值高,是其他人工配方乳不能替代的。本研究旨在分析母乳喂养对VLBWI近期临床预后的影响。
1 资料与方法
1.1 一般资料
选择2019年1月至2019年12月出生于电子科技大学医学院附属妇女儿童医院VLBWI 139例为研究对象,根据喂养方式不同分为母乳喂养组(n=76)和早产儿配方乳喂养组(n=63)。母乳喂养组中,男性40例,女性36例;胎龄(30.6±3.5)周;出生体重(1247±418.3)g。早产儿配方乳喂养组中,男性35例,女性28例;胎龄(30.3±2.9)周;出生体重(1 253±398.2)g。本研究院伦理委员审核批准,且两组新生儿性别、胎龄、出生体重比较,差异无统计学意义(P>0.05)。
纳入标准:出生体重<1 500 g,入院日龄≤24 h。排除标准:(1)先天性消化道畸形;(2)遗传代谢性疾病;(3)重度窒息;(4)合并其他影响住院天数的疾病;(5)非医嘱离院或因其他原因死亡者。本研究终点为遵医嘱离院(离院标准:体重≥1 800 g,孕周≥35周,能经口完成全奶量,无影响出院的疾病)。
1.2 方法
母乳喂养组采用母乳喂养,母乳由家长按照规范要求贮存,按时按量送至科室。当喂养量达100 mL·kg-1·d-1时,使用母乳添加剂强化,一般从1/4开始,3 d无明显不适则改为1/2,3 d后仍无明显不适则加为全强化;早产儿配方乳喂养组采用早产儿配方乳喂养,热卡80 kcal/100 mL。两组患儿均在生后24 h内开奶,经口胃管间歇性喂养,1 mL/kg,1次/2 h,并以20 mL·kg-1·d-1的速度加奶。有腹胀、呕吐表现的患儿,注奶前先回抽胃内容物,如残留奶量≤前次奶量10%,则注回胃内,当次喂奶时减去残留奶量。如残留奶量>前次奶量/3,则停喂1次。同时,根据新生儿的成长需要和机体的适应情况,逐渐增加喂养量。动态评估患儿吸吮、吞咽能力,适时给予奶瓶吸吮喂养。经肠内喂养能量不够者,按《早产儿管理指南》[4]、《早产/低出生体重儿喂养建议》[5]制定肠外静脉营养予以补足。
1.3 观察指标
(1)喂养相关情况:包括恢复至出生体重所需时间、奶量达100 mL·kg-1·d-1所需时间、静脉营养时间和体重增长速率;(2)相关不良事件的发生率:感染、喂养不耐受和Ⅱ~Ⅲ期NEC的发生率。感染事件包括败血症、肺炎、肠炎、尿路感染和颅内感染;喂养不耐受为具备下列1项及以上者:腹胀、呕吐(呕吐物为胆汁或血性物质,呕吐≥3次/d、残奶量>前次喂奶量的1/3、奶量不增或减少≥3 d;NEC的诊断按《实用新生儿学》的标准[6]。
1.4 统计学分析
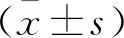
2 结果
2.1 两组新生儿喂养相关情况比较
两组新生儿静脉营养时间、体重增长率比较,差异无统计学意义(P>0.05);母乳喂养组新生儿恢复出生体重所需时间、奶量达100 mL·kg-1·d-1时间、住院时间短于早产儿配方乳喂养组(P<0.05)。见表1。
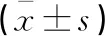
表1 两组新生儿喂养相关情况比较
2.2 两组新生儿喂养相关不良事件发生率比较
两组新生儿喂养中的感染率比较,差异无统计学意义(P>0.05);母乳喂养组新生儿喂养不耐受及Ⅱ~Ⅲ期NEC的发生率低于早产儿配方奶组(P<0.05)。见表2。
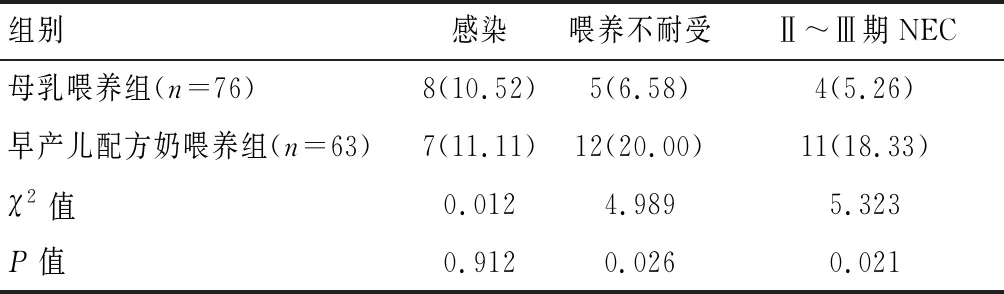
表2 两组新生儿喂养相关不良事件发生率比较[n(%)]
3 讨论
VLBWI器官系统发育不成熟,抵抗力低下,出生后易并发各种疾病,合理喂养是提高新生儿存活的重要一环。母乳中含多种抗体和免疫物质,能够增强新生儿的抵抗力,特别是早产儿母乳中的蛋白质含量及多种矿物质含量高于足月儿母乳,更加适合早产婴儿的生长发育,降低相关并发症发生率[3,7]。国内外均倡导在新生儿重症监护病房(neonatal intensive care unit,NICU)中施行母乳喂养,同时早产儿营养需求高,纯母乳喂养不能完全满足生长需求,后期常需添加母乳强化剂[3]。本研究结果显示,母乳喂养组新生儿恢复至出生体重所需时间、奶量达100 mL·kg-1·d-1所需时间和住院时间均短于配方奶喂养组(P<0.05),表明母乳喂养有利于VLBWI的生长发育;而两组新生儿所需静脉营养时间和体重增长速率比较,差异无统计学意义(P>0.05),可能与本研究样本量较少有关。
感染是VLBWI常见并发症,理论上母乳初乳中含有的多种抗体和免疫物质,可以增强早产儿的免疫保护力,降低感染发生率。国外学者研究[8]发现,在出生后28 d内母乳喂养量每增加10 mL·kg-1·d-1,感染发生率可降低约19%。本研究结果显示,两组新生儿非NEC的院内感染发生率无统计学意义(P>0.05),考虑院内感染的发生受多因素影响,而非一个因素作用。
新生儿喂养不耐受也是较易发生的并发症,为新生儿胃肠功能异常导致喂养困难的一组症候群[9]。VLBWI胃肠道发育极不成熟,且胃肠动力差,是导致喂养不耐受的关键因素。有资料[10]显示,母乳喂养新生儿的胃排空更快,可能与母乳中清蛋白比例较高,胃内凝乳更柔滑有关。而母乳内所含的胆汁可刺激脂肪酶在新生儿十二指肠内被胆盐激活,乳化母乳中的脂肪,使其成为小微粒,有利于脂肪消化吸收[11]。此外,早产儿母乳中的谷氨酰胺,可维护小肠黏膜的结构完整性,降低肠道通透性,协助水钠在小肠内的转运,促进分泌型IgA的产生,增加消化酶的活性,促进胰腺功能;牛磺酸可以增进机体免疫功能,有利于脂类的消化吸收。在多种因素的作用下,母乳通过提高胃肠屏障功能、促进消化吸收,从而提高VEBWL喂养耐受性。本研究也显示,母乳喂养组新生儿喂养不耐受的发生率低于早产儿配方奶组(P<0.05)。
NEC是新生儿期常见的严重获得性胃肠道疾病,早产儿尤其 VLBWI多见,是新生儿肠穿孔的主要原因之一。国内外资料[12]显示,新生儿NEC的发病率为5%~10%,死亡率可达10%~30%。目前普遍认为,纯母乳喂养可降低NEC发生风险、提高早产儿存活率,并改善远期预后[13],可能是母乳中的低聚糖可有效阻止细菌黏附于消化道黏膜,还可促进双歧杆菌生长。此外,母乳内分泌型IgA对消化道也有保护作用[14]。本研究结果也显示,母乳喂养组Ⅱ~Ⅲ期NEC的发生率低于早产儿配方乳喂养组(P<0.05)。
综上,母乳喂养可以促进VLBWI的恢复,缩短住院时间,降低新生儿喂养不耐受及NEC的发生率,值得倡议推广。
