疏肝解郁方联合盐酸舍曲林片治疗功能性便秘伴抑郁临床研究*
2021-06-17李静李秀玉胡蓉陈军
李静,李秀玉,胡蓉,陈军
1.中国人民解放军总医院第六医学中心,北京 100048;2.陕西中医药大学,陕西 咸阳 712046
功能性便秘与精神心理因素密切相关,心理应激可能通过“脑-肠轴”影响肠道功能,研究发现功能性便秘合并抑郁的患者高达67.5%~75.5%[1]。临床常用通便药物如乳果糖、复方聚乙二醇电解质散等,但不适症状缓解不明显,且停药后便秘很快复发[2]。越来越多的研究发现,采用认知行为学疗法或精神反馈疗法治疗便秘疗效更为确切[3-4]。笔者采用疏肝解郁方联合盐酸舍曲林片治疗功能性便秘伴抑郁,取得满意疗效,现报道如下。
1 资料与方法
1.1 一般资料选择2016年5月至2019年5月就诊于解放军总医院第六医学中心中医医学部门诊的64例功能性便秘伴抑郁患者为研究对象,按照随机数字表法分为治疗组和对照组,每组各32例。治疗组女20例,男12例;年龄18~65(47.56±6.15)岁;病程5~49(12.0±1.7)个月。对照组女22例,男10例;年龄18~65(44.37±6.33)岁;病程4~50(13.0±1.4)个月。两组患者性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 便秘参照RomeⅢ功能性胃肠疾病条目[5]:①必须满足以下两条或多条:A排便费力;B粪便干结或坚硬;C有排便不尽感或不顺畅感;D有肛门直肠的涩滞不通和(或)肛门阻塞感;E排便需使用非药物如手法进行协助(以上5条均至少每4次排便中有1次);F每周排便少于3次。②无药物情况下几乎无松散大便;③诊断肠应激综合征的条件不充分。抑郁符合中国精神障碍分类与诊断标准第3版(CCMD-3)中抑郁的诊断标准[6]。
1.2.2 中医诊断标准 参照《中医病证诊断疗效标准》[7],①排便时间延长,粪便干燥坚硬;②重者大便艰难,干燥如栗,可伴少腹胀急,神倦乏力,胃纳减退等症;③排除肠道器质性疾病。其中,气滞证的诊断标准为大便不畅,欲解不得,甚则少腹作胀,嗳气频作,苔白,脉细弦。
1.3 病例纳入标准符合上述诊断标准;辨证为气滞证的患者;年龄18~65岁;患者或患者直系亲属同意并签署知情同意书。
1.4 病例排除标准同时参加其他临床试验;存在便秘报警症状:大便粗细改变、大便潜血阳性、缺铁性贫血、梗阻性症状、近期开始的便秘、直肠出血、直肠脱垂、体质量减轻等;经检查表明乃直肠、结肠等器质性病变(如结肠息肉、肿瘤、克隆氏病、肠结核等)导致的便秘;合并严重恶性肿瘤、心脑血管疾病、血液病患者以及癔病、精神疾病者。
1.5 治疗方法对照组口服复方聚乙二醇电解质散(深圳万和制药有限公司,批号:国药准字H20030827),每次125 mL,每天2次。治疗组给予盐酸舍曲林片联合疏肝解郁方治疗,盐酸舍曲林片(山西仟源医药集团股份有限公司,批号:国药准字H20060316),每次100 mg,每天1次;疏肝解郁方具体药物组成:柴胡15 g,当归15 g,白术12 g,茯苓12 g,川芎12 g,醋香附12 g,赤芍12 g,酒大黄10 g,瓜蒌12 g,陈皮9 g,百合9 g,炙甘草6 g。由本院中药房制备成中药颗粒剂,每日1剂,早晚口服。
1.6 观察指标焦虑、抑郁状态采用汉密顿抑郁量表-17项(hamilton depression scale-17,HAMD-17)评分进行评估,本量表共17项内容,按照量表进行评分:轻度抑郁:HAMD-17评分<7分;中度抑郁:HAMD-17评分为7~17分;重度抑郁:HAMD-17评分为18~24分。大便情况采用大便次数采取患者居家记录计数,按每周排便次数计算;便秘自评量表(patient assessment of constipation symptom,PACSYM)评分由粪便性状、直肠症状、腹部症状3个部分共12个条目组成,按症状从无到非常严重分别计为0~4分,每个部分分数相加获得总分。粪便性状按粪质坚硬、量少2个条目满分8分;直肠症状按次数、费力程度、疼痛、不尽感、有便意难以排除、直肠出血或撕裂、直肠烧灼感等7个条目满分28分;腹部症状有胃痛、腹部痉挛、腹胀等3个条目满分12分。
1.7 统计学方法所有数据采用SPSS 19.0统计学软件,计量资料结果采用均数±标准差()表示,组间比较采用立样本间Mann-Whitney U检验;P<0.05为差异具有统计学意义。
2 结果
2.1 两组功能性便秘伴抑郁患者治疗前后HAMD-17评分比较两组患者治疗后HAMD-17评分低于本组治疗前,且治疗组治疗8周后HAMD-17评分低于对照组同期治疗后,差异具有统计学意义(P<0.05),见表1。
表1 两组功能性便秘伴抑郁患者治疗前后HAMD-17评分比较 (,分)
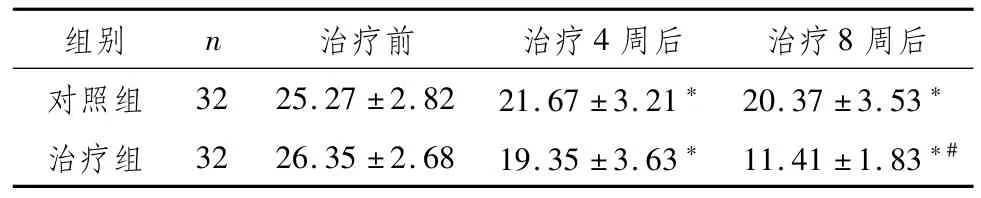
表1 两组功能性便秘伴抑郁患者治疗前后HAMD-17评分比较 (,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后同期比较,#P<0.05
组别 n 治疗前 治疗4周后 治疗8周后对照组 32 25.27±2.82 21.67±3.21*20.37±3.53*治疗组 32 26.35±2.68 19.35±3.63*11.41±1.83*#
2.2 两组功能性便秘伴抑郁患者治疗前后排便次数比较两组患者治疗后排便次数多于本组治疗前,且两组患者治疗8周后排便次数多于治疗4周后,差异具有统计学意义(P<0.05);治疗组治疗后排便次数与对照组治疗后同期比较,差异无统计学意义(P>0.05),见表2。
表2 两组功能性便秘伴抑郁患者治疗前后排便次数比较 (,次)
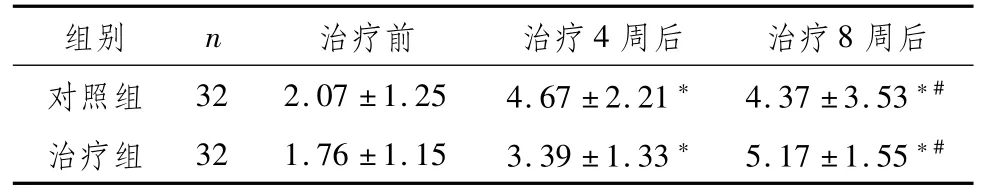
表2 两组功能性便秘伴抑郁患者治疗前后排便次数比较 (,次)
注:与本组治疗前比较,*P<0.05;与本组治疗4周后比较,#P<0.05
组别 n 治疗前 治疗4周后 治疗8周后对照组 32 2.07±1.25 4.67±2.21*4.37±3.53*#治疗组 32 1.76±1.15 3.39±1.33*5.17±1.55*#
2.3 两组功能性便秘伴抑郁患者治疗前后粪便性状评分比较两组患者治疗后粪便性状评分低于本组治疗前,且治疗组治疗8周后粪便性状评分低于对照组同期治疗后,差异具有统计学意义(P<0.05),见表3。
表3 两组功能性便秘伴抑郁患者治疗前后粪便性状评分比较 (,分)
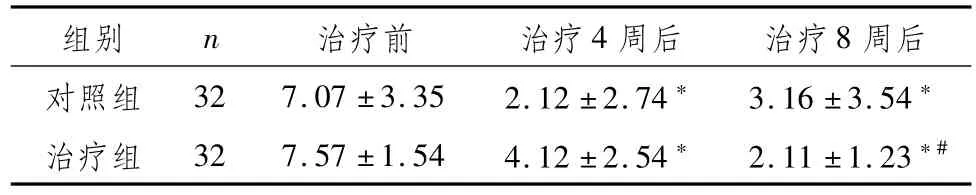
表3 两组功能性便秘伴抑郁患者治疗前后粪便性状评分比较 (,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后同期比较,#P<0.05
组别 n 治疗前 治疗4周后 治疗8周后对照组 32 7.07±3.35 2.12±2.74*3.16±3.54*治疗组 32 7.57±1.54 4.12±2.54*2.11±1.23*#
2.4 两组功能性便秘伴抑郁患者治疗前后直肠症状评分两组患者治疗后粪便性状评分低于本组治疗前,且治疗组治疗8周后粪便性状评分低于本组治疗4周后及对照组同期治疗后,差异具有统计学意义(P<0.05),见表4。
表4 两组功能性便秘伴抑郁患者治疗前后直肠症状评分 (,分)

表4 两组功能性便秘伴抑郁患者治疗前后直肠症状评分 (,分)
注:与本组治疗前比较,*P<0.05;与本组治疗4周后比较,▲P<0.05;与对照组治疗后同期比较,#P<0.05
组别 n 治疗前 治疗4周后 治疗8周后对照组 32 21.16±2.23 18.07±4.54*14.07±2.82*治疗组 32 20.69±3.56 14.11±1.66*4.12±1.25*▲#
2.5 两组功能性便秘伴抑郁患者治疗前后腹部症状评分比较两组患者治疗后腹部症状评分低于本组治疗前,且治疗组治疗8周后腹部症状评分低于本组治疗4周后及对照组同期治疗后,差异具有统计学意义(P<0.05),见表5。
表5 两组功能性便秘伴抑郁患者治疗前后腹部症状评分比较 (,分)
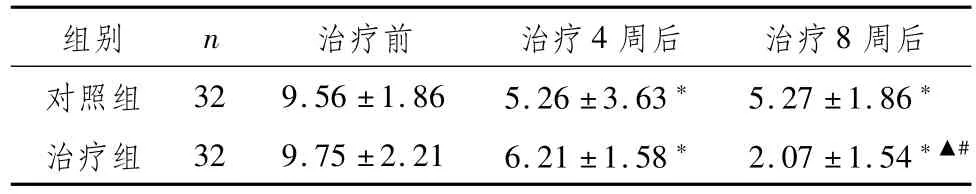
表5 两组功能性便秘伴抑郁患者治疗前后腹部症状评分比较 (,分)
注:与本组治疗前比较,*P<0.05;与本组治疗4周后比较,▲P<0.05;与对照组治疗后同期比较,#P<0.05
组别 n 治疗前 治疗4周后 治疗8周后对照组 32 9.56±1.86 5.26±3.63*5.27±1.86*治疗组 32 9.75±2.21 6.21±1.58*2.07±1.54*▲
3 讨论
临床研究发现,抑郁通常与便秘相随,精神因素可作为功能性便秘的独立危险因素[8]。有研究表明,采用功能量表对老年人的排便情况与精神障碍进行筛查,在合并有抑郁、焦虑、心境障碍及躯体功能症状的亚组人群中,便秘的发生率更高[9]。已有研究提示,人格特质,尤其是神经质、恐惧、焦虑、抑郁个性可使功能性胃肠功能紊乱,尤其是便秘的发生率更高[10]。临床调查发现,即使部分患者的临床症状无法达到抑郁/焦虑的诊断标准,但便秘的出现也与之有关,提示便秘的产生与社会、心理因素密切相关[11]。同时,抑郁患者直肠最低敏感计量、最大的耐受性及直肠和括约肌收缩发生率均高于正常人群[12]。
中医认为,便秘的病机复杂,涉及疏泄不足、气阴两虚、津枯血燥、阳明腹热等多方面,尤其肝主疏泄,其中重点则为疏泄二便,肝气不疏则会导致腑气不畅,以排便次数减少、间隔时间延长,伴有大便干结难解等为临床表现。中医内科学关于便秘的分型颇多,本研究重点探讨气滞型便秘,此类型多与肝气郁结相关。既往报道也提示,气滞性便秘的各个症状与抑郁临床症状亦十分相似[13]。唐容川在《血证论》提出:“木之性主于疏泄,食气入胃,全赖肝木之气以疏泄之……”气滞型便秘的中医病机为之疏泄不及、脾胃升降无功,为典型的“木克土”证候[14]。事实上,这些论述与“脑-肠轴”观点遥相呼应,中枢系统与胃肠神经网络之间存在双向调节的通路,包括肠道菌群、神经内分泌系统、免疫系统等多个方面[15]。
本研究从中西医抗抑郁角度着手治疗,评估其对抑郁伴便秘的患者大便的改变情况。复方聚乙二醇电解质散可迅速改善大便次数,但是随着时间延长,至第8周时,大便次数、性状等没有进一步改善的趋势。疏肝解郁方联合盐酸舍曲林方干预,可观察到直肠症状与腹部症状持续改善,至治疗8周后无论大便次数及其他评分均显著优于对照组,其中,治疗组在直肠症状的改善更具有优势。
综上,气滞型便秘的患者或者抑郁合并便秘的患者更适宜采用中西医结合治疗。对于肠道菌群的影响以及更为远期停药后大便恢复的情况,有待深入研究,以期得到更具充实的研究数据。
