腹腔镜剔除术与经皮微波消融治疗子宫腺肌病效果对比△
2021-06-17陈丽春
陈 丽 春
(深圳市龙岗区第三人民医院 深圳 518115)
子宫腺肌病为子宫肌层病变,可导致患者围经期腹痛进行性加重、经期延长及不孕等情况[1]。临床常采用子宫切除术治疗子宫腺肌病,但手术创伤大,且不适宜有生育要求的患者,但保留子宫的治疗方案一般会伴有病灶残留,术后容易复发,严重影响患者日常生活[2~3]。而腹腔镜剔除术是在腹腔镜的引导下将病变组织进行切除,可保留子宫,减轻手术损伤[4]。经皮微波消融治疗是利用微波辐射形成的热能短时间内造成热场内病灶组织凝固性坏死进行治疗的方法[5]。为选择合适的手术方案,本研究主要比较腹腔镜剔除术与经皮微波消融治疗子宫腺肌病的效果,现报道如下。
1 资料与方法
1.1 一般资料
本研究经我院医学伦理委员会批准,采用前瞻性随机试验法,选择2015年1月~2021年1月于本院治疗的子宫腺肌病患者共70例,按照随机数字表法分为A组和B组各35例。A组年龄28~55岁,平均年龄(41.52±4.51)岁;病程3~8年,平均病程(5.51±0.83)年。B组年龄29~55岁,平均年龄(42.03±4.34)岁;病程2~9年,平均病程(5.87±0.92)年。两组一般资料比较(P>0.05),具有可对比性。患者及其家属均自愿签署知情同意书。
1.2 入选标准
纳入标准:(1)符合《妇产科学(第9版)》[6]中子宫腺肌病诊断标准;(2)首次接受相关治疗;(3)符合相关手术适应证;(4)术前行宫颈宫颈细胞学检查为良性病变。排除标准:(1)合并其他子宫疾病;(2)合并凝血功能障碍;(3)合并肝肾功能障碍;(4)患者无生育需求,要求切除子宫。
1.3 方法
入院后完善血常规、血生化检查,采用西门子sequoia 512型号彩色多普勒超声仪检查盆腔,明确病变部位、性质、大小。
1.3.1A组
采用经皮微波消融治疗:患者取仰卧位,超声定位后,常规消毒、铺巾。静脉清醒镇静麻醉,根据病灶的大小,在超声的引导下向病灶内植入微波电极。采用微波肿瘤治疗仪(南京维京九洲医疗研发中心,MTC-3C型)进行消融,微波发生频率设定为2450MHz,消融过程中超声实时监测,高回声达到预定消融区边缘0.5cm时停止消融,待热场气泡散去后进行静脉超声造影,观察消融区域造影剂灌注情况,若消融区域仍有大量造影剂充盈,立即补充消融治疗。
1.3.2B组
采用腹腔镜剔除术:患者取仰卧位,行气管内全身麻醉,常规手术野皮肤消毒、铺巾。取脐下缘做一纵行切口,长约1cm。气腹针穿刺成功后充气(气腹压15mmHg),置入腹腔镜,探查腹腔脏器无异常则改头低臀高位30°,直视下分别取麦氏点、左下腹反麦氏点及耻骨联合上3横指向左旁开3cm依次做3个穿刺孔,分别用对应的穿刺针穿刺,于不同穿刺点放置不同操作装置,在腹腔镜下完整剔除子宫病变组织,充分止血,用1号可吸收线间断缝合子宫肌层,还原子宫,冲洗腹腔,查无活动性出血,排空腹腔内气体,缝合切口。
1.4 评价指标
(1)术中情况:记录两组术中出血量及手术操作时间;(2)术后恢复情况:记录两组术后下床活动时间、恢复饮食时间;(3)疼痛程度:于术前、术后3d、1周,采用视觉模拟评分法(Visual Analogue Scale,VAS)[7]评估两组患者疼痛程度,共0~10级,0分代表无疼痛,10分代表严重疼痛,评分越高表示疼痛程度越深;(4)记录两组术后1d阴道流液的发生率及术后1d的发烧率。
1.5 统计学方法
2 结果
2.1 术中情况
A组手术时间短于B组,术中出血量少于B组,差异有统计学意义(P<0.05),见表1。
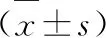
表1 两组术中情况比较
2.2 术后恢复情况
A组术后下床活动时间、恢复饮食时间早于B组,差异有统计学意义(P<0.05),见表2。

表2 两组术后恢复情况
2.3 疼痛程度
术后3d、1周,两组VAS评分低于术前,且A组低于B组,差异有统计学意义(P<0.05),见表3。
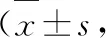
表3 两组不同时点的VAS评分比较分)
2.4 术后阴道流液及体温变化
A组术后1d阴道流液发生率高于B组,发烧率低于B组,差异有统计学意义(P<0.05),见表4。

表4 两组术后1d阴道流液、体温变化比较[n(%)]
3 讨论
子宫腺肌病病机为子宫内膜腺体或间质侵入子宫肌层,引起患者子宫肌层增生性改变,导致子宫结构改变[8]。传统的根治性手术创伤较大,术后会造成患者内分泌功能紊乱、盆腔功能减弱等影响[9]。经皮穿刺微波消融治疗及腹腔镜剔除术为微创手术,不仅可以保留患者生育能力,还可维持子宫的生理功能,保持盆腔解剖结构的完整性,对患者术后恢复有促进作用。
本研究结果显示,A组手术时间短于B组,术中出血量少于B组,说明相较腹腔镜剔除术,经皮微波消融治疗可缩短子宫腺肌病患者的手术时间,减少术中出血量。分析原因在于,经皮微波消融治疗是通过短时间内产生高温来阻断病灶的血流供应,使病灶坏死,操作简单,手术时间较短[10]。此外,置入体内的微波电极体积细小,并在超声引导下精准穿刺,可以减少术中渗血,且不会造成其他组织出血。腹腔镜剔除术穿刺装置直径较大,且需钝性分离病灶并取出体外,患者皮肤及子宫肌层切口较大,术中出血较多,且需术后缝合,手术时间较经皮微波消融术长[11]。本研究结果显示,A组下床活动时间、恢复饮食时间早于B组,说明相较腹腔镜剔除术,经皮微波消融治疗可促进子宫腺肌病患者的术后恢复。分析原因在于,经皮微波消融术操作在超声监测下于体外进行,可准确显示病灶部位及边界,减少不必要的损伤,且可通过微波高温变性清除病变组织,术后无需缝合穿刺眼,患者恢复较快[12]。而腹腔镜剔除术的创面较大,患者术后恢复较长,下床活动及进食时间较晚。
本研究结果显示,术后3d、1周,A组VAS评分低于B组,说明经皮微波消融治疗可减轻子宫腺肌病患者的术后疼痛。原因在于,微波消融治疗患者术后的创面较小,病灶内组织坏死后无神经兴奋传导,术后疼痛症状较轻[13]。而腹腔镜剔除术是通过切除病变部位来治疗该疾病,创面较大且容易与周围分泌物及组织器官接触,术后疼痛明显。
本研究结果显示,A组术后1d阴道流液发生率高于B组,术后1d发烧率低于B组,说明腹腔镜剔除术可减少子宫腺肌病患者的阴道流液,而经皮微波消融可降低子宫腺肌病发烧率。原因在于,经皮微波消融治疗为原位灭活病灶治疗,消融后坏死组织发生液化,部分液体经阴道流出[14]。而腹腔镜剔除术将病灶清除体外,创面液体渗出较少,因此术后阴道流液量较少。此外,腹腔镜剔除术是以腔镜引导,通过肉眼观察病变组织,并行病灶切除,手术创面较大,且易与腹腔内脏器等接触,愈合较慢,对体温影响较大[15]。而经皮微波消融治疗为病灶原位治疗,手术创面较小,且脏器官对创面刺激较小,因此体温较稳定。
综上所述,与腹腔镜剔除术比较,经皮微波消融治疗子宫腺肌病可减少术中出血量、缩短手术时间,减轻术后疼痛,维持术后体温稳定,促进术后康复,但容易引起患者术后阴道流液,临床应用时应注意。
