全胃切除术、近端胃大部切除术治疗贲门癌的效果及对近期预后的影响
2021-06-17李东峰
李 东 峰
(河南省荣军医院胸外科 新乡 453000)
贲门癌是一种食管胃交界部腺癌,发于人体食管与胃部交界处下方1~2cm处[1]。近年来贲门癌发生率呈上升趋势,且预后较差[2],故贲门癌的治疗方式的选择尤为重要。临床治疗贲门癌的主要方式为外科手术,外科手术方法又分为近端胃大部切除术和全胃切除术两种,但两种方式效果有所差异,选用何种方式对患者预后更有利尚无定论[3]。本研究比较全胃切除术和近端胃大部切除术治疗贲门癌的疗效和对近期预后的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年2月~2018年2月纳入我院的80例贲门癌患者为研究对象,使用随机数字表法分为研究组和对照组各40例。两组患者性别、年龄、TNM分期等一般资料比较无统计学意义(P>0.05),见表1。

表1 一般资料比较
1.2 纳入标准
(1)符合贲门癌诊断标准[4]者;(2)充分知情同意并签署知情同意书者;(3)预计生存期≥6个月者。
1.3 排除标准
(1)合并其他恶性肿瘤者;(2)伴有严重心肝肾疾病者;(3)妊娠期或哺乳期女性;(4)合并严重感染或免疫系统疾病者;(5)行新辅助放化疗者;(6)胃肠道手术史者;(7)有腹腔种植转移者。
1.2 方法
两组患者均使用全麻气管插管。对照组患者实行近端胃切除,通过腹部入路,在食管残端置入底订座,管状吻合器通过胃窦开口和食管吻合,淋巴结清扫至第6区,组内患者经左胸切口3例,经左胸腹联合切口4例,经上腹正中切口37例。患者食管和空肠、胃吻合均采用吻合器吻和。研究组患者实行全胃切除术,通过腹部入路,在闭合十二指肠残端和食管断端置底订座,在距离Treize韧带20cm左右处切断空肠,同时游离小肠系膜,上提远端空肠,管状吻合器通过远端空肠断端进入小肠,在结肠前与食管侧进行吻合,闭合空肠的断端,在距吻合口下方60cm处安放底订座,近端空肠与其行侧侧吻合,闭合近端空肠断端,用细丝线加固缝合口,淋巴结均清扫至第11区,组内患者经腹上腹正中切口29例,经胸腹联合切口11例。两组患者经手术后均接受亚叶加奥沙利铂、氟尿嘧啶药物组合治疗4个周期。
1.3 指标检测方法
(1)手术情况:记录两组患者手术完成所需时间、术中出血量和术后住院时间,其中术中出血量以称重法进行计算,分别称取术前术后所用纱布的质量,两者的质量之差即为术中出血量;(2)手术造成的应激反应程度[皮质醇(Cor)、C反应蛋白(CRP)]:于患者术前、术后次日清晨抽取4ml空腹静脉血,离心取上层血清,采用放射免疫分析法测定患者Cor、CRP;(3)血清肿瘤标志物[血清癌胚抗原(CEA)、糖类抗原72-4(CA72-4)、糖类抗原-199(CA-199)]:于患者术前、术后半年清晨抽取4ml空腹静脉血,离心取上层血清,使用全自动电化学免疫测定仪测定患者CEA、CA72-4、CA-199;(4)1年内复发率、死亡率、术后并发症发生率:观察手术后1年内两组患者出现的1年内复发率、死亡率和并发症情况。
1.4 观察指标
分析两组患者手术时间、手术出血量、术后住院时间及1年内复发率、生存率、并发症发生率差异,比较手术前和术后次日清晨Cor、CRP变化,比较手术前和手术半年后CEA、CA72-4、CA-199变化。
1.5 数据分析
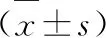
2 结果
2.1 两组手术情况比较
研究组患者手术时间、术中出血量、术后住院时间均高于对照组(P<0.05),见表2。

表2 两组手术情况比较
2.2 手术造成的应激反应程度比较
术后次日清晨,两组患者Cor、CRP水平均较手术前升高,研究组患者Cor、CRP水平均高于同期对照组(P<0.05),见表3。

表3 两组患者手术应激反应比较
2.3 两组血清肿瘤标志物比较
手术半年后,两组患者CEA、CA72-4、CA-199水平均较手术前降低,且研究组CEA、CA72-4、CA-199水平低于同期对照组(P<0.05),见表4。

表4 两组血清肿瘤标志物比较
2.4 两组1年内复发率、死亡率、术后并发症发生率比较
术后半年内无死亡病例;手术后1年内,研究组患者的复发率、死亡率、术后并发症发生率均低于对照组(P>0.05),见表5。
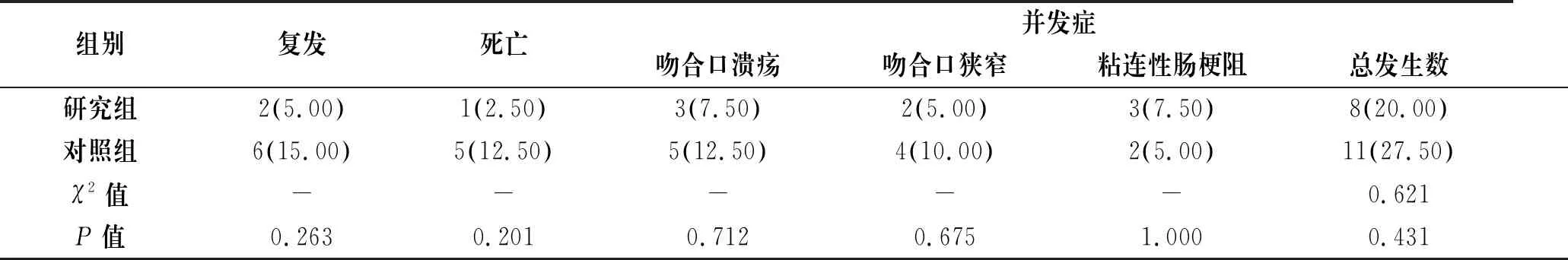
表5 两组患者1年内复发、死亡、术后并发症发生情况比较[n=40,n(%)]
3 讨论
贲门癌是临床常见的恶性肿瘤之一,我国男性贲门癌发病率高于女性,男女之比约为2∶1[5]。鉴于贲门癌的解剖学特点,其早期缺乏特征性症状,通常当患者表现出吞咽困难、消瘦、贫血貌等较为明显的临床症状时,癌症已经发展至中晚期[6],因此及时选择有效的治疗方式尤为关键。
患者是否存在淋巴结转移、患者肿瘤是否已浸润浆膜层及患者病灶切除程度是影响贲门癌患者生存的主要因素[7]。目前临床治疗贲门癌的主要方式为外科手术切除患者病灶并进行区域淋巴结清除,手术切除方法的选择会影响患者的生存情况。近端胃大部切除术和全胃切除术均已成熟,且安全性也已得到证实[8]。对于给予贲门癌患者何种手术方式仍然存在争议,部分学者认为全胃切除术优于近端胃大部切除术,因为保留远端胃会导致术后反流严重,且淋巴结清扫无法完全清除,复发率较高;还有部分学者认为近端胃大部切除可保留胃的部分功能,若患者处于贲门癌早期,则保留远端胃对患者健康无碍,且有利于术后抗反流[9]。本研究结果表明,实施全胃切除术的患者手术时间和住院时间更长,出血更多。其可能原因是全胃切除操作较为复杂,患者所受创伤更大,导致研究组患者手术时间更长,出血更多,需要住院更长时间才能恢复。患者手术后应激反应程度也与患者术中情况息息相关,患者术中所受创伤越严重,机体应激反应便越剧烈,故本研究结果显示研究组患者术后应激反应程度高于对照组,与张威庆等[10]的研究结果相同。
两组患者手术结束后,均通过辅助化疗对贲门癌病情进行控制。两组患者术后半年CEA、CA72-4、CA-199均降低,研究组降幅大于对照组,可以看出全胃切除术疗效优于近端胃大部切除术。究其原因可能为,近端胃大部切除术虽保留患者原本生理进食通路和机体胃的部分消化功能,但患者残胃直接与其食管吻合,易引发反流[11],对手术治疗效果造成负面影响;全胃切除使患者的区域淋巴结得到了更彻底的清扫[12],更有利于患者手术疗效提高。
术后并发症亦是对患者贲门癌根治性手术选择的重要考虑因素。本研究结果表明,研究组术后1年内并发症发生率低于对照组,但差异均无统计学意义。究其原因可能为:近端胃大部切除术由于残留胃部胃壁较厚,加上高发的反流性食管炎,造成患者吻合口瘢痕挛缩,进而更易诱发患者吻合口狭窄和溃疡[13];全胃切除术则直接切除了胃酸分泌高的远端胃,实施食管空肠端侧吻合,两吻合口较远,故产生了抗反流作用[14]。且本研究中两组患者术后1年内贲门癌复发率和死亡率差异无统计学意义,与钱崇崴等[15]研究一致,但全胃切除术造成的患者术后1年内的复发率和死亡率明显低于对照组,可能与实施全胃切除术造成的术后并发症少于近端胃大部切除术相关。
综上所述,全胃切除术对贲门癌患者疗效和近期预后效果优于近端胃大部切除术,尽管术后应激反应高于近端胃大部切除术,但仍值得临床推广。
