经会阴与经直肠前列腺穿刺活检在前列腺癌诊断中的对比分析
2021-06-16王明帅谢大炜牛亦农宋黎明张小东王建文
刘 赛 王明帅 曹 文 谢大炜 牛亦农 宋黎明 张小东 王建文*
(1.首都医科大学泌尿外科研究所 首都医科大学附属北京朝阳医院泌尿外科,北京 100020; 2.首都医科大学附属北京朝阳医院超声医学科,北京 100020)
前列腺癌是男性常见的恶性肿瘤之一,在2019年新增加的所有男性恶性肿瘤中增加量位居首位,占男性全部肿瘤比例高达21%[1]。前列腺穿刺术是前列腺癌诊断的重要依据,经会阴前列腺穿刺(transperineal prostate biopsy, TPPB)和经直肠前列腺穿刺(transrectal prostate biopsy, TRPB)是常用的超声引导下穿刺术,两者的优劣尚无定论[2]。基于此,回顾性分析2018年1月至2020年1月共237例行前列腺穿刺术患者的临床资料,通过对比,探讨两种术式的优劣,为临床应用提供参考。
1 对象与方法
1.1 研究对象
本研究纳入2018年1月至2020年1月行超声引导下局部麻醉前列腺穿刺术的患者共237例,其中2018年1月至2019年6月,185例采用TRPB术;2019年7月至2020年1月,52例采用TPPB术。记录并对比患者住院期间和术后7 d内的随访资料。纳入标准:4 ng/mL<前列腺特异性抗原(prostate specific antigen,PSA)<10 ng/mL;前列腺特异性抗原密度(prostate specific antigen density,PSAD)或f/T异常;前列腺指诊、影像学检查任一提示前列腺结节。排除标准:急性前列腺炎;心、肺或脑等重要脏器功能障碍;无法耐受或拒绝局部麻醉下前列腺穿刺术;服用抗凝药物、抗血小板聚集药物或存在出血倾向;有前列腺、直肠或会阴手术史。
1.2 穿刺方法
TPPB组术前行会阴区备皮并静脉输注头孢西丁,取截石位,常规会阴部消毒铺巾后,准备1%(质量分数)罗哌卡因注射液20 mL加0.9%(质量分数)氯化钠注射液(以下简称生理盐水)稀释至40 mL,于肛门外上方2 cm行阴部神经阻滞,左右侧各5 mL;会阴穿刺点皮肤局部麻醉,左右侧各5 mL;超声(ALOKA PROSOUND SSD-4000SV,日本ALOKA公司)引导下从会阴穿刺点皮下至前列腺尖部局部麻醉,左右侧各10 mL。局部麻醉成功后,超声引导下行经会阴行前列腺穿刺,两侧叶各穿6针(穿刺针型号为18G,长度L-200 mm,美国BD公司),根据术前磁共振提示再靶向穿刺X针,共计12+X针。穿刺完成后,纱布按压针眼2 min,操作结束。
TRPB组术前予甘油灌肠剂灌肠并静脉输注头孢西丁,取左侧卧位,常规会阴及肛门区消毒铺巾后,准备10 mL奥布卡因凝胶局部麻醉,超声引导下行经直肠前列腺穿刺,两侧叶各穿6针,根据术前磁共振提示再靶向穿刺X针,共计12+X针。穿刺完成后,纱布按压直肠内穿刺点2 min,操作结束。
1.3 评估指标
1.3.1 穿刺结果评估
手术时间、穿刺针数、穿刺阳性针数、穿刺病理恶性例数(百分率)、Gleason 评分和临床意义前列腺癌检出例数(百分数)等。
1.3.2 并发症
应用Clavien-Dindo分级评估并发症,术后视觉模拟评分(Visual Analogue Score, VAS)大于等于4分被认为是疼痛阳性。
1.4 统计学方法
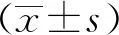
2 结果
2.1 一般资料
两组患者一般资料详见表1,差异均无统计学意义(P>0.05)。
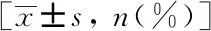
表1 TPPB组与TRPB组患者基线资料
2.2 围手术期资料比较
2组围手术期资料详见表2,2组在穿刺针数、穿刺阳性针数、穿刺病理恶性例数、Gleason评分、临床意义前列腺癌检出例数、血尿、下尿路症状、血精和其他并发症等方面差异均无统计学意义(P>0.05)。两组在手术时间、穿刺点出血、发热、疼痛等方面差异具有统计学意义(P<0.05)。两组在穿刺针数(11.7±1.5和11.8±2.4)、穿刺阳性针数(6.1±3.9和6.0±4.1)、穿刺病理恶性例数[29(55.8%)和116(62.7%)]、Gleason评分(7.7±1.0和7.5±1.2)、临床意义前列腺癌检出例数[26(50.0%)和83(44.9%)]、血尿[3(5.8%)和10(5.4%)]、下尿路症状[16(30.8%)和56(30.3%)]、血精症[3(5.8%)和9(4.9%)]和其他Clavien-Dindo 1级并发症[2(3.8%)和7(3.8%)]等方面差异均无统计学意义(P>0.05)。TPPB组的手术时间长于TRPB组[(24.7±4.3)min和(19.7±3.1 min)]、穿刺点出血少于TRPB组[3(5.8%)和46(24.9%)]、发热少于TRPB组[1(1.9%)和17(9.2%)]、疼痛重于TRPB组[7(13.5%)和5(2.7%)],以上差异具有统计学意义(P<0.05)。
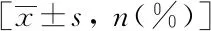
表2 TPPB组和TRPB组围手术期资料比较
术后7 d内TPPB组出现33例次并发症,均为Clavien-Dindo 1级,分别为:穿刺点出血3例次,血尿3例次,发热1例次,疼痛7例次,血精3例次,下尿路症状16例次。其他并发症2例次,分别为1例次心前区不适、1例次会阴部肿胀不适,均休息后缓解。
术后7 d内TRPB组出现145例次并发症,均为Clavien-Dindo 1级,分别为:穿刺点出血46例次、血尿10例次、发热17例次、疼痛5例次、血精9例次、下尿路症状56例次。其他并发症7例次,分别为3例次恶心、2例次术后便意、1例头晕、1例下腹部不适,均休息后缓解。
3 讨论
超声引导下经直肠前列腺穿刺术于1989年被首次介绍,此后,不同的引导方式,不同的穿刺入路和不同的穿刺针数逐渐产生,以寻找更为理想的诊断方法[3]。对于两种主流的经直肠和经会阴前列腺穿刺术的优劣,目前存在争议。TPPB虽然避免了直肠损伤,但局部麻醉及镇痛效果要求较高,穿刺时患者可能因疼痛造成相对位移,增加了操作的难度,需要较高的操作技术和与患者良好的沟通;而TRPB则会损伤直肠,可能会引发肠道穿孔、出血和感染等并发症,并有假阴性的可能[2]。本研究中,TPPB在较低的并发症发生率下提供了与TRPB相似的诊断效能,体现了TPPB应用于前列腺癌的有效性和安全性。
在前列腺癌穿刺阳性率方面,TPPB和TRPB进行对比的研究较多,但结论并不一致。 Emiliozzi等[4]发现,在系统性6孔前列腺穿刺中,TPPB显示出优于TRPB的穿刺阳性率。而另外研究[5-6]中,则提示二者穿刺阳性率无明显差异。Addollah等[5]报道经会阴和经直肠前列腺饱和穿刺具有相似的前列腺癌检出率,Di Franco等[6]发现,TPPB和TRPB在前列腺癌的诊断中具有相似的敏感性,但TPPB具有较低的并发症发生率,初次穿刺时有一定优势。而在经直肠前列腺穿刺首次阴性接受二次穿刺的患者中,经会阴穿刺阳性率明显高于经直肠前列腺穿刺[7]。本研究中,两组穿刺针数、穿刺阳性针数、穿刺病理恶性例数(百分率)、Gleason评分、临床意义前列腺癌检出例数(百分率)差异无统计学意义。笔者认为,TPPB的根本优势在于避免损伤直肠的同时,可以更为直接地对前列腺进行穿刺,提高了前列腺前尖部阳性诊断率。
TPPB和TRPB在并发症发生率上各有优劣[2,8]。Guo等[8]通过对比TPPB和TRPB发现,在较轻的并发症方面两者区别不大。在较重的并发症方面,TPPB具有一定有优势。TPPB与TRPB相比,在不降低穿刺阳性率的情况下,所引发的感染相关的并发症少于TRPB[9]。TPPB在使用抗凝药或抗血小板药物的患者群体中,尽管会观察到较多的少量出血,但并未发生严重并发症[10]。 Bhatt等[11]的研究提示,TPPB的尿潴留和性功能障碍两项并发症发生率高于TRPB。本研究显示,两组在血尿、血精症、下尿路症状等方面发生率差异无统计学意义,TPPB的穿刺点出血和发热的发生率小于TRPB,疼痛发生率大于TRPB。所以,在出血风险较大,感染风险较高或疼痛不耐受患者中,TPPB是优于TRPB的选择。
目前,许多优于传统超声引导下的前列腺穿刺方式逐渐出现,为临床医生提供了更多的选择[12-17]。Kasivisvanathan等[12]发现,磁共振引导下靶向穿刺优于标准的TRPB技术。而在临床意义前列腺癌检出率上,磁共振/超声融合穿刺在术前多参数磁共振阴性的前列腺穿刺中,优于标准的TRPB[13]。Hansen等[14]在磁共振引导下行经会阴靶向前列腺穿刺术,并提示在前列腺癌可能性较高的人群中,可以联合应用磁共振引导下靶向穿刺和系统穿刺。Yarlagadda等[15]发现磁共振/超声融合引导下靶向穿刺可以在减少穿刺针数的同时,提供不弱于系统性穿刺的穿刺阳性率。
相比于新技术,本中心超声引导下局部麻醉前列腺穿刺具有自身的特点和优势。本中心未采用经会阴前列腺穿刺时无须预防性使用抗生素的报道[18],术前预防性静脉输注抗生素,术前直肠的充分消毒,是避免TRPB的重要前提。所以,本研究中TPPB组术后发热与TRPB组差异无统计学意义。本中心早期经会阴穿刺需要在全身麻醉下行模板定位下穿刺,逐步改良为局部麻醉下无须模板的前列腺穿刺,常规的穿刺设备方便不同级别医院开展TPPB技术。本研究中TPPB和TRPB应用12+X方法进行穿刺,术前常规使用超声和磁共振结合前列腺体积,预估并调节穿刺针的针数、长度和位置,尤其在进行TRPB时,尽量避免尖部假阴性的可能。一定程度上,本研究的TPPB和TRPB是系统性穿刺和认知靶向穿刺的融合。本研究显示两组穿刺针数、穿刺阳性针数、穿刺病理恶性例数(百分率)、Gleason评分、临床意义前列腺癌检出例数(百分率)差异无统计学意义。TPPB要求良好的局部麻醉效果和与患者的良好沟通和配合,操作具有一定挑战,必要时辅以全身麻醉,手术时间较长。应当注意的是,两种穿刺方式不是对立的操作方法,为避免假阴性所引发的二次或多次穿刺可能,有时在前列腺体积较大或中叶突入膀胱时可同时采用两种穿刺方式。
总之,超声引导下局部麻醉经会阴前列腺穿刺术具有和经直肠前列腺穿刺术相似的诊断效能,减少穿刺点出血和发热的发生,局部麻醉辅以全身麻醉便于该技术开展和推广。
