3.0T磁共振DKI与DWI在宫颈癌不同病理类型中的应用价值
2021-06-16石佩玉通讯作者
石佩玉,王 怡,张 林(通讯作者)
(石河子大学医学院第一附属医院CT/MRI室 新疆 石河子 083200)
宫颈癌(cervical cancer, CC)是全球第三大最常见的癌症[1]。CC的病理分化程度、组织学类型、临床分期等是患者预后的重要影响因素[2],因此评估宫颈癌病理组织学类型对患者治疗方案的制订和预后判断尤为重要。磁共振成像(MRI)以其突出的软组织分辨率已成为CC诊断评估的最佳成像方法。近年来扩散峰度成像(diffusion kurtosis imaging, DKI)和扩散加权成像(diffusion-weighted imaging, DWI)功能成像技术对CC病理组织学类型的价值日益受到国内外学者的关注。该研究旨在探讨3.0T磁共振DKI与DWI技术在CC病理组织学类型诊断中的应用价值。
1 资料与方法
1.1 一般材料
选取我院2019年10月—2020年11月经病理证实的42例宫颈癌患者,所有患者均行盆腔3.0T MR常规、DWI及DKI扫描。纳入标准:(1)扫描前患者未经任何治疗,且具有完整的临床病理资料;(2)原发性宫颈癌;排除标准:(1)磁共振成像禁忌症;(2)肿瘤最大直径小于1.0 cm;(3)宫颈腺鳞癌、小细胞癌、未分化癌等少见肿瘤;(4)扫描图像不完整或图像伪影重不能满足诊断要求。患者年龄29~82岁,根据病理结果将患者分为两组:鳞癌29例,腺癌13例。
1.2 检查设备及方法
采用3.0T磁共振扫描仪(Discovery MR750,美国GE Healthcare)和8通道体部相控阵线圈。常规MR扫描序列轴位T2脂肪抑制序列:TR 9 283.00 ms,TE 84 ms,视野(FOV)28 cm×28 cm,层厚5.0 mm,激励次数(NEX)2次;DKI序 列:TR 4 500.00 ms,TE minimum,FOV 24 cm×24 cm,层厚3.0 mm,NEX 2次,扩散敏感系数(b值)取0、1 000、2 000 s/mm2,每个b值均施加15个弥散方向;DWI序列:TR 2 725.00 ms,TE 54 ms,FOV 32 cm×32 cm,层厚5.0 mm,NEX 4次,b值取0、800 s/mm2。
1.3 图像的测量、处理及分析
将DKI、DWI序列原始数据导入GE ADW4.6工作站,运用Functool功能软件包对DWI图像和DKI图像进行后处理。并由2名具有5年以上妇科影像诊断的医师对所有病灶图像进行分析,做出诊断。感兴趣区(ROI)的选择:结合常规MRI平扫选取肿瘤实质部分,避开出血、坏死、囊变区,于肿瘤边缘手工绘制ROI,测量并记录以下指标:DKI参数包括MD值、MK值;DWI参数包括平均ADC值及eADC值。每个参数值均在不同时间测量,测量3次取其平均值,DKI参数图和DWI参数图ROI放置尽量保持一致。
1.4 统计学处理
采用SPSS 26.0软件进行统计学分析。所有参数统计描述采用中位数和四分位数间距表示。采用Mann-Whitney U检验比较宫颈鳞癌组与宫颈腺癌组之间DKI、DWI各参数值的差异,对存在统计学意义的各参数行受试者工作特征曲线(ROC)分析,计算曲线下面积(AUC),评价DKI、DWI各参数值的诊断效能及最佳诊断阈值。P<0.05为差异有统计学意义。
2 结果
MD值、平均ADC值与eADC值在宫颈鳞癌、腺癌两组间比较差异有统计学意义(P<0.05),MK在宫颈鳞癌、腺癌间比较差异无统计学意义(P>0.05),见表1;计算MD值、平均ADC和eADC值诊断宫颈癌的ROC曲线下面积,分析获得诊断阈值和诊断效能,见表2。
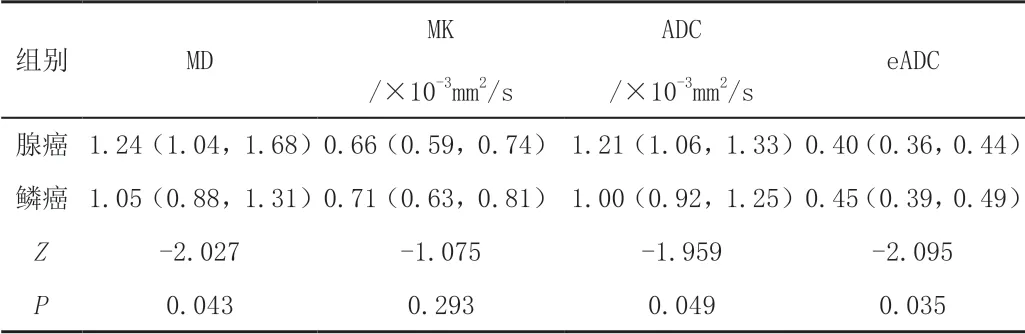
表1 宫颈癌不同病理组织类型DKI、DWI参数比较
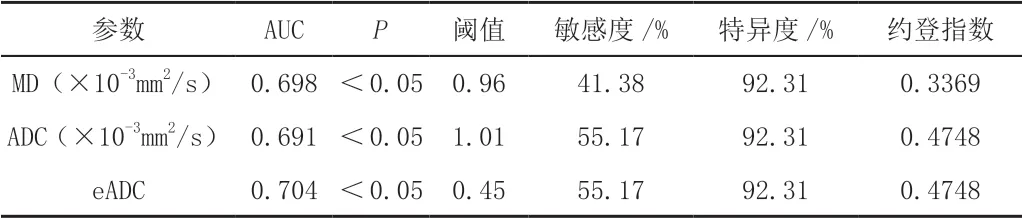
表2 DKI、DWI定量参数鉴别宫颈鳞癌与腺癌的效能分析
3 讨论
3.1 DWI参数分析及价值
DWI是一种假定水分子扩散符合高斯分布模型为理论基础的无创性MR功能成像技术。DWI图像是获得ADC与eADC的影响基础,有学者[3]认为DWI图像信号强度并不单纯反映弥散对比,而是包括T2对比、质子密度和弥散对比叠加在一起的混合图像,即所谓的“T2透射效应”。受“T2透射效应”的影响,DWI上信号的高低有时不能真实检测组织内水分子弥散的快慢变化,为了消除“T2 透射效应”可以使用ADC值和eADC值。
ADC值主要与细胞密度、微环境的改变、肿瘤的结构等密切相关,组织含水量丰富、细胞外间隙较宽、微循环灌注水平高者,受限程度轻,ADC值高[4]。本研究结果发现宫颈鳞癌组的ADC值低于宫颈腺癌组,收集的宫颈鳞癌与腺癌组中的平均ADC值虽有交叠,但差异仍有统计学意义(P<0.05)。本研究结论与何长久等[5]一致,提示水分子在宫颈鳞癌中比在腺癌中更易受限,分析原因可能与宫颈癌的不同病理类型生长方式不同有关,例如宫颈鳞癌的微血管生成数、血管通透性低于腺癌[6],鳞癌组织结构致密,癌细胞排列紧密,腺癌结构松散等[7]。eADC是对ADC值的影响进行了非线性伸展变换[8]。本研究发现宫颈鳞癌组的eADC值高于宫颈腺癌组,差异有统计学意义(P<0.05),推测因eADC值为指数化的ADC值,意义也大致相仿,故两者所占权重相似。在宫颈癌病理组织学类型DWI成像的评价中,文献多集中于ADC值的变化,对eADC值的研究较少,且本研究病例较少,其价值有待进一步验证。
3.2 DKI参数分析及价值
在人体大多数复杂的组织结构中,由于细胞自身及细胞内外复杂微环境等多种因素的影响,水分子的扩散呈现非高斯分布特征,于是Jensen等[9]于2005年提出了一种描绘组织中水分子扩散运动偏离高斯分布新兴扩散成像技术,即DKI。DKI可获得多个参数值,其中包括MD值、MK值。
MD值大小主要与细胞密集程度相关[10],细胞密度越大,细胞间隙越小,水分子扩散受限显著,MD值越小。MK值是大小取决于组织的复杂程度,结构越复杂,水分子扩散运动偏离正态分布越显著,MK值越高。本研究发现宫颈鳞癌组的MD值低于宫颈腺癌组(P<0.05),这与闫坤等[11]的研究结果基本一致,提示与宫颈腺癌相比,宫颈鳞癌组织水分子受限较明显,说明MD值与ADC值意义相仿,均可在分子水平定量反映活体组织特征,反映宫颈癌不同病理类型组织结构的差异,可用于预测宫颈癌的病理组织学类型。闫坤等[11]认为MK值在宫颈鳞癌组和腺癌组差异有统计学意义(P<0.05),本研究结果与之不符,但既往也有研究[12]表明MK值在宫颈鳞癌与腺癌组差异无统计学意义,与本研究结果一致。这可能是因本研究入组病例中不同组织学类型的宫颈癌病例欠均衡所致,或是因宫颈鳞癌和宫颈腺癌对非高斯扩散的影响程度与MK相似,亦可能与DKI序列扫描参数设置不同有关,此外MK的量化容易受成像噪声、运动和伪影的影响也可使结果产生差异。
本研究不足之处:(1)病例数相对较少,且纳入研究的宫颈腺癌较少,可能存在抽样误差,各参数诊断阈值也可能存在误差,后续工作中需要加大样本量进一步研究;(2)与常规MRI平扫序列相比,DWI、DKI序列在显示解剖结构方面稍显不足,因此可能导致各参数值的测量结果存在误差;(3)本研究所用DKI序列b值的设置存在主观性,可能会对研究结果产生影响。
综上所述,本研究表明DWI和DKI定量参数有助于评估宫颈癌病理组织学类型的价值,但较DWI,DKI未表现出明显的附加价值,因此后续研究需扩大样本量进一步研究证实,以期为临床提供更加准确、详尽的病变信息。
