多层螺旋CT在急性胰腺炎诊断评估中的应用价值
2021-06-16匡奇锐通讯作者
匡奇锐,甘 露(通讯作者),谢 露
(重庆市沙坪坝区中西医结合医院放射科 重庆 401334)
急性胰腺炎是最常见的胰腺疾病,也是常见急腹症之一。属于多因素所致胰腺水肿、出血、坏死等炎症反应,病症分为轻症及重症急性胰腺炎,病症发展过程中会促使患者血淀粉酶或脂肪酶升高,患者主要表现为急性上腹疼痛、腹胀,恶心呕吐、发热等[1]。轻度患者在临床治疗中的预后效果良好,病症可得到显著恢复,但在严重情况下可能产生胰腺并发症,以及各类器官功能障碍,会对患者的生命安全产生影响,需要及时进行病症诊断和治疗[2]。临床诊断主要以上腹疼痛、恶心、呕吐、发热、白细胞增多以及血清胰酶增高作为主要临床特点进行诊断,存在一定的诊断误差,研究[3]指出CT诊断不仅可准确诊断急性胰腺炎,同时可对胰腺病变情况以及预后情况进行分析,使用效果显著。为探究CT影像诊断对急性胰腺炎的诊断价值,现选取本院80例急性胰腺炎患者进行回顾性分析,报告如下。
1 资料与方法
1.1 一般资料
于我院纳入80例急性胰腺炎患者进行调查分析,患者统计时间自2017年10月—2020年10月,所有患者中男47例,女性33例,年龄19~66岁,平均年龄(43.82±4.21)岁,患者一般资料无统计学意义(P>0.05)。
纳入标准:①所有患者均符合《急性胰腺炎诊治指南》[4]相关诊断标准,实验室病理分析确诊为急性胰腺炎,其中含44例水肿型胰腺炎,36例坏死型胰腺炎;②所有患者均含不同程度上腹疼痛表现;③数据统计于患者家属及本人同意并签字情况下进行。
排除标准:①存在其他恶性肿瘤者;②短期内服用过其他治疗药物者;③其他肝肾功能障碍者。
1.2 方法
所有患者均采用上海联影uCT510型16排螺旋CT进行平扫或增强扫描,部分轻症胰腺炎患者根据CT平扫表现并结合临床及实验室检查可以作出诊断。检查时需提前取下饰品等物件,患者取仰卧位,保持头低位,双臂置于头顶。扫描范围为膈肌最高处至肾脏下缘,设定CT扫描电压为120 kV,电流为200 mA,层间距和层厚均设定为0.75 mm,旋转速度为0.5 s/圈,图像重建层厚为5 mm。增强扫描时,经肘静脉注入造影剂碘海醇70~90 mL,速率2.5~3.0 mL/s,分别于注射对比剂后25~30 s、70 s进行动脉期及门静脉期扫描,扫描后的图像上传至图像工作站进行处理分析。对患者进行CT检查之后再行病理检查,对比二者的最终结果。
1.3 观察指标
(1)分析患者的手术病理结果,明确急腹症患者病因类型;(2)以患者的手术病理诊断结果作为金标准,比较CT检查方法诊断的符合情况。
1.4 统计学方法
采用SPSS 21.0统计软件分析处理,计数资料用[n(%)]表示,采用χ2检验,以P<0.05为统计学有意义。
2 结果
2.1 病理检查结果
整理该80例患者的手术病理资料得知,80例患者中有57例水肿型胰腺炎,23例出血坏死型胰腺炎。
2.2 CT检查结果
经螺旋CT检查,80例患者中有48例水肿型胰腺炎,诊断正确率为84.21%(48/57);出血坏死型胰腺炎有19例,诊断正确率为82.61%(19/23),螺旋CT检查结果与手术病理检查组对比差异显著(P<0.05),见表1。
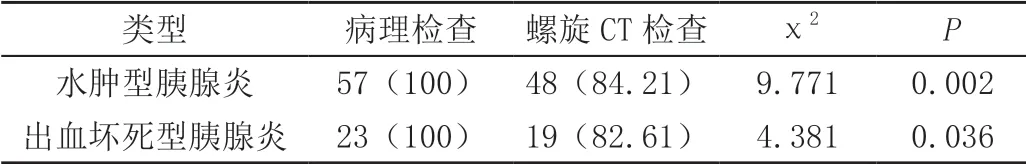
表1 患者病理检查和螺旋CT检查结果及准确率统计[n(%)]
2.3 CT影像表现
水肿型胰腺炎,少数轻症者无螺旋CT阳性征象,多数表现为胰腺体积弥漫性增大,密度尚均匀,边缘模糊;增强扫描发现呈现均匀强化,无坏死区可见。
出血坏死型胰腺炎,螺旋CT征象显示胰腺体积增大更为明显,其内密度不均匀,与周围组织分界不明显,可见大片状或斑片状低密度坏死区和高密度出血灶,形态不规则;胰包膜增厚且渗液,在胰周可见多条增厚的筋膜影。增强扫描发现坏死区无强化,胰腺呈片状明显强化(残留胰腺组织呈轻度强化)。
3 讨论
急性胰腺炎的产生多由于患者机体胰酶过高而产生炎性反应,多与患者饮食习惯、酗酒、内分泌以及胆总管的结石情况存在一定的联系性,其中急性胰腺炎可作为胆总管结石并发症情况产生,因此该情况下具有较高的理论支持[5-6]。患者发病后常有急性腹痛,持续性并阵发性加剧,并伴发热,恶心呕吐等症状,病症发病急且迅速[7],需要通过及时采取针对性治疗,否则可能对患者的生命安全产生影响。轻度患者多表现为胰腺水肿,常规治疗即可达到有效的治疗效果;重度患者则多存在胰腺出血、坏死及腹腔感染,病死率较高[8],因此,准确的诊断对保证患者后期治疗效果具有重要的参考作用。在临床上,主要以水肿型胰腺炎最为常见,该病症通常影响患者的整个胰腺部位,部分局限在胰头部或体尾部,在胰腺炎病症的炎症反应中,不仅会产生充血、肿大以及细菌浸润等现象,同时部分患者可能存在轻微的局部坏死的现象[9]。而出血坏死型胰腺炎的病症发病率相对较少,该现象主要表现为胰腺内存在灰白色斑块以及黄褐色斑块,此为患者脂肪组织受损坏死。在严重情况下,具有出血坏死型胰腺炎的患者胰腺部位显示为棕黑色同时具有明显的出血情况,坏死灶周围可能含炎症细胞浸润,具有明显的静脉炎和血栓[10]。轻型胰腺炎患者通常在发病后7d即可治愈,预后效果良好。而重度胰腺炎患者往往需要接收相应的抢救手术提高自身生存率,且预后效果较差,术后易产生胰腺假性囊肿或脾静脉栓塞等情况,胰腺的整体功能不足。
临床检查中还可采用磁共振以及超声等方式进行检查,磁共振检查具有一定的使用价值,但由于时间较长,同时易受含金属仪器影响,影响诊断准确性;超声诊断则容易受到腹部脂肪以及肠道内容物影响,在诊断方面存在一定程度的误差,目前多采用多层螺旋CT对患者进行诊断,其优势在于CT受患者身体素质干预较少,具有更高的分表效果,胰腺相关组织清晰度较高,作用于提高病症诊断准确率效果显著[11-12]。通过分析CT检查的影像特征可进一步提高急性胰腺炎的诊断准确率,且能够帮助鉴别病理类别,值得临床广泛推广。
本研究选取了80例急性胰腺炎患者作为研究对象,以手术病理诊断结果作为金标准。对比CT影像扫描结果,结果显示,有48例水肿型胰腺炎,诊断正确率为84.21%(48/57);出血坏死型胰腺炎有19例,诊断正确率为82.61%(19/23),螺旋CT检查结果与手术病理检查组对比差异显著(P<0.05),表明多层螺旋CT检查也存在一定的漏诊率和误诊率,这与邹萍[13]等人的研究一致,其原因可能与多层螺旋CT对胰腺坏死的判断存在滞后性有关。
综上所述,多层螺旋CT具有其独特的优势,能够快速、准确、不受外在干扰下作出诊断,可避免常规病理诊断对患者产生的损伤,同时还能够帮助鉴别病理类别,可为临床医师对患者进行全面分析对症治疗提供良好的依据和参考,应用价值良好。
