清热利胆自拟方联合熊去氧胆酸对原发性胆汁性胆管炎患者肝功能、免疫功能及炎症因子的影响
2021-06-05袁鹤立王文鸽王清贤
王 瑛,袁鹤立,赵 利,王文鸽,王清贤,袁 楠
(1. 开滦总医院(河北省中西医结合肝胆病研究所),河北 唐山 063000;2. 华北理工大学附属医院,河北 唐山 063000;3. 唐山市中医医院,河北 唐山 063000)
原发性胆汁性胆管炎(primary biliary cirrhosis,PBC)是一种以女性多见且慢性进展的自身免疫性疾病,常合并其他免疫性疾病。其主要病理特点是免疫细胞浸润而导致的肝脏内中小胆管的损伤和肝内胆汁淤积[1],疾病可逐步发展为胆汁性肝硬化、肝功能衰竭。PBC患者在疾病初期多无明显症状,随着疾病进展,可出现皮肤瘙痒、乏力、黄疸、纳差、腹胀等表现[2],血清抗线粒体抗体(AMA)、特异性抗核抗体(ANA)、抗线粒体M2型抗体、抗核膜糖蛋白210抗体、抗三联体抗体等阳性[3]。目前,熊去氧胆酸是FDA批准的用于治疗PBC的临床常用药,其能明显改善PBC患者的肝功能指标,但不能明显改善临床症状及阻止病情向终末期肝病发展,且不能延长患者生存期[4]。本研究观察了清热利胆自拟方联合熊去氧胆酸治疗PBC对肝功能、免疫功能及炎症因子的影响,旨在为PBC的治疗提供参考和依据。
1 资料与方法
1.1纳入标准 ①年龄42~70岁,明确诊断为PBC;②治疗期间未行免疫抑制剂、糖皮质激素或其他中西医治疗;③患者对研究知情同意,并签署知情同意书。
1.2排除标准 ①恶性肿瘤者;②病毒性肝炎、胆管梗阻性疾病者;③严重肾功能损害及肝硬化失代偿期、肝功能衰竭者;④合并病毒感染疾病、心理精神疾病、妊娠或哺乳期者;⑤中医辨证为脾胃虚寒者。
1.3一般资料 入选2016年6月—2019年1月在开滦总医院中西医结合肝胆科门诊及病房诊治的PBC患者91例,均结合临床症状、体征、活检病理及影像学等检查确诊。本研究获开滦总医院伦理委员会批准(2020010)并全过程跟踪。随机抽签法将患者分为观察组42例及对照组49例,组间一般资料比较差异无统计学意义(P均>0.05),具有可比性。见表1。
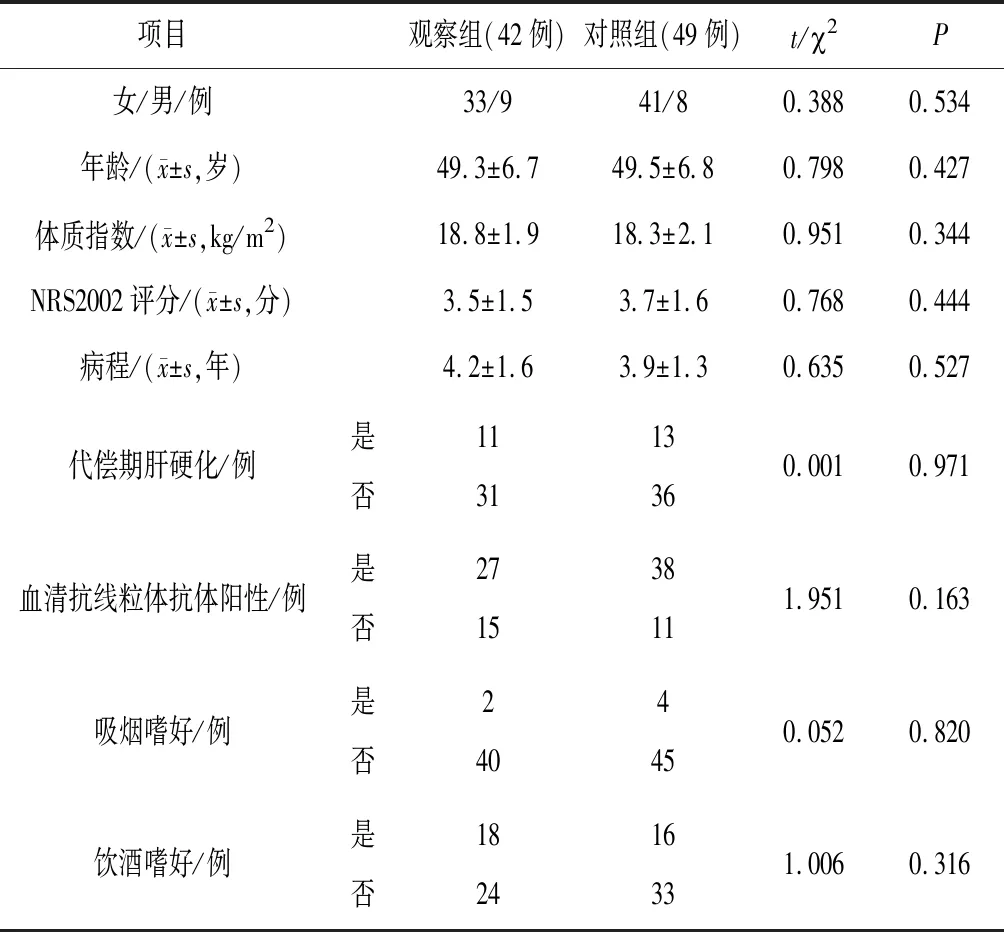
表1 2组原发性胆汁性胆管炎患者基线资料比较
1.4治疗方法 对照组:口服熊去氧胆酸胶囊(德国福先,进口药品注册证号H20150365,250 mg/粒),每日总剂量10 mg/(kg·d)。治疗过程中可根据病情,给予保肝、护胃、补充白蛋白及营养支持治疗。观察组:在对照组治疗基础上给予清热利胆自拟方口服,主方:金钱草30 g、茵陈20 g、芒硝8 g(冲服)、生大黄8 g(后下)、威灵仙12 g、郁金10 g、白芍12 g、柴胡8 g、枳实10 g、山栀子12 g、黄芩15 g、甘草8 g。脾胃亏虚者加炒白术15 g、薏苡仁30 g、党参10 g、炙甘草10 g;热毒炽盛者加生石膏40 g、知母10 g、牡丹皮8 g、黄连10 g;气滞血瘀者加川楝子10 g、延胡索10 g、红花12 g、丹参10 g;瘀血阻滞者加鳖甲20 g(先煎)、赤芍15 g、丹皮12 g、桃仁10 g;肝肾阴虚者加生地黄15 g、旱莲草10 g、女贞子10 g;久病气虚者加黄芪30 g、党参12 g;阴虚内热者加青蒿15 g、地骨皮10 g、天花粉20 g、淡竹叶12 g;水湿内停者加泽泻10 g、陈皮10 g、猪苓15 g、茯苓20 g、白术20 g。1剂药水煎共400 mL,早晚各温服200 mL,高龄或者口服困难者服用方法调整为少量频服。2组均治疗3周。
1.5观察指标 ①治疗前及治疗10 d、20 d后抽取2组患者静脉血,采用全自动生化检测仪(型号:7600-020,日本日立公司)测定肝功能指标碱性磷酸酶(ALP)、谷丙转氨酶(ALT)、γ-谷氨酰转肽酶(GGT)、总胆红素(TBil)水平;采用FACS Calibur流式细胞仪(美国BD公司)测定免疫因子CD4+、CD8+,计算CD4+/CD8+;采用ST-360酶标仪(北京伯乐公司)利用酶联免疫吸附试验(ELISA)测定炎症因子白细胞介素-1(IL-1)、白细胞介素-2(IL-2)、肿瘤坏死因子-α(TNF-α)水平。所有操作按照试剂盒上说明书以及实验室要求规范进行。②通过门诊复诊及电话询问随访记录所有患者治疗1年内并发症发生情况,包括上消化道出血、肝性脑病、自发性腹膜炎、胸腹水等。
2 结 果
2.12组患者治疗前后肝功能指标比较 2组患者治疗前血清ALP、ALT、GGT、TBil水平比较差异均无统计学意义(P均>0.05);2组患者治疗10 d、20 d后ALP、ALT、GGT、TBil水平均较治疗前明显降低(P均<0.05),且治疗20 d后ALP、GGT、TBil水平均明显低于治疗10 d后(P均<0.05);治疗10 d后,2组患者各指标水平比较差异均无统计学意义(P均>0.05);治疗20 d后,观察组GGT、TBil水平均明显低于对照组(P均<0.05),2组ALP、ALT水平比较差异均无统计学意义(P均>0.05)。见表2。

表2 2组原发性胆汁性胆管炎患者治疗前后ALP、ALT、GGT、TBil水平比较
2.22组患者治疗前后免疫功能指标比较 2组患者治疗前CD4+、CD8+、CD4+/CD8+比较差异均无统计学意义(P均>0.05);2组患者治疗10 d、20 d后CD4+、CD4+/CD8+明显下降(P均<0.05),CD8+明显升高(P均<0.05),且治疗20 d后2组CD4+及观察组CD4+/CD8+均明显低于治疗10 d后(P均<0.05);治疗10 d后,2组CD4+、CD8+、CD4+/CD8+比较差异均无统计学意义(P均>0.05);治疗20 d后,观察组CD8+明显高于对照组(P均<0.05),CD4+、CD4+/CD8+均明显低于对照组(P均<0.05)。见表3。

表3 2组原发性胆汁性胆管炎患者治疗前后CD4+、CD8+、CD4+/CD8+比较
2.32组患者治疗前后炎症因子水平比较 2组患者治疗前血清IL-1、IL-2、TNF-α水平比较差异均无统计学意义(P均>0.05);2组患者治疗10 d、20 d后血清IL-1、IL-2、TNF-α水平均较治疗前明显降低(P均<0.05),且治疗20 d后均明显低于治疗10d后(P均<0.05);治疗10 d后,2组患者各指标水平比较差异均无统计学意义(P均>0.05);治疗20 d后,观察组IL-2、TNF-α水平均明显低于对照组(P均<0.05),2组IL-1水平比较差异无统计学意义(P>0.05)。见表4。
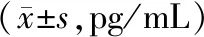
表4 2组原发性胆汁性胆管炎患者治疗前后血清IL-1、IL-2、TNF-α水平比较
2.42组患者治疗后并发症发生情况比较 治疗后随访1年期间,观察组发生上消化道出血1例,胸腹水3例,并发症发生率为9.5%(4/42);对照组发生上消化道出血3例,肝性脑病1例,肝功能衰竭1例,胸腹水8例,并发症发生率为26.5%(13/49)。观察组并发症发生率明显低于对照组(2=4.306,P<0.05)。
3 讨 论
目前,PBC 的发病机制尚不清楚,可能与自身抗体、遗传因素、感染因素等相关,PBC患者对熊去氧胆酸应答不佳是出现并发症的最主要危险因素[5]。PBC可归属于中医“黄疸”“臌胀”范畴,其病因包括外感湿邪、饮食失宜、情志失调、劳倦内伤以及先天禀赋不足等,其病性虚实夹杂,病位在肝胆,与脾胃肾相关,治疗有清热解毒、利湿化痰、活血化瘀、滋补肝肾等法则[6]。黄疸的病机关键在于湿,临床多见于外感湿热疫毒或湿浊内生郁而发热致病。清热利胆自拟方由《伤寒论》中经典方“茵陈蒿汤”及“大柴胡汤”加减组成,前者为祛湿剂,有清热利湿、利胆退黄之效;后者为表里双解剂,具有和解少阳、内泻热结之功效。清热利胆自拟方中金钱草、茵陈退黄利湿解毒;大黄攻积导滞、利胆退黄;芒硝泻热通便;威灵仙软坚、通经络而止痛;郁金行气解郁、祛瘀止痛、利胆退黄;柴胡、黄芩配伍和解少阳,清热利胆;枳实化痰散结,破气消痞;白芍柔肝止痛、平抑肝阳,配伍柴胡,可清肝解郁、利胆止痛;山栀子入肝胆经,清热凉血、利胆退黄;甘草缓急止痛,调和诸药。其中黄芩、大黄、枳实、郁金、柴胡有一定的利胆、抗炎和保护肝细胞的作用[7];茵陈具有显著的利胆和增加胆汁固有成分排出的作用[8];金钱草具有改善胆汁淤积、保护肝脏及促进胆汁分泌的作用[9];威灵仙不仅能降低胆固醇、血清C反应蛋白水平,还可以促进胆汁代谢,松弛胆管末端括约肌[10-12]。全方用药符合PBC的中医病机。
ALT、ALP、GGT、TBil是临床常用反映肝功能的指标,其中GGT主要存在于肝脏的毛细胆管和肝细胞的微粒体中,PBC患者GGT水平常明显升高,而TBil可以准确预测PBC患者的无移植生存率及病死率[13]。本研究结果显示,2组治疗20 d后血清ALT、ALP水平无明显差异,但观察组血清GGT、TBil水平明显低于对照组,说明清热利胆自拟方联合熊去氧胆酸更有助于改善PBC患者的肝功能。
T细胞是人体淋巴细胞的重要组成部分,发挥细胞免疫及免疫调节等功能。其中CD4+细胞具有协助体液免疫和细胞免疫的功能,称为辅助性T细胞;CD8+细胞又被称为细胞毒T细胞,在特异性免疫反应中起着识别和呈递抗原的作用;CD4+/CD8+比值可反映人体免疫平衡状态[14]。目前研究认为,大多数PBC患者存在T细胞免疫紊乱的现象[15]。本研究结果显示,治疗10 d后,2组CD4+、CD8+、CD4+/CD8+比较差异均无统计学意义;治疗20 d后,观察组CD8+明显高于对照组,CD4+、CD4+/CD8+均明显低于对照组。说明清热利胆自拟方联合熊去氧胆酸治疗能明显调节PBC患者的免疫功能。
白细胞介素是由多种细胞产生并作用于多种细胞的一类细胞因子,IL-1可以协调帮助抗原提呈细胞(APC)和T细胞活化,促进抗体及肝脏内白质的合成,引起炎症物质释放;IL-2主要由活化的T细胞产生,主要作用是促进淋巴细胞生长、增殖和分化,参与机体抗病毒感染和免疫应答等;TNF-α对机体免疫功能有一定调节作用,其水平过高时可以破坏肝细胞,导致肝脏炎症、肝细胞坏死及加重肝损伤程度。有研究发现在PBC活动期时,血清IL-2、TNF-α水平明显增高,并且导致肝细胞出现免疫损伤[16]。本研究结果显示,观察组患者治疗20 d后血清IL-2、TNF-α水平均显著低于对照组,说明清热利胆自拟方联合熊去氧胆酸治疗能更好地降低PBC患者的炎症因子水平,有利于减轻肝细胞损伤。另外本研究中观察组患者随访并发症发生率明显低于对照组,分析与清热利胆自拟方联合熊去氧胆酸治疗能更好地改善PBC患者的肝功能,调节机体免疫功能及减轻炎症反应有关。
综上所述,清热利胆自拟方联合熊去氧胆酸治疗PBC有益于改善患者肝功能,可以更好地调节PBC患者的免疫功能,降低炎症因子水平,减轻炎症损伤,从而有利于减少并发症,具有一定优势,值得研究探讨应用。
利益冲突:所有作者均声明不存在利益冲突。
