基于SD-OCT建立新的前膜分级法评估IMEM对年龄相关性白内障患者术后视功能的影响
2021-06-04张国明孙良南赵燕华余斯民刘欣华
郑 磊,张国明,孙良南,甘 润,赵燕华,余斯民,刘欣华
0引言
特发性黄斑前膜(idiopathic macular epiretinal membrane, IMEM)好发于50岁以上的老年人,因此在年龄相关性白内障患者的术前检查中常见,会对白内障患者术后视力以及视觉质量产生不同程度的影响[1]。借助于光学相干断层扫描(optical coherence tomography, OCT),可以增加IMEM在年龄相关性白内障术前的检出率。既往的研究大多粗略地根据IMEM对黄斑中心凹形态或黄斑中心凹厚度(central macular thickness, CMT)的改变,预估对白内障患者术后视力的影响。但随着更高分辨率的频域光学相干断层扫描技术(spectral domain optical coherence tomography, SD-OCT)的出现,使得临床医生可以更加清晰地观察到IMEM对黄斑中心凹精细结构的改变,从而能够更为精准地预测患者术后视功能的变化[2]。本研究正是基于SD-OCT检出的IMEM对黄斑中心凹内部各层组织结构的破坏程度建立新的前膜分级方法,分析各级IMEM对单纯行白内障手术治疗的患者术后视功能的影响,从而有助于手术医生预估患者的视功能恢复情况,避免术后可能出现的医疗纠纷。
1对象和方法
1.1对象选取2017-10/2018-11在暨南大学附属深圳市眼科医院因年龄相关性白内障拟单纯进行超声乳化白内障摘除联合人工晶状体植入术,术前眼底检查发现合并有IMEM者共64例80眼,其中男42例44眼,女22例36眼,年龄58~67(61.91±3.10)岁。本研究遵循《赫尔辛基宣言》,经深圳市眼科医院伦理委员会批准(批文号:20171109),所有受试者均自愿参与本研究,知晓研究目的和方法,并签署知情同意书。
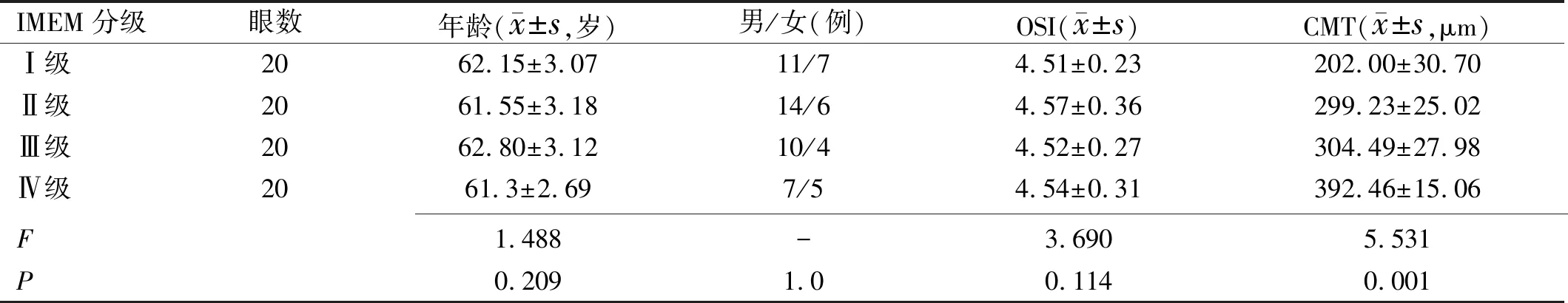
1.1.1纳入标准(1)年龄相关性白内障患者术前眼底检查发现黄斑区视网膜表面存在玻璃纸样或锡箔样反光的薄膜,视网膜皱褶,或黄斑拱环血管扭曲、变直等黄斑前膜典型体征;或经OCT检查确诊黄斑前膜存在;(2)所有患者在白内障术前均行视觉质量分析系统(optical quality analysis systemTMⅡ,OQASTMⅡ)检查获得客观散射指数(object scatter index,OSI),并根据OSI评估晶状体的混浊程度进行分级[3],纳入4.0 1.1.2排除标准患者具有继发性黄斑前膜的因素,包括视网膜脱离、眼部外伤、眼内炎症、眼底血管病变、眼内肿瘤等眼部疾病或发生在眼部手术后等;晶状体混浊程度过重无法完成OCT清晰成像;存在晶状体混浊和IMEM以外可能影响患者视力的病因,包括翼状胬肉、角膜病变、严重玻璃体混浊、其他导致视力下降的视网膜病变和视神经病变等;术后出现并发症,包括角膜水肿或失代偿、人工晶状体移位或脱位、后发性白内障、继发性青光眼、玻璃体积血、视网膜脱离等;不能理解和配合检测过程者。 1.2方法 1.2.1视力检查所有患者术前,术后1d,1wk,1、3mo均行国际标准对数视力表检查远视力及最佳矫正视力(best corrected visual acuity,BCVA),经最小分辨角对数(LogMAR)转换后进行统计分析。 1.2.2 SD-OCT检测由同一操作者使用Cirrus 5000 HD-OCT于视力检查对应时间对所有患者以黄斑区为中心进行垂直及水平方向的线性扫描,并同时记录CMT。在单纯白内障手术之前,参考我们之前的报道对IMEM进行分级[4],根据SD-OCT检查黄斑中心凹内部精细结构的破坏程度分为4级:Ⅰ级,OCT图像显示为轻微的黄斑前膜,黄斑中心凹形态学改变或解剖结构紊乱较轻,凹部形态仍然存在,视网膜各层结构界限分明,清晰可辨(图1A)。Ⅱ级,OCT图像显示明显的黄斑前膜伴更显著的组织扭曲。黄斑中心凹凹部缺失,典型的外核层拉伸,但所有的视网膜组织分层仍清晰可辨(图1B)。Ⅲ级,OCT图像显示明显的黄斑前膜伴连续异位的中心凹内层视网膜结构,横跨中心凹区。黄斑中心凹凹部缺失,所有的视网膜组织分层也仍可见(图1C)。Ⅳ级,OCT图像显示明显的黄斑前膜伴显著的视网膜增厚和黄斑解剖结构异常。连续异位的凹部内层组织扩展至内核层和内丛状层,且横跨整个黄斑中心凹区。各层视网膜结构显著扭曲及紊乱,OCT难以辨别(图1D)。 图1 基于SD-OCT图像的IMEM分级。 1.2.3白内障术后IMEM进展的定义经SD-OCT检查与术前对比,黄斑前膜增厚、黄斑中心凹部抬高或消失、视网膜各层结构发生紊乱进展、内层视网膜出现移位;每张OCT检查结果经盲法、随机分配给3位具有丰富经验的眼底病科主治医师判读,3人意见统一可判定为IMEM进展;各级IMEM进展率=(各级白内障术后IMEM进展数/各级总眼数)×100%。 1.2.4微视野检查由同一操作者使用MP-1微视野仪于视力检查对应时间检测黄斑区10°范围内的平均光敏感度(mean retinal sensitivities,MS)。受试者免散瞳暗适应5min后开始检测,将受检眼等效球镜度数输入MP-1以矫正患者屈光度。选用4-2-1阶梯式测试方式,Goldmann Ⅲ刺激光源,检测黄斑中心凹10°范围内的光敏度,所有检查都以自动模式进行。MS是由40个点的平均值所产生的。 1.2.5手术方法术前复方托吡卡胺滴眼液滴眼充分散大瞳孔,0.4%盐酸奥布卡因表面麻醉后于由同一手术医生在10∶00~11∶00位做角膜缘3.0mm隧道切口,于2∶00位透明角膜处做一辅助侧切口,常规超声乳化吸除及植入同一款丙烯酸酯折叠式人工晶状体SN60WF。 1.2.6观察指标分别于术前,术后1d,1wk,1、3mo记录患者的BCVA,SD-OCT检查记录黄斑前膜形态、中心凹内部结构及CMT的变化,微视野仪记录MS。对术前,术后3mo的BCVA、MS、CMT、IMEM进展率进行统计学分析。 2.1各组患者的基线特征白内障术前各级IMEM患者的年龄、性别构成比、OSI的比较,差异均无统计学意义(P>0.05);合并四个级别IMEM的患眼CMT在白内障术前的组间比较,差异有统计学意义(F=5.531,P=0.001)。进一步两两比较发现,合并Ⅱ级与Ⅲ级IMEM的患眼CMT比较,差异无统计学意义(P=0.457),其余各级别之间的CMT两两比较差异均有统计学意义(P<0.05),见表1。 表1 年龄相关性白内障合并IMEM患者基线资料比较 2.2 BCVA比较白内障术前及术后3mo,合并四个级别IMEM的患眼BCVA(LogMAR)比较,差异均有统计学意义(F=37.72、26.43,均P<0.001),提示合并的IMEM分级越高,白内障术前视力及术后视力越差,见表2。患者术前和术后BCVA的差值代表白内障术后视力改善情况。四个级别IMEM的患眼BCVA差值的组间比较,差异具有统计学意义(F=3.17,P<0.05),进一步两两比较发现,合并Ⅰ级IMEM的患眼BCVA差值最大,与其他各级比较差异均具有统计学意义(P=0.002、0.027、0.019),提示该级患者的黄斑中心凹精密结构破坏较轻,对患者的视力损害程度最低,患者在白内障术后能够获得最佳的视力改善。合并IMEM Ⅲ与Ⅳ级的患眼BCVA的差值比较,差异无统计学意义(P=0.481),提示合并IMEM Ⅲ级以上的患者黄斑中心凹精细结构破坏较严重,白内障术后视力改善欠佳,见表2。 表2 单纯白内障手术前后合并各级IMEM患者BCVA比较 2.3 MS比较白内障术前及术后3mo,合并四个级别IMEM的患眼MS比较,差异均有统计学意义(F=43.77、28.96,均P<0.001),提示合并的IMEM分级越高,白内障术前视力及术后黄斑中心凹区域的视敏度越低,见表3。患者术前和术后MS的差值代表白内障术后黄斑中心凹区域的视敏度改善情况。四个级别IMEM的患眼MS差值的组间比较,差异具有统计学意义(F=6.62,P<0.05),进一步两两比较发现,合并Ⅰ级IMEM的患眼MS差值最大,与其他各级比较差异均有统计学意义(P=0.014、0.006、0.023),提示该级患者的黄斑中心凹精细结构破坏较轻,对患者的黄斑中心凹区域的视敏度损害程度最低,患者在白内障术后能够获得最佳的视敏度改善。合并IMEM Ⅲ与Ⅳ级的患眼MS差值比较,差异无统计学意义(P=0.349),提示合并IMEM Ⅲ级以上的患者黄斑中心凹精细结构破坏较严重,白内障术后黄斑中心凹区域的视敏度改善欠佳,见表3。 表3 单纯白内障手术前后合并各级IMEM患者MS比较 2.4 CMT比较白内障术前与术后3mo,合并四个级别IMEM的患眼CMT比较,差异均无统计学意义(P>0.05),提示白内障手术对患者术后CMT的改变影响较小,见表4,图2。 图2 合并各级IMEM的白内障术前与术后3mo CMT的变化。 表4 单纯白内障手术前后合并各级IMEM患者CMT比较 表5 合并各级IMEM的患者术后3mo黄斑前膜进展率比较 黄斑前膜是由于细胞增生在黄斑区视网膜内界膜表面形成一层无血管结构的纤维组织,根据病因可分为IMEM和继发性黄斑前膜两大类型,前者在黄斑前膜中占80%。IMEM的症状轻重通常取决于前膜所在的部位、厚度以及有无收缩等,病变早期可无自觉症状,病程继续进展则会出现程度不一的视物变形、视力下降等[5]。若年龄相关性白内障合并较严重IMEM,则患者的术后视力或视觉质量会受到影响,从而降低患者白内障术后的满意度。因此,如何在白内障术前有效检出IMEM,并预估它对患者术后视功能的影响具有重要的临床意义。 最初IMEM的诊断和分级依赖于临床医生的直接眼底观察,但晶状体混浊会干扰检查结果,并且不能观察到黄斑前膜的微观结构变化。OCT是一种无创的检测手段,已经成为诊断眼科疾病尤其是黄斑疾病不可或缺的工具[6]。近年来,已经有一些学者运用OCT对年龄相关性白内障合并IMEM的患者进行过研究。杨艳芳等[7]根据OCT图像中黄斑中心凹形态特征,将患者分为IMEM早期、增生期和牵拉期,认为在IMEM早期和增生期进行白内障手术治疗,能够有效提高患者视力,且对黄斑区的病变无明显影响;而陈韵等[8]则根据黄斑中心凹厚度对IMEM进行分组(<300μm,300~400μm,>400μm),发现黄斑中心凹厚度增加与患者术后视力呈反比。上述这些报道都为合并有IMEM的年龄相关性白内障的手术治疗提供了宝贵的参考意见。 SD-OCT相对于传统时域OCT具有扫描速度更快、成像分辨率更高等优势,能够清晰地显示视网膜各层结构,避免遗漏视网膜细节信息,尤其有助于临床医生对黄斑区视网膜的形态和精细结构进行更直观地观察和分析[9]。借助于SD-OCT,大量的研究也已经证实黄斑区微结构的变化与诸多黄斑部疾病患者的基线视功能和治疗期间的视功能密切相关,被认为更适合作为预测黄斑部疾病视功能预后的一项OCT生物学标志。而单纯依靠黄斑区解剖结构厚度的改变判断患者视功能的预后已经被越来越多的学者认为不足以反映黄斑病变的程度[10-15]。在本研究中,我们根据SD-OCT显示的IMEM对黄斑中心凹精密结构的破坏程度对前膜进行分级(图1),分级越高,黄斑中心凹的结构破坏越严重,患者在白内障术前及术后的BCVA及MS也越差,符合IMEM的临床表现和疾病进程。尤其对于合并IMEM Ⅲ级和Ⅳ级的白内障患者应建议尽早行白内障联合行黄斑前膜剥除手术。我们在研究中还发现,虽然合并IMEM Ⅱ级与Ⅲ级的患者CMT相当,但黄斑区内部精细结构紊乱的程度却存在明显差别,导致患者的视功能预后不同,这也佐证了单纯依靠CMT改变评估黄斑疾病预后的缺陷。因此,新的IMEM分级方法使得临床医生可以更加准确地预估合并IMEM的年龄相关性白内障患者术后视功能的改变,有助于病情的解释、沟通以及进一步治疗方案的制定。 对于使用SD-OCT建立新的IMEM分级法更有益于评估术后视功能恢复的机制,我们认为与视网膜中传递视觉神经冲动的三级神经元异常有关。SD-OCT清晰显示所合并的IMEM Ⅰ级,Ⅱ级和Ⅲ级病变大多只涉及视网膜内层组织的解剖学紊乱,这些内层组织结构的紊乱往往对应着视觉神经传导中的第二级神经元,包括Müller细胞、双极细胞、水平细胞和无长突细胞等,导致上述细胞间的突触连接破坏,从而干扰了视觉信息从光感受器传递到视网膜神经节细胞层,造成患者视功能预后不良。而合并的IMEM Ⅳ级病变通常还存在视网膜外层结构的紊乱,包括肌样体带、椭圆体带、光感受器外结等连续性丧失、缺损,甚至在Cho等[16]报道中还发现IMEM从切线向内牵引会影响锥体外节和RPE细胞连接,造成所谓交叉区的损伤。这些视网膜外层结构紊乱所带来的光感受器细胞损害,对合并IMEM Ⅳ级病变的患者基线视功能和术后视功能的影响最严重。 关于白内障手术是否会促进前膜的进展目前尚无统一的结论[17-19]。在我们的观察中,发现所合并的IMEM Ⅰ级和Ⅱ级在白内障术后3mo进展率较低,但IMEM Ⅲ级和Ⅳ级的进展率逐渐升高,主要表现为黄斑前膜的增厚、中心凹牵引增加以及黄斑中心凹内层精细结构的变形。玻璃体后脱离和炎症被认为是黄斑前膜发生和进展的最重要的因素[20]。我们推测合并IMEM Ⅲ级和Ⅳ级的年龄相关性白内障患者本身具有更高的前膜进展风险。白内障手术过程中,超声乳化、前房涌动、人工晶状体植入等均可能导致玻璃体牵引和破裂,这些玻璃体的改变可以使视网膜内界膜表面发生断裂,视网膜内的神经胶质细胞、Müller细胞等会向视网膜表面迁移、增生,而诱导IMEM的进展[21]。此外,白内障手术过程中,一些刺激因素包括超声能量损伤、虹膜组织扰动、眼压改变等也会导致血-房水屏障破坏,促使一些炎性因子被释放进入房水,并逐渐扩散至玻璃体腔和视网膜,参与视网膜色素上皮细胞和神经胶质细胞向成纤维细胞的转化,而促进前膜的进展[22]。Pagano等曾报道合并有IMEM的患者在白内障超声乳化术后前膜发生进展,视网膜光感器内外节的断裂和视网膜神经上皮层脱离的概率明显增加[19],这与我们观察到的结果是一致的。但由于我们的观察时间较短,而部分视网膜前膜的进展是缓慢的,所以最终IMEM的实际进展率可能最高。因此,我们建议临床医生在术前检查发现年龄相关性白内障合并IMEM Ⅲ级或Ⅳ级,并伴有明显玻璃体后脱离时,可同期行黄斑前膜剥除术联合白内障超声乳化术。而对于合并IMEM Ⅰ级和Ⅱ级的患者可以选择单纯白内障手术治疗,但也需要定期观察前膜的进展。一旦发现黄斑前膜进展加快,对视功能危害风险增大,则应及早行前膜剥除术。对于本研究中已经发生IMEM进展的患者,均已在眼底外科进行了玻璃体切除术及前膜剥除手术。 综上所述,在年龄相关性白内障术前,可以通过SD-OCT检查辅助诊断IMEM,并根据前膜对黄斑中心凹精细结构的破坏程度进行客观分级,而不仅仅基于传统的黄斑中心凹形态特征改变或CMT改变进行单纯的分级。这将更有助于预判患者白内障术后的视功能恢复,从而将术后可能不佳的预后提前告知患者,降低其对术后视功能改善过高的期望值,有效避免不必要的医患纠纷;同时,借助于新的白内障术前IMEM分级法也可以为临床医生选择更佳的手术方式和手术时机提供重要的参考,达到精准医疗的目的。

2结果
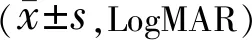


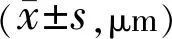
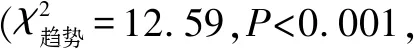

3讨论
