维持性血液透析患者不同自体动静脉内瘘术式对透析效能、管路通畅率、炎性因子指标及并发症的影响
2021-06-04王娅敏刘智美苟玉竹
王娅敏,温 怡,刘智美,苟玉竹
(四川大学华西医院/四川大学华西护理学院,四川 成都 610041)
维持性血液透析(MHD)是终末期肾病的有效治疗手段之一,需要建立长期使用的血管通路,自体动静脉内瘘(AVF)对患者的微炎症状态影响小且并发症少,成为建立血管通路的首选方式[1,2]。腕部头静脉-桡动脉AVF是首选术式,但临床治疗发现,部分患者因自身血管条件不足无法采取此AVF术式[3]。近些年随着血液透析技术的不断发展,肱动脉-肘正中静脉AVF在临床上的应用也逐渐广泛[4]。本研究比较MHD患者采取头静脉-桡动脉AVF和肱动脉-肘正中静脉AVF的临床效果,探讨肱动脉-肘正中静脉AVF的临床应用可行性,现报道如下。
1 资料与方法
1.1 一般资料2018年1月至2019年8月我院收治的105例MHD患者,纳入标准:①年龄≤80岁,性别不限,长期在我院接受MHD治疗;②术前Allen试验阴性;③血管条件满足AVF要求;④患者及家属知情同意。排除标准:①合并严重的心脏疾病或神经系统疾病;②合并严重的肝肾功能不全或凝血功能障碍者;③过敏体质者。105例患者中行头静脉-桡动脉AVF 57例(A组),行肱动脉-肘正中静脉AVF 48例(B组)。A组男36例,女21例,年龄(52.54±10.41)岁,合并糖尿病30例,合并外周血管疾病25例,透析年龄(6.10±1.02)年。B组男28例,女20例,年龄(50.12±9.67)岁,合并糖尿病22例,合并外周血管疾病20例,透析年龄(6.02±1.14)年。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法A组行头静脉-桡动脉AVF:①术前标记桡动脉、头静脉走行;②患者术中取仰卧、头高脚低位,术侧上肢外展;③常规消毒铺巾,采取1%利多卡因局部浸润麻醉;④在腕部桡动脉、头静脉之间横行切口(2~3 cm),切开皮下组织,游离桡动脉、头静脉;⑤结扎并切断头静脉远端,将22 g套管针置入静脉内,用肝素盐水充盈扩张,血管夹阻断近端;⑥血管夹阻断桡动脉,作一6 mm切口,用7-0血管滑线作头静脉-桡动脉端侧吻合;⑦松开血管夹,可触及血管震颤;⑧吻合口无出血,缝合切口。
B组行肱动脉-肘正中静脉AVF:①术前标记肱动脉、肘正中静脉走行;②患者术中取仰卧、头高脚低位,术侧上肢外展;③常规消毒铺巾,采取1%利多卡因局部浸润麻醉;④充分暴露血管并游离,结扎并切断肘正中静脉远端,将22 g套管针置入静脉内,用肝素盐水充盈扩张,血管夹阻断近端;⑤阻断肱动脉两端血流,在静脉相对应侧壁做0.3~0.5 cm的纵向切口,用7-0血管滑线行连续外翻缝合,作端侧吻合;⑥松开血管夹,可触及血管震颤;⑦吻合口无出血,缝合切口。
术后处理:两组均轻压包扎伤口,抬高术侧肢体以减轻肿胀;避免术侧肢体受压、静脉输液输血或抽血化验;术后24 h后根据情况指导患者进行功能锻炼,促进内瘘尽快成熟。
1.3 观察指标①动静脉内瘘成熟标准:吻合口震颤良好,瘘体段静脉走行粗细均匀,血管壁弹性良好,可触及震颤,无搏动增强、减弱或消失。初级通畅标准:手术完毕后动静脉瘘保持通畅且能够保证透析的正常进行。②两组术中及术后并发症。③两组血管通路血流量、尿素氮清除指数、尿素氮下降率等透析效能指标。④患者在两个时间点抽取静脉血5 ml,分别为纳入回顾性研究后的第一个透析日清晨,以及6个月后透析日清晨。常规离心分离血清后,用免疫比浊法检测超敏C反应蛋白(hs-CRP)、β2微球蛋白(β2-MG)水平,用酶联免疫吸附法检测白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平,试剂盒来源于上海恒远生物科技有限公司,严格遵照说明书使用。
1.4 统计学方法应用统计学软件SPSS 22.0进行数据分析。计数资料以n(%)表示,行χ2检验或Fisher精确概率检验;计量资料以均数±标准差表示,行独立样本t检验;初级通畅率由Kaplan-Meier函数表示,两组间比较采取Log-rank检验。检验水平α=0.05。
2 结果
2.1 两组管路通畅率比较105例患者术后均随访12个月,期间无死亡病例。12个月管路初级通畅率A组为78.95%(45/57),B组为75.00%(36/48),两组比较差异无统计学意义(P>0.05)。
2.2 两组透析效能比较A组血管通路血流量、尿素氮清除指数、尿素氮下降率均低于B组(P<0.05)。见表1。
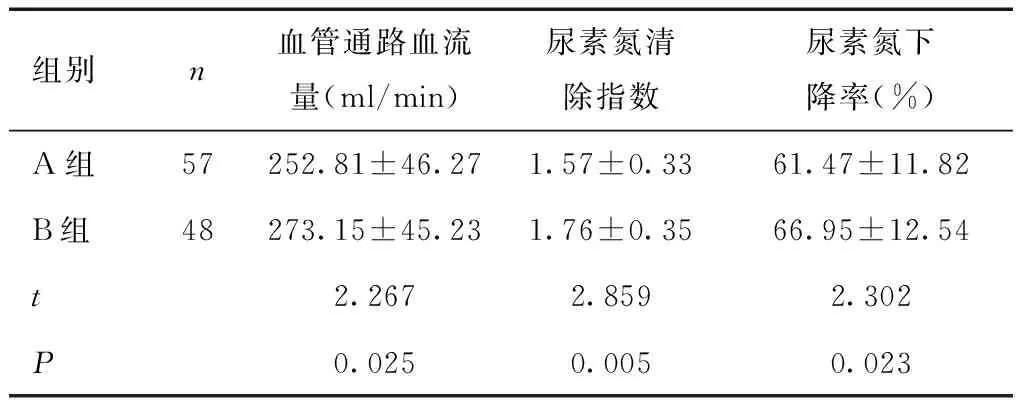
表1 两组透析效能比较
2.3 两组炎症因子水平比较透析治疗6个月后,两组血清hs-CRP、IL-6、TNF-α、β2-MG水平均较治疗前降低(P<0.05),组间比较差异无统计学意义(P>0.05)。见表2。
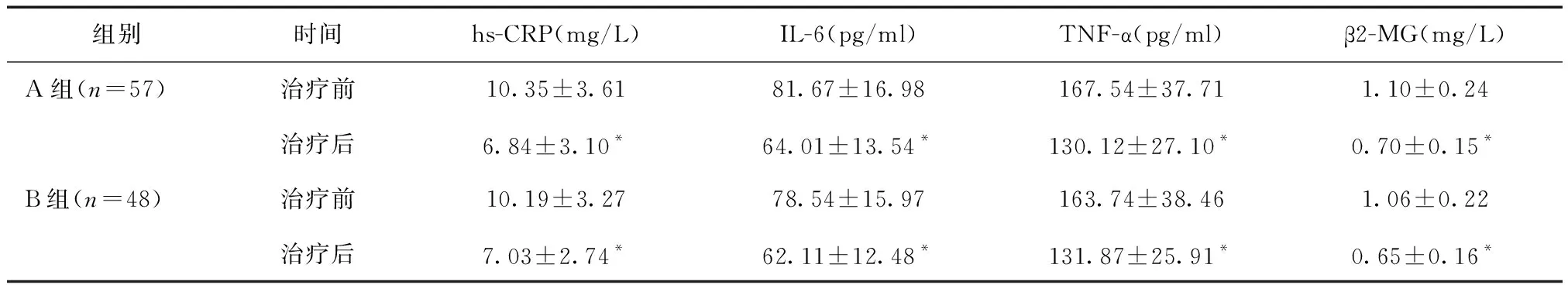
表2 治疗前后炎症因子水平比较
2.4 两组并发症比较105例患者手术过程中无大出血、重要血管神经损伤等特殊情况发生,无心脑血管意外等严重并发症发生,术后当天出院,术后2周拆线,无感染、肢体缺血肿胀、心功能衰竭等并发症出现。两组血管栓塞、临时静脉置管感染、肿胀发生率比较差异无统计学意义(P>0.05),A组假性动脉瘤发生率低于B组(P<0.05)。见表3。
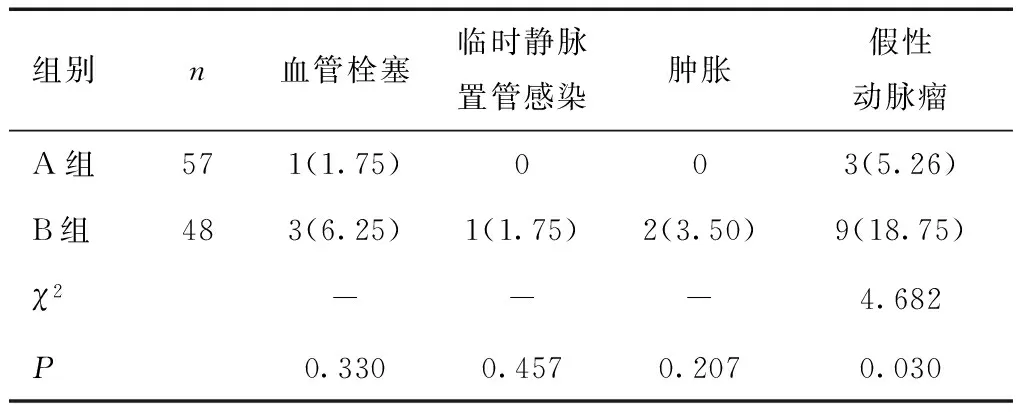
表3 两组并发症发生率比较 [n(%)]
3 讨论
大多数终末期肾病患者存在肾功能衰竭,采取MHD这一肾脏替代疗法可取得一定疗效,建立长期安全有效的血管通路对于改善患者预后有积极意义。AVF是长期进行血液透析的首选建立血管通路的方案,而腕部头静脉-桡动脉内瘘的标准术式,但临床上发现部分患者的血管条件不适宜进行该术式[5]。2007年欧洲血管通路最佳实践指南指出,腕部头静脉-桡动脉AVF失败后可改为前臂高位,或者尝试肘部或上臂肱动脉-头静脉AVF、肱动脉-贵要静脉AVF、肱动脉-肘正中静脉AVF等方式,即从远端AVF改为前臂高位或上臂的近端AVF[6,7]。近端AVF的优势是可获得较大的动静脉瘘血流量,但缺点是较易出现肢体缺血、肢体肿胀、心功能降低等并发症,且可能导致患者彻底失去在远端血管床建立AVF的机会[8]。
本研究中57例患者因腕部血管条件良好而选择行头静脉-桡动脉AVF,另外48例患者则因腕部血管条件不好选择行肱动脉-肘正中静脉AVF。本研究对两种术式的临床效果进行了对比分析,发现A、B组12个月管路初级通畅率无显著差异。透析治疗6个月后,两组血清hs-CRP、IL-6、TNF-α、β2-MG水平均较治疗前降低,表明透析治疗对患者炎症水平有较为显著的改善,组间比较无差异则说明两种术式疗效接近。上述结果表明MHD患者采取肱动脉-肘正中静脉AVF也可得到较高的管路通畅率,对炎症因子的清除效果也较好,可成为血管通路的一个良好选择。两组血管栓塞、临时静脉置管感染、肿胀发生率比较差异不显著,但A组假性动脉瘤发生率低于B组。分析原因认为,肱动脉血管较粗,端侧吻合时内瘘口径更大,导致血流量增加、静脉压力增高;其次,肱动脉-肘正中静脉AVF血管的穿刺长度更短,部分无法进行绳梯式穿刺,只能进行相对频繁的定点穿刺,也会增加假性动脉瘤的发生率。A组血管通路血流量、尿素氮清除指数、尿素氮下降率均低于B组,表明肱动脉-肘正中静脉AVF可获得较高的血流量,透析效果更好。
临床上根据动静脉特点总结两种术式的相关注意事项。腕部的头静脉、桡动脉较为纤细,术前需经过严格的物理检查和血管超声检查,判断血管条件是否可以进行AVF,术中操作应注意尽量避免周围神经和血管的损伤[9]。肱动脉-肘正中静脉AVF可供穿刺的血管较短,对临床护士的穿刺技术有较高的要求,需严格掌握好穿刺的角度、力度和穿刺针推进血管的长度,避免针尖刺伤血管形成血肿而导致穿刺失败,或者影响内瘘寿命。透析护士需对患者及家属进行内瘘相关知识的宣教,帮助患者掌握内瘘的保护方法,进行良好的自我管理,以期延长内瘘的使用寿命,减少并发症的发生[10,11]。
综上所述,MHD患者采取头静脉-桡动脉AVF和肱动脉-肘正中静脉AVF均可得到较高的管路通畅率,对炎症因子的清除效果也较好,其中肱动脉-肘正中静脉AVF的透析效果更好,但并发症相对较多,在患者血管条件不能实行头静脉-桡动脉AVF,可作为一个供选择的血管通路建立方案在临床使用。
