平板运动试验终止后诱发全心停搏1例
2021-06-03汤朱雯余莉芳吕钽韩思洁
汤朱雯 余莉芳 吕钽 韩思洁
患者男性,34岁。因“胸闷气急3月余,加重2 d”于2019年8月3日入院。临床诊断:肥厚型心肌病。患者3个月前无明显诱因下出现胸闷、气急,持续约10 min,休息后可缓解。2 d前活动后出现胸闷、气急,伴大汗淋漓、头晕黑矇及恶心,至当地医院就诊,心电图提示“窦性心动过缓,左心室肥大伴ST-T改变”。转至我院急诊,我院超声心动图提示:(1)左心室壁非对称性肥厚,左心房增大,肥厚型心肌病;(2)二尖瓣、三尖瓣轻度反流。
入院第3天行平板运动试验检查,Bruce方案共运动11 min 8 s,最快心率158次/min,为极量心率的85%。最大运动当量11.5。最高收缩压228 mmHg。平板运动前模拟心电图(图1)显示窦性心律,左心室高电压(RⅡ4.15 mV、RⅢ3.95 mV、RaVF3.35 mV),Ⅰ、Ⅱ、Ⅲ、aVF、V3~V6ST段呈水平型压低0.1~0.2 mV,T波倒置。运动至4 min时,Ⅱ、Ⅲ、aVF ST段开始持续压低,至运动11 min时压低至0.5 mV,较运动前增量0.3~0.4 mV,立即予以终止运动,此时患者主诉无明显不适。运动停止后,ST段逐渐恢复。至运动停止后1 min 47 s,患者出现头晕、脸色苍白、出虚汗,即做心电图检查(图2)显示窦性停搏、缓慢的房室交接区逸搏伴心律不齐(21~38次/min)。至运动停止后2 min 10 s患者突然出现意识丧失、抽搐,心电图检查(图3)显示全心停搏长达6.0 s、室性期前收缩、缓慢的房室交接区逸搏,立即予以心肺复苏(cardio pulmonary resuscitation,CPR),数分钟后患者恢复窦性心律及意识。
讨论平板运动试验可鉴别儿茶酚胺敏感性室性心动过速与迷走神经性晕厥。南非开普敦大学医学院生理学教授发表的“运动与猝死”论文中指出:(1)年龄40岁以上人群中运动性心源性猝死(sudden cardiac death,SCD)的罪魁祸首是冠心病;(2)年龄<40岁人群中运动性SCD的首要病因则是肥厚型心肌病。此外,部分青少年运动性SCD可能由儿茶酚胺介导的多形性或双向性室性心动过速所致[1]。肥厚型心肌病患者运动后出现晕厥甚至SCD,追究其原因一般为以下4种:(1)快速性室性心律失常;(2)缓慢性心律失常,可能与迷走神经性晕厥有关;(3)左心室流出道梗阻;(4)低血糖性休克。为了明确本例患者运动后出现头晕黑矇的原因,为后续治疗制定方案,在心内科医生监护下,本例患者行平板运动试验。在终止运动后2 min 10 s患者出现阿-斯综合征发作,心电图显示短暂性全心停搏,考虑系迷走神经性晕厥所致。
迷走神经性晕厥系指终止运动后数分钟内发生的迷走神经性反射,临床表现为出现一过性的心率减慢或停搏、血压下降甚至晕厥发作。平板运动试验诱发迷走神经性晕厥的原因可能为剧烈运动使儿茶酚胺过度分泌,刺激心脏β受体,使心肌收缩力增强和血管收缩,右心室处于高收缩状态刺激左心室内的压力感受器,过强的刺激信号传至延髓的心血管调节中枢,一旦运动终止引起反射性交感神经活动减弱,迷走神经活动性增强,继而心血管抑制而发生晕厥[2]。

图1 患者平板运动前模拟心电图

图2 患者终止平板运动后1 min 47 s的心电图
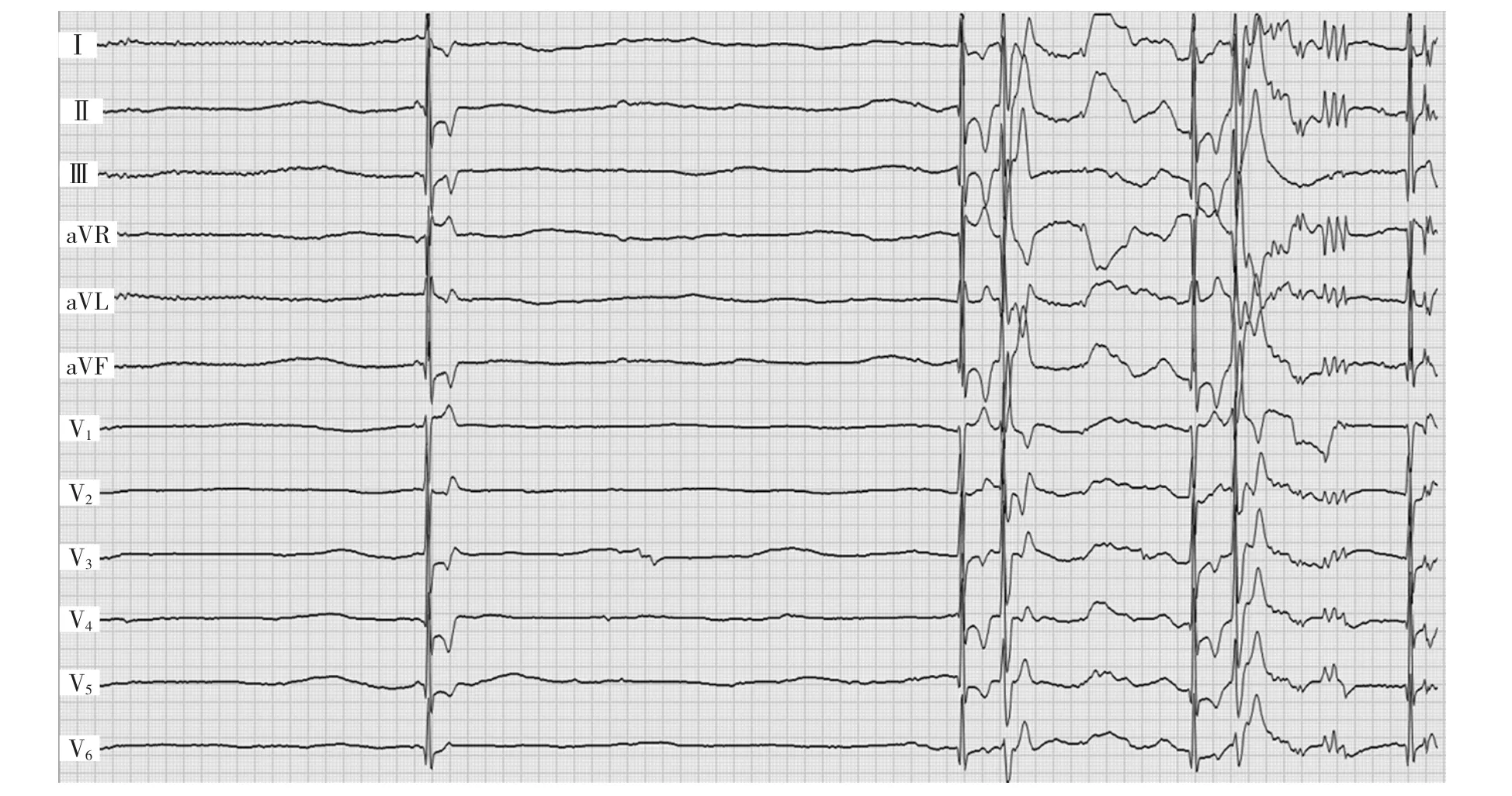
图3 患者终止运动后2 min 10 s的心电图(全心停搏6.0 s)
平板运动试验所诱发的迷走神经性晕厥,尽管发生率低且有自限性,但可因晕倒而导致外伤,引起患者恐慌,也可引起心脏停搏、血压降低,严重的心肌缺血等,进而导致心脏猝死的发生,因此在行平板运动试验时检查者应高度重视,检查前详细询问患者病史是关键,同时应做好各项急救准备工作,备好抢救设备及急救药品,有效避免风险发生。运动中应严密观察患者的表情、反应、心率及血压变化,特别是在运动结束时,应让患者继续1~2 min的恢复运动,再停止运动并静坐休息,同时监测心电、血压变化,一旦出现头晕、恶心、视物模糊等晕厥前兆,切勿慌乱,应立即嘱患者去枕平卧,呈头低足高位,适当屈曲患者上下肢,以增加回心血量,避免晕厥的发生[3]。对于晕厥的患者,应及时对症处理,并做好急救准备,减少患者风险事件的发生。
本例患者排除手术禁忌证后于入院第5天行心内电生理检查术+迷走神经节消融术,消融过程中,可见房性期前收缩、明显迷走神经反射,伴心动过缓及血压稍下降,术中诊断“血管迷走性晕厥(心脏抑制型)”。术后行平板运动试验未见全心停搏及晕厥,临床症状消失,故于术后第3天出院。