腹直肌外侧直入路开放复位内固定髋臼骨盆骨折△
2021-06-02滕范文王淑和梁素琼赵云芳刘根就周植森周树根温干军江帝钦
滕范文,王淑和,梁素琼,赵云芳,刘根就,周植森,周树根,温干军,江帝钦
(东莞市东部中心医院,广东东莞523560)
对于移位型的髋臼骨折其治疗的金标准仍是切开复位内固定术。改良Stoppa切口入路和髂腹股沟入路是目前治疗髋臼骨盆骨折常用的手术入路。但因髋臼所处位置较深,髋臼周围解剖结构极其复杂,特别是累及四方体的髋臼骨折手术显露困难,完全复位难度更大,因而髋臼骨折被认为是骨科最具挑战性的手术之一。由于髋臼骨折的手术效果与复位程度呈正相关,因而选择合适的手术入路是实现骨折解剖复位及减少并发症的关键。本研究以改良Stoppa入路联合髂窝入路作为对照,对腹直肌外侧直切口入路治疗髋臼前柱骨折的临床效果进行评价,现报告如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)有明确外伤史;(2)骨盆和髋部肿痛,活动受限;(3)术前影像显示髋臼前部合并同侧骨盆骨折。
排除标准:(1)合并颅脑损伤、胸腹部脏器损伤或多发骨折;(2)合并心脑血管疾病、糖尿病等基础疾病的患者。
1.2 一般资料
2012年01月~2019年06月本院收治的髋臼前部骨折合并同侧骨盆骨折患者40例,病情稳定后所有患者均接受切开复位内固定术治疗,均由同一手术组完成。将40例患者按照入院时间顺序随机分为腹直肌外侧组和Stoppa组各20例。两组患者术前一般资料见表1,两组患者在性别、年龄、致伤原因、手术距受伤时间和骨折分型的差异均无统计学意义(P>0.05)。本研究获医院伦理委员会批准,所有患者均知情同意。

表1 两组患者术前一般资料与比较
1.3 手术方法
腹直肌外侧组:取仰卧位,切口上端为脐与髂前上棘连线的中外1/3,下端为腹股沟韧带股动脉搏动处,其长度约10~14 cm。从腹直肌外侧缘切开腹直肌鞘,分离显露腹横筋膜并纵形切开腹横筋膜,沿腹膜外间隙分离,辨认并保护髂外动静脉血管束,从髂骨上剥离髂肌,向内牵开髂腰肌,同时注意保护髂腹股沟神经、股外侧皮神经和生殖股神经,即可显露髂骨内侧面。再向切口尾侧分离,于髂外血管与精索内侧之间,可显露耻骨上支、髂耻隆起和坐骨缘及位于真骨盆深面的四边体,向外侧牵开输精管即可显露耻骨联合。术中结扎死亡冠,显露并固定骨折。
Stoppa组:取仰卧位,在耻骨联合上2 cm作横弧形切口,长约12~16 cm,在腹直肌鞘表面向上分离皮瓣,纵形切开腹白线,向两侧牵开腹直肌,将双侧腹直肌内缘在耻骨附着点上1 cm切断内侧1/3,将腹膜向上推开,将下腹壁肌和髂外血管、股神经及髂腰肌向外牵开,暴露耻骨联合至骶髂关节前方的真骨盆缘,显露结扎切断“死亡冠”血管,沿真骨盆缘及骨折断端电刀切开并推开真性骨盆缘及内侧壁骨膜,显露骨折。待髂窝辅助切口行同侧骨盆骨折复位固定后,再复位及固定髋臼骨折。
1.4 评价指标
记录围手术期资料,包括手术时间、术中出血量、切口长度、术后引流量、住院时间、并发症发生情况。采用下地行走时间、完全负重活动时间、疼痛视觉模拟评分(visual analogue scale,VAS)和Merle-D'Aubigné评分评估临床效果。行影像检查,按照Matta影像学标准评估两组患者骨折复位情况:骨折移位<1 mm为优,骨折移位1~3 mm为良,骨折移位>3 mm为差;影像观察骨折愈合和内固定物改变。
1.5 统计学方法
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,术中无大血管、神经和内脏损伤。两组患者围手术期资料见表2,腹直肌外侧组的手术时间、术中出血量、切口长度、引流量明显少于Stoppa组,差异均有统计学意义(P<0.05);两组术中透视次数、住院时间的差异均无统计学意义(P>0.05)。术后两组患者切口均一期愈合,无感染或延迟愈合。
表2 两组患者围手术期资料(±s)与比较

表2 两组患者围手术期资料(±s)与比较
指标P值手术时间(m i n)术中出血量(m l)切口长度(c m)术中透视次数(次)术后引流量(m l)住院时间(d)腹直肌外侧组(n=2 0)1 2 0.2 8±2 3.3 5 4 8 0.3 2±1 3 0.4 5 1 1.2 5±2.2 3 3.2 5±1.2 3 7 0.6 5±1 5.5 6 2 4.6 5±5.5 6 S t o p p a组(n=2 0)1 4 8.3 2±2 5.4 8 5 8 5.4 6±1 3 9.5 8 1 4.3 8±2.3 6 3.3 4±1.1 8 9 2.2 6±1 6.2 8 2 6..3 2±4.2 8<0.0 0 1 0.0 1 9<0.0 0 1 0.8 1 5<0.0 0 1 0.2 9 4
术后早期并发症方面,腹直肌外侧组仅发生手术侧下肢深静脉血栓1例,并发症发生率为5.00%;Stoppa组发生手术侧下肢深静脉血栓2例,淋巴水肿1例,并发症发生率为15.00%。腹直肌外侧组的早期并发症发生率低于Stoppa组,差异有统计学意义(P<0.001)。
2.2 随访结果
两组患者术后随访12~24个月,平均 (18.45±6.38)个月,无失访病例。随访过程中,两组患者疼痛逐渐减轻,功能逐步改善。无再次损伤,无髋部疼痛加剧,无再次手术翻修者。典型病例影像见图1。
两组患者随访资料见表3,两组在术后下地行走时间、完全负重活动时间的差异无统计学意义(P>0.05)。随时间推移,两组患者VAS评分显著减少(P<0.05),而 Merle-D'Aubigné评分显著增加(P<0.05)。相应时间点两组间VAS评分的差异均无统计学意义(P>0.05);术前与术后6个月两组间Merle-D'Aubigné评分的差异无统计学意义(P>0.05),但末次随访时,腹直肌外侧组的Merle-D'Aubigné评分显著高于Stoppa组,差异有统计学意义(P<0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
时间点指标开始行走时间(d)完全负重活动时间(周)V A S评分(分)术后1周术后6个月末次随访P值术后1周术后6个月末次随访P值M e r l e d'A u b i g n é评分腹直肌外侧组(n=2 0)5.2 5±1.3 5 1 0.5 2±1.2 8 2.5 7±1.5 4 1.2 5±0.3 5 0.4 5±0.3 5<0.0 0 1 1 3.3 5±1.1 5 1 5.2 5±2.7 1 1 5.8 6±1.2 1<0.0 0 1 S t o p p a组(n=2 0)5.4 8±1.2 6 1 1.2 5±2.3 6 2.4 8±1.6 6 1.1 8±0.4 6 0.4 8±0.2 6<0.0 0 1 1 3.3 6±1.3 2 1 4.8 4±1.8 6 1 5.7 6±1.5 8<0.0 0 1 P值0.5 8 1 0.2 3 1 0.8 6 0 0.5 9 1 0.7 6 0 0.9 8 0 0.5 8 0 0.0 3 9
末次随访时,腹直肌外侧组20例中,18例完全无痛,2例行走时轻度疼痛;17例行走正常,无跛行,3例轻度跛行;17例下蹲活动正常,3例下蹲活动轻度受限;17例恢复伤前运动和劳动能力,3未恢复至伤前运动劳动能力水平。Stoppa组20例中,17例完全无痛,3例行走时轻度疼痛;16例行走正常,无跛行,4例轻度跛行;17例下蹲活动正常,3例下蹲活动轻度受限;16例恢复伤前运动和劳动能力,4例未恢复至伤前运动劳动能力水平。
2.3 影像评估
两组影像评估结果见表4,术后即刻复查DR片并根据Matta髋臼骨折复位标准评价骨折复位质量,两组间骨折复位质量的差异无统计学意义(P>0.05)。至未次随访时,两组患者骨折均达到骨性愈合,两组骨折愈合时间的差异无统计学意义(P>0.05)。
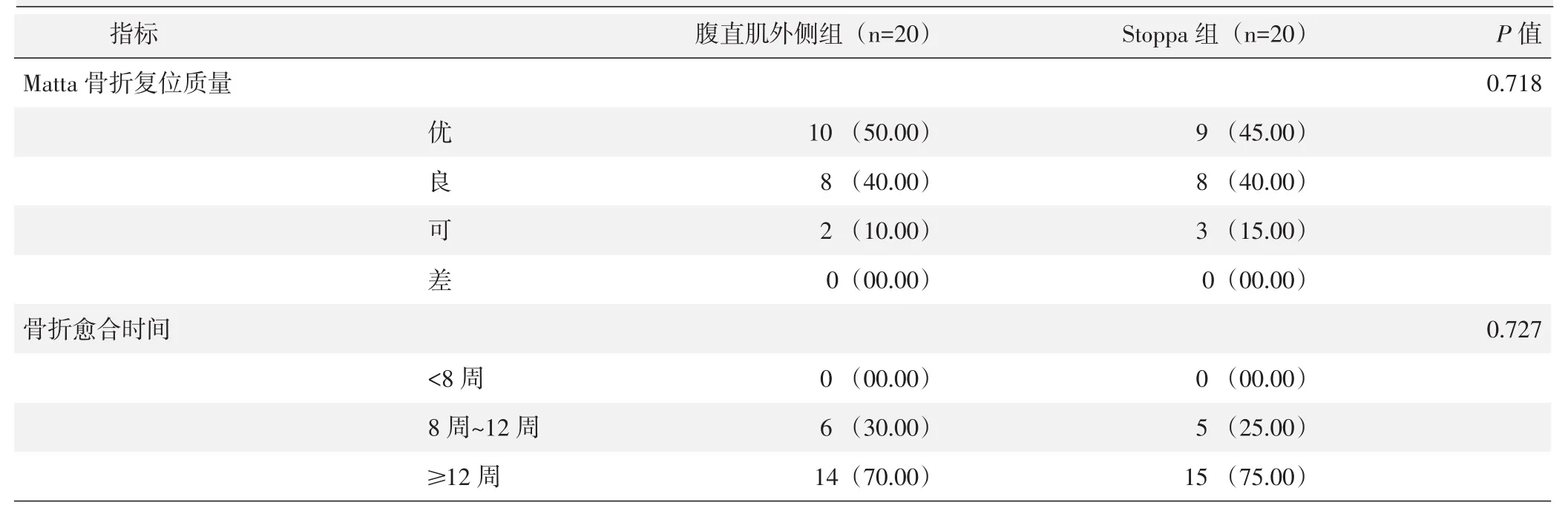
表4 两组患者影像评估结果[例(%)]与比较
至末次随访时,两组患者均未出现内固定物断裂或螺钉退出,未见明确异位骨化者。髋关节退行性改变,包括关节间隙变窄和骨赘形成,腹直肌外侧组为5.00% (1/20),Stoppa组为 5.00% (1/20),两组间差异无统计学意义(P=1.000)。典型病例影像见图1。

图1 患者,女,38岁,左侧髋臼双柱骨折 1a,1b:术前X线片及CT三维重建示左侧髋臼双柱骨折 1c:左侧腹直肌外侧直入路术中术野显露情况 1d:术后骨盆正位X线片示骨折复位良好,内固定位置良好
3 讨 论
大多数医师认为髋臼骨折的手术治疗都应解剖复位从而达到关节功能重建[1]。选择合适的手术入路是治疗骨盆髋臼骨折并获得骨折解剖复位及减少手术并发症的关键[1,2]。1993 年 Hirvensalo 等[3]首先提出改良Stoppa入路治疗骨盆环创伤,并且认为该入路具有创伤小、手术视野清晰、易于骨折的复位和固定等优点[4-7]。有研究报道改良Stoppa入路治疗骨盆髋臼骨折时解剖复位率达到 59%~82%[4,5,7],本研究中采用改良Stoppa入路治疗骨盆髋臼骨折复位优良率达到70%。但改良Stoppa入路存在以下不足[8,9]:切口位于腹部中间,对于骨折严重移位及肥胖患者操作存在一定的困难,对合并髂骨翼骨折的髋臼骨折需附加髂窝入路,对于腹肌较发达的患者显露不足,必要时需切断腹直肌。
2012年Keel等[10]通过前瞻性研究首次报道了采用腹直肌外侧直切口入路治疗20例髋臼骨折并取得较为满意的效果,认为该入路可以应用于:包括或不包括后半横形骨折的髋臼前柱骨折、双柱骨折、T型骨折和横形骨折。Christian von Rüden[11]回顾性分析了腹直肌外侧直切口入路治疗髋臼前柱骨折,在中期随访时,通过改良的Merle d'Aubigné score评估,总体效果满意,认为腹直肌外侧直切口入路是治疗骨盆髋臼骨折的一种很好的选择。
本研究采用腹直肌外侧直切口入路治疗髋臼前部骨折合并骨盆骨折取得了满意的效果,通过Merle d'Aubigné score评估,优良率85.00%。作者认为腹直肌外侧直切口入路具有以下优点:(1)手术时间短。与改良Stoppa入路相比,经腹直肌外侧直切口入路显露高位骨折及合并髂骨骨折优于改良Stoppa入路,且不需附加髂窝切口,直视下处理“死亡冠”,故而缩短了手术时间;(2)术中出血少。该入路没有重要血管,经腹膜后间隙进入,直视下处理“死亡冠”,直视下复位及固定骨折,故手术出血量少;(3)骨折复位质量及关节功能恢复好;(4)早期并发症发生率低。该入路术中的各操作无需过度牵拉纵向走形的血管及神经,可最大程度避免神经血管损伤及术后下肢深静脉血栓的发生。本研究该入路患者围手术期仅1例发生下肢深静脉血栓。
综上所述,经腹直肌外侧直切口入路治疗髋臼前部并骨盆骨折,具有学习曲线短、手术时间短、出血量少、术中直视下操作骨折复位质量高、早期并发症少及髋关节功能恢复好的优点,可作为治疗髋臼前部并同侧骨盆骨折的首选入路方式。
