腰大池引流预防脑动脉瘤破裂出血术后脑积水及其预后影响因素分析
2021-06-01
(阜阳市人民医院神经外科,安徽省阜阳市 236000)
脑动脉瘤是ICU病房常见的危急重症,严重威胁患者的生命安全,若未及时救治,引发二次出血的概率高达35%~50%,致残、致死率明显升高,而脑动脉瘤破裂出血导致的脑积水及迟发性脑血管痉挛等并发症是致残、致死的主要原因[1-2]。外科手术治疗是目前脑动脉瘤首选方式,但术后脑积水、脑血管痉挛等发生率较高,严重影响患者预后,常需要借助其他手段解决[3]。本研究探讨腰大池引流对动脉瘤破裂出血术后脑积水的预防效果及其预后相关因素分析,现报道如下。
1 资料和方法
1.1 研究对象
选择2017年1月—2019年12月本院住院脑动脉瘤破裂出血患者100例,随机均分为对照组和腰大池引流组。腰大池引流组(n=50):男21例,女29例,年龄31~75岁,平均年龄(52.12±5.97)岁;手术方式开颅夹闭手术21例,血管介入手术29例;Hunt-Hess分级[4]Ⅰ级6例、Ⅱ级17例、Ⅲ级13例、Ⅳ级9例、Ⅴ级5例。对照组(n=50):男22例,女28例,年龄32~75岁,平均年龄(52.17±5.01)岁;手术方式开颅夹闭手术23例,血管介入手术27例;Hunt-Hess分级Ⅰ级6例、Ⅱ级18例、Ⅲ级12例、Ⅳ级10例、Ⅴ级4例。两组患者基本资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会批准,患者及家属均知情同意。
纳入标准:①符合脑动脉瘤破裂出血的临床诊断标准[5],经颅脑CT血管造影(CT angiography,CTA)或数字减影血管造影(digital subtract angiography,DSA)确诊;②首次发病且在48 h内入院,在72 h内进行早期手术;③术后随访6月,随访资料完整。
排除标准:①外伤、肿瘤性等颅动脉瘤破裂出血;②手术失败,或住院期间再次出血;③脑动脉瘤破裂出血发病前有脑积水病史;④背部感染或既往有脊柱手术史禁止行腰椎穿刺术;⑤妊娠期、哺乳期特殊群体。
1.2 治疗方法
两组患者入院均确诊为动脉瘤破裂出血,均在发病72 h内完成手术,手术均成功有效,均予以常规治疗,包括呼吸机支持、脑保护、神经营养、抗炎、脱水等治疗。
对照组行腰椎穿刺引流,排出脑脊液25~35 mL/次,隔日1次。
腰大池引流组行腰大池置管持续引流,选择L3-4及L4-5间隙,穿刺针进入尾端蛛网膜下腔,置入导丝,经扩皮置入蛛网膜下腔8~15 cm,抽出导丝,主、副管血性脑脊液流出后,封闭副管,将主管连接引流袋,调控引流量及流速,引流量维持在100~200 mL/天,留置7~10天。
1.3 格拉斯哥评分评估预后
比较两组患者随访6月后预后情况。采用格拉斯哥评分(GOS)[6]进行预后评估,具体标准5分为基本恢复正常生活;4分为轻度机体残疾,但能够独立生活与工作;3分为重度残疾,日常生活难以自理;2分为植物性生存状态;1分为死亡。以GOS评分 1~3 分为预后不良,GOS评分4~5分为预后良好。
1.4 脑积水CT诊断
比较两组患者术后脑积水发生率。脑积水颅脑CT诊断标准[7]:①双侧侧脑室额角处距离>45 mm;②双侧尾状核内缘处距离>25 mm;③第三脑室宽度>6 mm;④第四脑室宽度>20 mm;⑤Evans指数:最大额角宽度与颅骨横向内径≥30%;⑥Hesson脑室指数:尾状核平面两侧脑室额角间距与同平面颅内板间的宽度比值≥45%。符合上述任一项即可诊断脑积水。
1.5 其他观察指标
收集患者临床资料,比较两组患者治疗前后脑血流速度(mean velocity,Vm),脑血流速度正常范围为80~120 cm/s。分析影响腰大池引流患者预后的相关因素。
1.6 统计学分析
2 结 果
2.1 两组治疗前后脑血流速度的比较
与治疗前比较,两组治疗后脑血流速度均有降低(P<0.05);治疗后,腰大池引流组脑血流速度明显低于对照组(P<0.05;图1)。
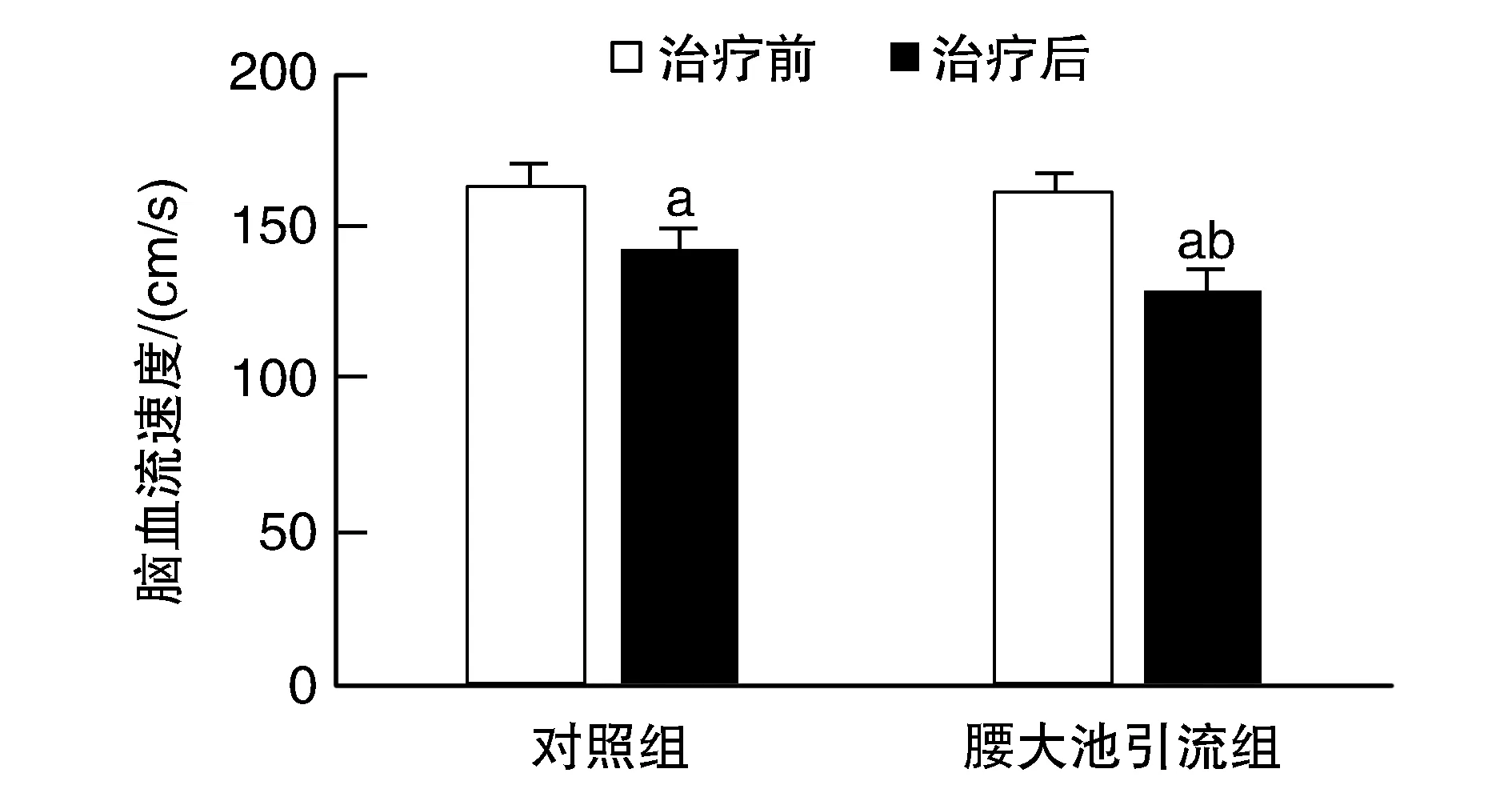
图1 两组患者治疗前后脑血流速度的比较a为P<0.05,与同组治疗前比较;b为P<0.05,与治疗后对照组比较。
2.2 两组随访期间预后情况比较
对照组预后不良22例(44.00%),预后良好28例(56.00%)。腰大池引流组预后不良16例(32.00%),预后良好34例(68.00%)。腰大池引流组预后良好率明显优于对照组(P<0.05)。
2.3 两组术后脑积水发生率比较
对照组术后6月脑积水发生11例(22.00%),腰大池引流组发生3例(6.00%)。腰大池引流组术后6月脑积水发生率明显低于对照组(P<0.05)。
2.4 影响腰大池引流患者预后的相关因素分析
患者年龄≥60岁、动脉瘤偏大、Hunt-Hess分级Ⅲ~Ⅴ、术后脑积水、术后脑血管痉挛患者的预后不良发生率更高(P<0.05;表1)。
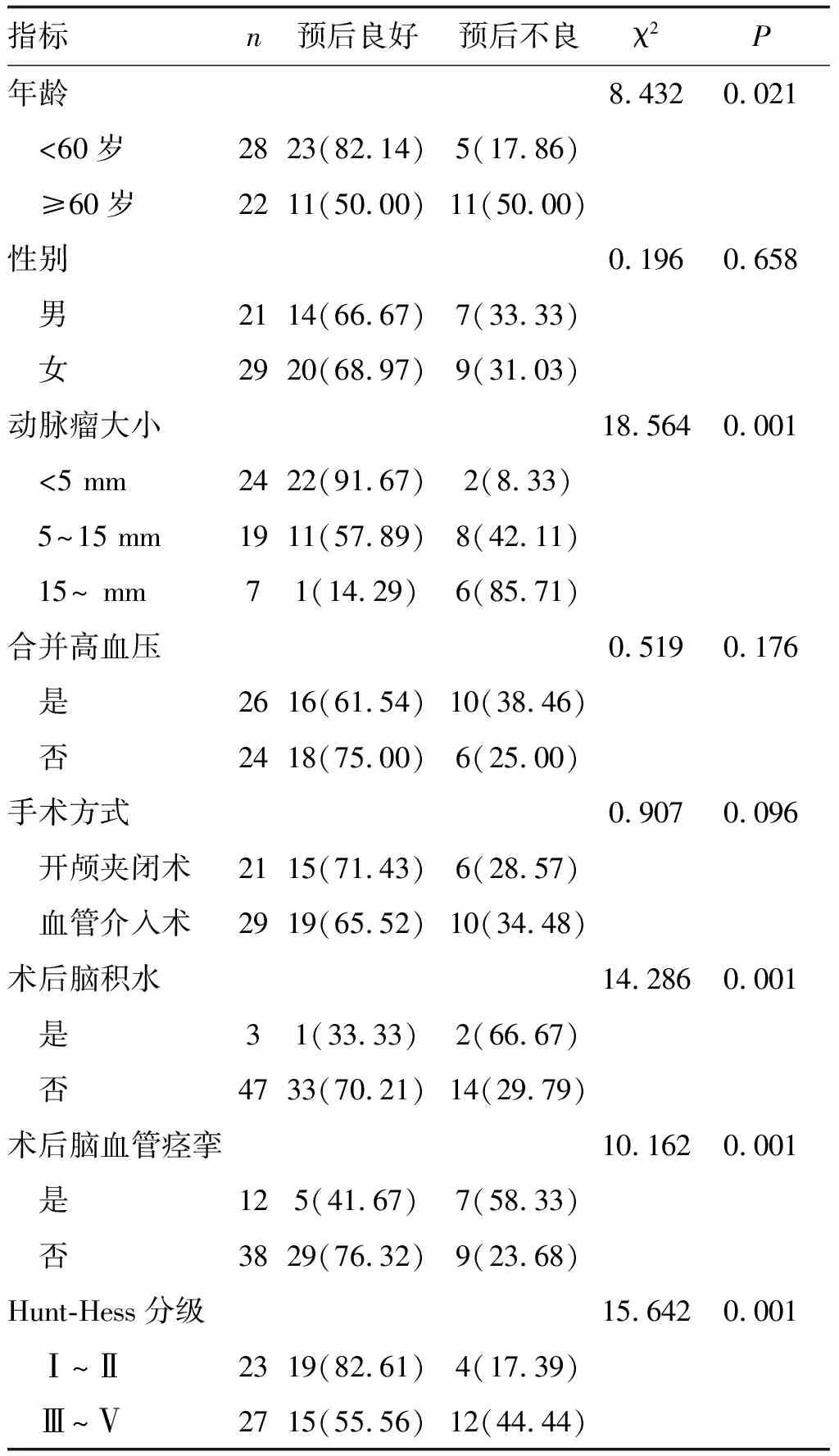
表1 影响腰大池引流患者预后的相关因素分析 单位:例(%)
3 讨 论
有研究表明,脑动脉瘤破裂出血发生率在脑血管意外事件中,仅次于脑血栓、高血压脑出血,且新增病例呈逐年上升趋势,采用内科治疗不能解决脑血管瘤破裂出血的根本问题。随着卫生医疗事业及微创技术的不断发展,为该类疾病的治疗提供了多种选择,目前临床应用最常见的两种方案是开颅夹闭术和血管介入术,各有优缺点,临床上主要根据脑血管动脉瘤位置、数量、大小及几何形态选择手术方案,但术后并发症发生率仍然居高不下,是临床面临的一大难题[8-9]。脑积水是脑血管动脉瘤破裂出血术后三大并发症之一,严重损害了患者神经系统功能,降低了患者对事物的辨别能力和生存质量,是导致患者预后不良的重要因素,故而如何预防脑动脉瘤破裂出血术后脑积水的发生成为了重点[10-11]。
脑积水是指颅脑内过多的脑脊液聚集状态,常伴有脑室扩大、脑实质相应减少及颅内压升高,是脑血管动脉瘤破裂术后常见的并发症之一,其发生率约为6%~67%。因此对于脑动脉瘤血管破裂出血术后患者,需要早期快速采取有效方法预防术后脑积水等并发症的发生,以期提高患者愈后[12-13]。腰椎穿刺是临床常用的辅助检查手段,在疾病诊治方面有重要的临床价值,多数研究报道,腰椎穿刺引流脑脊液可降低脑积水等相关并发症的发生,但常规腰椎穿刺引流单次仅能释放脑脊液10~35 mL,使得血性脑脊液在颅内存留时间延长,且反复穿刺操作不仅耗时延长,还给患者心理及身体带来了沉重的负担和伤害[14-15]。近几年,国内外多数研究报道腰大池持续脑脊液引流可加速血性脑积水的清除,日引流量可达100~300 mL,且其引流速度和引流量均可控,操作便捷,在预防脑血管动脉瘤破裂出血术后脑积水方面有着明显效果[16]。本研究发现,腰大池引流组治疗后脑血流速度明显低于对照组;且随访6月期间,腰大池引流组脑积水发生率、预后良好率方面均优于对照组(P<0.05),与何竞斯等[17]研究结论相似,因而腰大池引流可有效防治脑动脉瘤破裂出血术后脑积水的发生,改善患者预后。
本研究结果还发现,年龄≥60岁、动脉瘤偏大、Hunt-Hess分级Ⅲ~Ⅴ、术后脑积水、术后脑血管痉挛的患者预后不良。患者年龄越大,机体功能相对更差,其他基础疾病发生风险也相对增加,其预后相对较差[18];动脉瘤偏大患者瘤体破裂后造成的损伤更大,其出血范围、程度更严重,不仅加重手术难度,也不利于患者术后恢复[19];术后脑积水、脑血管痉挛是患者术后致残或死亡的重要因素之一,脑积水或痉挛一旦发生,导致患者病情更为复杂,不利于患者术后恢复[20]。
综上所述,腰大池引流可有效预防动脉瘤破裂出血术后脑积水的发生。动脉瘤破裂出血患者的年龄、动脉瘤大小、Hunt-Hess分级、术后脑积水和脑血管痉挛发生是影响其预后的重要因素。
