基于约束决策轮的约束评估对神经外科ICU 病人的影响
2021-05-31纪媛媛李艳菲赵朋朋
王 军,纪媛媛,李艳菲,王 娜,王 宁,王 伟,赵朋朋
首都医科大学宣武医院,北京100053
神经外科重症监护室(ICU)主要收治急性脑血管病、颅脑损伤、脊髓损伤等神经系统疾病病人[1],该类病人由于脑部病变、损伤或手术等特殊因素影响,容易出现意识障碍、躁动、谵妄、思维紊乱、行为和动作异常等现象,而意识障碍、躁动或颅脑损伤急性期的病人通常会接受手术、机械通气、镇静镇痛、留置各种引流管等治疗,其特征与身体约束常用对象特征相符,因此,该类病人也是身体约束的高危人群[2‐4]。已有研究显示,神经外科ICU 病人身体约束率为27.7%~53.9%[5‐6]。鉴于身体约束会对病人心理、生理和社会等方面产生负性影响[2],规范、合理的使用身体约束逐渐受到重视[7]。为减少身体约束产生的不良后果,降低身体约束率,许多国家都制定了身体约束指南或规范[8‐11]。我国学者对临床身体约束的评估工具研究较少,日常护理活动中,护士主要根据经验判断是否进行身体约束[12],但对神经外科ICU 出现不同程度意识障碍和不同深度镇静状态的病人而言,相关指证或规范缺乏,护士身体约束的决策困难较大。因此,本研究参照澳大利亚循证卫生保健中心(JBI)公布的约束决策轮[11],补充了适合神经外科ICU 病人的身体约束评估细则,通过探讨其对降低身体约束率、减少病人谵妄发生的有效性,旨在促进神经外科ICU 病人护理安全性的提高。现将结果报道如下。
1 对象与方法
1.1 研究对象 选取2019 年4 月—2019 年9 月入住我院神经外科ICU 的304 例病人作为研究对象。纳入标准:①神经外科ICU 住院病人;②年龄≥18 岁。排除标准:①有精神疾病史;②家属拒绝使用身体约束;③入ICU 时已发生谵妄。将病人按区域收治入院,将各区域1~8 床病人设为试验组,将各区域9~16 床病人设为对照组,两组病人一般资料比较,差异均无统计学意义(P>0.05),见表1。
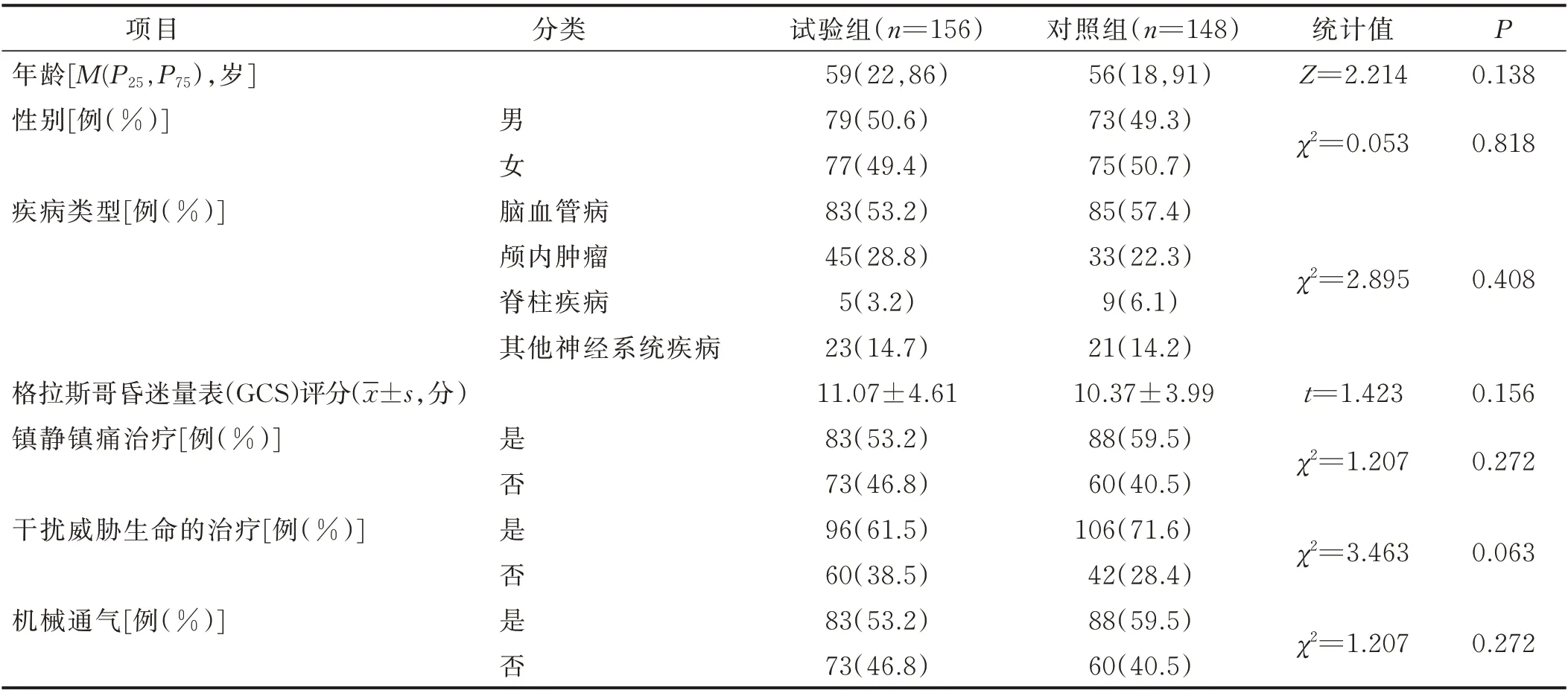
表1 两组病人一般资料比较(n=304)
1.2 干预方法
1.2.1 对照组 护士参照本院制定的身体约束护理规范对病人评估后进行身体约束。①病人肢体不能动或仅见肌肉收缩时,不约束;②病人肢体可沿床平移或能抬起但不能对抗阻力时,使用垫手枕式约束带或手套式约束带约束,不固定于床体;③病人肢体能抬起、能对抗阻力时,使用手套式约束带或腕部约束带约束,固定于床体;④病人胸部能抬起时,使用胸部、腕部和手套式约束带约束。
1.2.2 试验组 护士基于约束决策轮对病人评估后进行身体约束。
1.2.2.1 约束评估流程 约束决策轮从圆中心向外分为行为等级、设施等级、独立等级、约束等级4 个部分。神经外科ICU 存在意识障碍或接受镇静治疗的病人,因此将GCS 及Richmond 躁动‐镇静评分(RASS)纳入行为等级。此外,神经外科病人存在中枢神经系统病变,部分病人肌力下降,因此将肌力评估纳入独立等级。①行为等级:分为3 级,其中,Ⅰ级为病人警觉且定向力正常、昏迷(GCS≤8 分或RASS≤−3 分)、瘫痪或持续监护;Ⅱ级为病人意识模糊(GCS≥9 分)、定向力障碍、单纯烦躁(RASS为−2~1 分);Ⅲ级为病人烦躁或存在攻击性(RASS为2~4 分)。②设施等级:分为2 级,其中,Ⅰ级指进行非威胁生命的治疗,包括接受外周静脉输液治疗,携带鼻胃管、导尿管、监护导联、氧气面罩或鼻导管、单纯引流管(硬膜外引流管、皮下引流管、硬膜下引流管、血肿腔引流管、椎旁引流管、瘤腔引流管等)、直肠造瘘袋或导管、动脉导管、氧饱和度探头、血压袖带,使用单一敷料以及接受胃造口引流;Ⅱ级指进行威胁生命的治疗,包括进行颅内压监测,携带脑室引流管、腰池引流管、脉搏比较指示持续心排血量(PICCO)监测导管、肺动脉导管、中心静脉导管、胸腔导管、临时起搏器、三腔二囊管、耻骨导管,接受主动脉球囊反搏、机械通气、静脉滴注维持血流动力学稳定的药物治疗。③独立等级:分为3 级,其中,Ⅰ级指独立,包括能坐在椅子上、能负重、能平稳行走;Ⅱ级指不完全独立,包括坐在椅子上会滑动、依靠辅助负重、步态不稳或不熟悉辅助装置、心动过缓、头晕目眩且肢体肌力>2 级;Ⅲ级指依赖,包括不能负重、不稳定性骨折、生命体征不平稳且肢体肌力>2级。④约束等级:分为约束、不约束和其他替代方法,其中,其他替代方法包括采用更好的方法固定插管干预病人拔管的能力;积极撤管或适当止痛减少病人不适;分散病人注意力,将管道等设备移到病人直接视野之外(例如将胃管绕到前额,使尿管远离手指,将微量泵放到病人身后等);分散病人对手部活动的注意力;提供让病人抓在手里的物品;使用球拍手套,将塑料握球或棉织物包裹的圆形泡沫软垫填充人手套掌侧布袋中等。本研究将病人评估结果与约束决策轮进行对照,当病人的行为等级、设施等级、独立等级3 方面评估结果均对应“约束”区间时才实施约束;否则不约束或采用其他替代方法。根据约束决策轮制定的约束评估流程见图1。
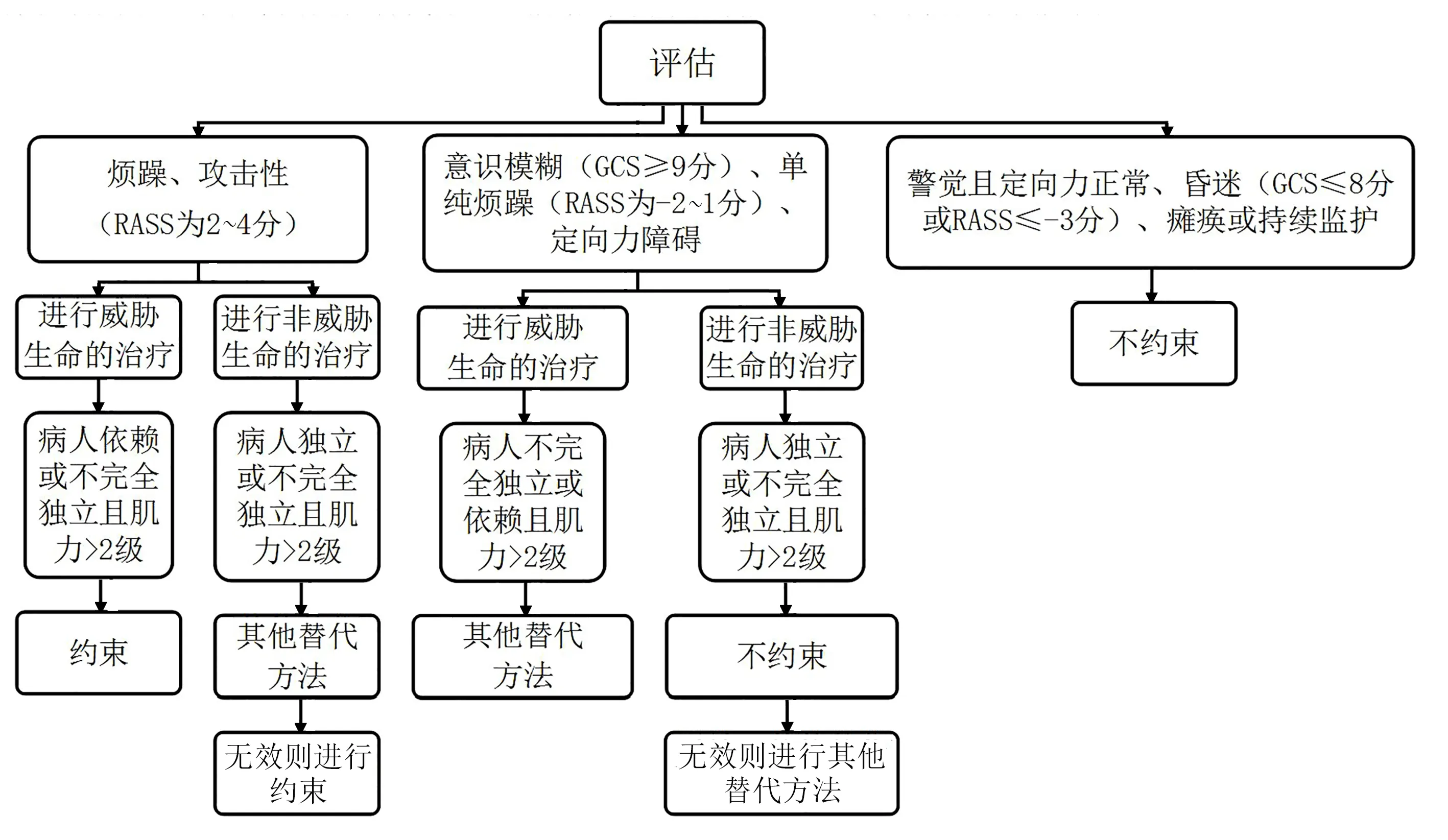
图1 约束评估流程图
1.2.2.2 约束评估时机 当病人首次入ICU、手术后、检查回ICU、意识改变、使用或停用镇静药物后、置管或拔管后、病情变化时均应进行约束评估,无特殊情况2 h 进行1 次约束评估。当病人使用镇静药物时,使用RASS 对病人进行镇静评分。持续镇静治疗者开始给药时30 min 重新进行1 次约束评估,当病人镇静达到理想镇静状态时,改为2 h 进行1 次约束评估。
1.3 评价指标 比较两组病人ICU 住院期间身体约束率、约束时间、谵妄发生率、非计划性拔管率以及约束部位皮肤异常发生率。①谵妄:于病人入住ICU期间每日08:00~09:00、20:00~21:00 以及出现可疑谵妄状态时,采用ICU 意识模糊评估法(CAM‐ICU)进行评估。②非计划性拔管:包括治疗过程中病人导管出现意外脱落;未经医护人员许可病人擅自移除插管;插管未得到有效固定而出现意外拔管;医护人员操作不当出现意外拔管。③约束部位皮肤异常:包括红肿、淤青和损伤。红肿,即病人约束部位皮肤出现发红现象,并高出正常皮肤;淤青,即病人约束部位皮肤因皮下出血导致红肿;损伤,即病人约束部位皮肤存在破损。
1.4 统计学方法 采用SPSS 22.0 统计软件对录入数据进行统计学分析,定性资料采用频数、百分率(%)表示,组间差异采用χ2检验;正态定量资料采用均数±标准差(±s)表示,独立、正态、方差齐的资料组间比较采用t检验,否则采用秩和检验;非正态定量资料采用中位数(四分位数)[M(P25,P75)]表示,组间比较采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
两组病人均未发生非计划性拔管及约束部位皮肤异常。两组病人身体约束率、约束时间、谵妄发生率比较见表2。

表2 两组病人身体约束、约束时间、谵妄发生情况比较
3 讨论
3.1 基于约束决策轮对病人实施约束评估的必要性 目前,我国身体约束决策大多基于护士临床经验[13‐14],护士对约束的认知、态度是身体约束使用情况的重要影响因素。临床护士对身体约束的错误认知,如夸大约束使用效果、忽略约束给病人带来的危害、把身体约束作为保护自己安全及减轻自己工作量的方法[10,12]等会导致身体约束在使用过程中存在使用指证不明确、缺乏持续评估等诸多问题。神经外科ICU 病人存在意识障碍或接受镇静治疗,其身体约束决策的难度较大。因此,本研究基于澳大利亚循证中心[11]制定的约束决策轮对病人实施约束评估,将GCS 及RASS 纳入行为等级中,明确区分了病人所处的行为级别;同时,本研究将肌力评估纳入独立等级,规定病人肌力>2 级时才启动身体约束评估,有利于提高护士对约束必要性评估的积极性与评估内容的全面性。
3.2 基于约束决策轮对病人实施约束评估有利于提高病人身体约束的合理性 本研究试验组病人身体约束率(32.1%)低于对照组(60.8%),试验组约束时间中位数(4 d)短于对照组(9 d),与钱小丽等[15]研究结果一致。原因可能为增加行为、设施、独立3 个等级细节补充的约束决策轮可以更好地用于神经外科ICU 病人的约束评估指导,减少不必要的身体约束,提高护士正确评估约束的依从性,进而有效减少病人不必要的身体约束。本研究中病人未发生非计划性拔管及约束部位皮肤异常,与宋秀婵等[16]研究结果一致,但与钱小丽等[15,17]研究结果约束决策轮评估可以降低病人不良事件发生率有差异。护士能够根据决策轮科学地评估病人身体情况,明确病人是否有必要进行身体约束,评估干预过程可能存在的风险,并对约束部位皮肤进行观察,进而避免病人发生不良事件。
3.3 基于约束决策轮对病人实施约束评估有利于降低病人谵妄发生率 神经外科ICU 主要收治神经外科全身麻醉术后和急危重症病人[1],受脑部病变、损伤或手术等特殊因素影响,病人谵妄发生率较高,为40% 以上[18‐19]。谵妄常导致病人躯体及认知功能下降,意外拔管、坠床风险增加,甚至导致死亡[20]。约束作为神经外科ICU 常见保护性措施,主要作用为避免坠床、非计划性拔管,但过度约束以及不恰当约束会使病人肢体不能随意移动,引起病人愤怒、烦躁等情绪,从而加重谵妄发生风险[21‐22],且谵妄发生又会使约束措施被广泛使用,造成恶性循环。可见,合理使用约束、避免过度约束对降低病人谵妄发生率具有重要意义。本研究显示:试验组基于约束决策轮对病人实施约束评估后,病人谵妄发生率(5.1%)低于对照组(18.2%),两组比较差异有统计学意义(P<0.05)。提示,基于约束决策轮对病人实施约束评估有利于减少约束使用率,规范护士约束行为,从而降低谵妄发生。护士作为ICU 病人最直接、最密切、最主要的照护者,是非药物预防谵妄措施的执行者,护士主导下合理、规范地使用身体约束对病人谵妄预防具有不可忽视的作用。
总之,结合神经外科ICU 病人特征对行为、设施、独立3 个等级进行细节补充的约束决策轮,能够有效降低病人身体约束率,缩短病人身体约束时间,减少谵妄发生。
