青年与中老年患者颅内大动脉粥样硬化性缺血性卒中影像学特点比较研究
2021-05-29杨丹丹韩永军李东野乔会昱韩华璐沈睿宁梓涵赵锡海
杨丹丹,韩永军,李东野,乔会昱,韩华璐,沈睿,宁梓涵,赵锡海
近年来,缺血性卒中(ischemic stroke,IS)的发病年龄越来越年轻化,其中10%~15%发生在18~50岁的青年人群[1-2]。关于青年和中老年IS病因及临床特点的差异,既往研究主要关注两组人群在临床危险因素和TOAST分型方面的不同[3-5],较少关注梗死病灶影像学方面的分布特征。近期一项研究对比了青年和中老年IS病变在MRI上的分布特征,但该研究并未对比两组患者梗死病灶在不同脑动脉供血域上的分布特征[6]。MRI DWI序列在诊断脑缺血性病变上具有较高的敏感性和特异性[7-8]。本研究拟应用DWI序列对比青年和中老年颅内大动脉粥样硬化性IS患者梗死灶分布特征的差异,为青年和中老年IS的治疗决策提供新的影像学依据。
1 对象与方法
1.1 研究对象 本研究回顾性分析2017年10月-2019年12月连续入组一项多中心“基于高分辨率MRI技术的颅内动脉狭窄病因和粥样斑块进展预测研究(Intracranial Artery Stenosis MR Imaging:Aetiology and Progression,ICASMAP)”的患者资料。ICASMAP项目的主要研究目的是探究国人症状性颅内动脉狭窄的病因及颅内动脉粥样硬化病变进展的影响因素,该项目具体研究方案已发表[9]。本研究仅纳入受试者基线的临床和影像资料进行分析。
纳入标准:①年龄18~80岁;②近2周内出现缺血性卒中症状,且头颅MRI证实存在急性梗死病灶;③经CTA或MRA证实颅内大动脉存在30%以上的狭窄或闭塞性病变,且该病变为责任血管病变。排除标准:①颅外颈动脉严重狭窄(>70%)或不稳定动脉粥样硬化性斑块;②有可能产生栓子的心脏疾病,如心房颤动、心律不齐、风湿性心脏病等;③脑出血;④脑肿瘤;⑤存在MRI检查禁忌证。⑥MR图像质量差;⑦临床信息和MR图像扫描序列不全。
1.2 数据收集及分组 收集所有患者的基线临床信息,包括年龄、性别和BMI,吸烟史,高血压(包括收缩压和舒张压)、糖尿病、高脂血症、冠心病病史和血脂水平(包括HDL-C、LDL-C、TG和TC)。根据既往研究,以年龄50岁为界,将纳入的病例分为青年组(18~50岁)和中老年组(51~80岁)[10]。
1.3 头颅磁共振成像检查 所有患者均采用3.0T磁共振成像仪(Achieva TX,Philips Healthcare,Best,The Netherlands)和8通道头线圈进行颅内MRI检查,包括颅内动脉3D-TOF-MRA和常规头颅MRI(T1WI、T2WI、FLAIR、DWI序列)。DWI的具体参数如下:平面回波成像,重复时间/回波时间2858/92 ms,视野230 mm×230 mm,采集矩阵128×126,层厚5.5 mm。
1.4 磁共振图像分析 由2名具有5年以上神经影像诊断经验的医师在MRI工作站(Extended MR WorkSpace 2.6.3.4,Best,Netherlands)采取盲法原则对MRI图像进行独立分析,如分析结果有异议,则协商确定。图像分析内容包括:IS病变的数目和分布特征,责任血管的狭窄率。IS病变定义为在b=1000 s/mm2DWI图像上为高信号,相应的ADC图上为低信号。根据累及不同动脉供血域位置,将IS病变分为前循环、后循环和前后循环病变。前循环病变分别根据累及的范围和侧别不同,将其分为:皮层、皮层-皮层下、分水岭区和皮层下病变;左侧、右侧和双侧病变。后循环病变根据分布的位置不同,将其分为枕叶、脑干和小脑区域。根据IS病变发生的数目及位置[11],分为单发、单区域多发和多区域多发病变(图1)。单发病变表现为发生在单个动脉供血区的单个病灶;单区域多发病变表现为发生在单个动脉供血区的多个(≥2个)病灶;多区域多发病变表现为发生在多个动脉供血区的多个(≥2个)病灶。对比不同年龄组IS病变的数目和分布特征差异。
根据华法林vs阿司匹林治疗症状性颅内动脉狭窄研究(Warfarin-Aspirin Symptomatic Intracranial Disease,WASID)中的标准[12],在3D-TOF-MRA最大密度投影图像上测量颅内动脉责任血管的管腔狭窄率。根据公式:狭窄率=[1-(D狭窄/D正常)]×100%,计算责任血管的狭窄率。
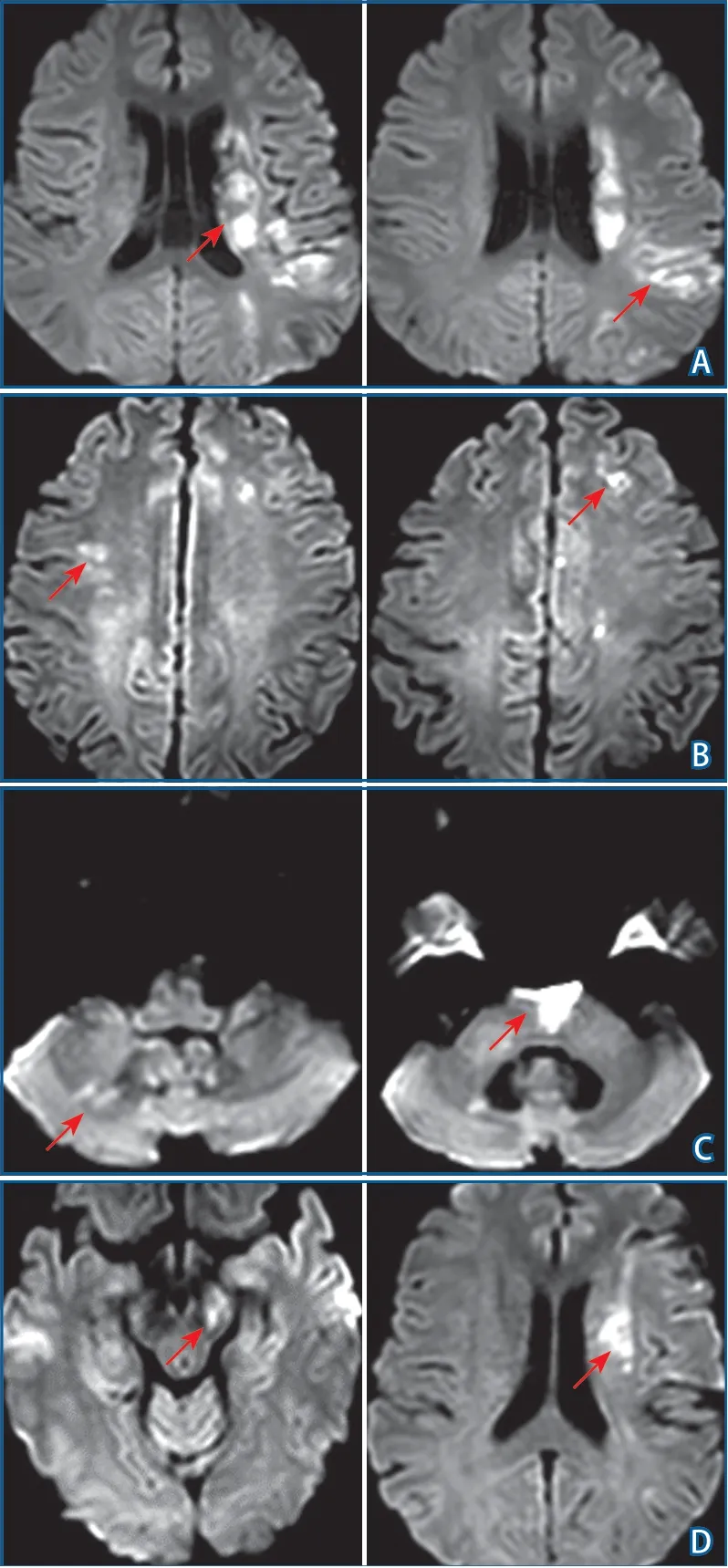
图1 多发缺血性卒中病灶在DWI上的分布特征
1.5 统计学方法 所有统计分析应用SPSS 16.0(SPSS Inc.,Chicago,IL)完成。计量资料符合正态分布以表示,组间比较采用独立样本t检验;不符合正态分布以M(P25~P75)表示,组间比较采用非参数Mann-WhitneyU检验。计数资料以率(%)表示,组间比较采用χ2检验。为观察年龄是否是多发梗死灶的独立危险因素,以梗死数目分布特征(单发、单区域多发及多区域多发)为因变量,以年龄组(青年组与中老年组)为自变量,采用单因素和多因素无序多分类logistic回归分析年龄组(以中老年组为参考)与梗死病变数目分布特征(以单发病变为参考)的相关性,将高血压病史、降压药和他汀的使用情况以及颅内动脉狭窄率纳入多因素模型进行混杂因素校正。P<0.05为差异有统计学意义。
2 结果
本研究从168例伴有颅内大动脉狭窄的卒中患者中最终筛选出146例,排除原因包括:临床信息不全(11例),MR图像序列不全(4例)和图像质量较差(7例)。其中青年组69例(47.3%),平均年龄为40.5±8.4岁;中老年组77例(52.7%),平均年龄为62.4±7.1岁。其他临床基线特征见表1。
2.1 青年与中老年患者梗死病灶数目和分布特征的比较 两组在3种梗死病灶类型分布上具有统计学差异(P=0.033)。青年组发生率最高的是多区域多发病变(50.7%),最低的是单发病变(20.3%);而中老年组发生率最高的是单区域多发病变(37.7%),最低的是多区域多发病变(29.9%)(图2)。
在病变位置特征上的比较,结果显示青年组和中老年组梗死灶在前循环、后循环及同时前后循环不同供血域总体分布上无统计学差异(P=0.056),前循环受累在两组均最常见(青年组为69.6%,中老年组为75.3%),前后循环同时受累在两组占比均最低(青年组为7.2%,老年组为0)。在仅发生前循环IS的患者中,两组左侧、右侧和双侧病变的侧别发生率差异无统计学意义(P=0.254);比较仅累及前循环的病变位置,发现两组患者均未见仅累及皮层的病变,两组在皮层-皮层下、皮层下和分水岭区病变分布上未见统计学差异(P=0.969)。在仅发生后循环IS的患者中,两组在枕叶、脑干和小脑区病变位置分布上未见统计学差异(P>0.05)。基于颅内动脉3D-TOF-MRA检查结果,青年组与中老年组的责任血管具有相似的狭窄率(55%vs54%,P=0.755)(表2)。具有统计学意义(OR2.73,95%CI1.04~7.12,P=0.041)。单因素和多因素logistic回归分析显示,青年组与单区域多发IS病变无明显相关性(P>0.05)(表3)。

表1 青年和中老年患者临床基线资料比较
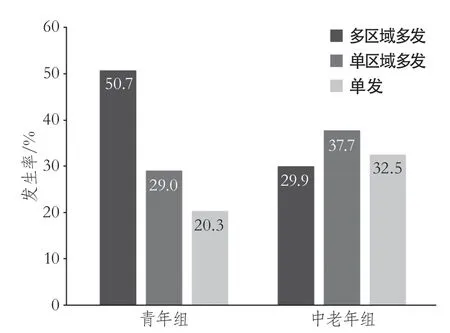
图2 青年与中老年缺血性卒中病灶数目分布特征比较

表2 青年和中老年患者缺血性卒中病灶分布特征及责任血管狭窄率的比较
3 讨论
2.2 年龄组与缺血性卒中病变数目分布特征的logistic回归分析 单因素logistic回归分析结果显示,青年组相比于中老年组更容易发生多区域多发IS病变(OR2.72,95%CI1.17~6.29,P=0.020),调整临床混杂因素后(高血压史、降压药及他汀的使用情况),该趋势仍具有统计学意义(OR2.59,95%CI1.02~6.61,P=0.046);进一步调整颅内动脉狭窄率,结果显示青年组与多区域多发IS病变的相关性仍
近年来青年卒中发病率增高,有学者开始探讨青年卒中患者相比中老年卒中患者,在病因、卒中分型、临床特征等各方面的差异[3-5,13-14],对于梗死灶在不同脑动脉供血域上的分布特征,国内外研究较少。本研究应用DWI成像对比了青年和中老年颅内大动脉粥样硬化性IS患者梗死灶分布特征的差异,结果发现青年卒中患者更容易发生多区域多发性梗死(50.7%),而中老年患者更多见于单区域多发梗死(37.7%)。此外,两组人群病灶主要见于前循环供血域(青年组69.6%,中老年组75.3%),前后循环同时受累在两组均很少见(青年组7.2%,中老年组0)。本研究从影像学角度为青年和中老年颅内大动脉粥样硬化性IS患者的诊断和临床治疗提供了重要的信息和影像学依据。
一项纳入123例年龄≤50岁的小样本研究显示,青年卒中患者IS多发病变的发生率为30.9%[15],低于本研究中多区域多发病变(50.7%),这可能与本研究仅入组颅内动脉30%~100%的狭窄或闭塞性病变,而既往研究入组的狭窄病变同时来自颅内动脉或者颈动脉有关。另外,本研究显示青年患者多区域多发IS病变的发生率高于中老年患者,且在中老年患者,多区域多发病变占比最低,提示青年卒中的病因评估需要关注多处靶血管病变来源。韦菊临等[16]发现青年和中老年卒中患者具有相似的多发IS病变的发生率。关于青年和中老年大动脉粥样硬化性IS患者多发梗死灶发生率的比较,这方面研究尚缺乏,还需更多的研究以进一步明确。

表3 年龄组与缺血性卒中病灶数目分布特征的logistic回归分析
既往研究证实IS病变的分布特征与TOAST分型具有相关性[11,17],Kang等[17]发现前后循环同时发生IS病变与心源性栓塞相关。但本研究入组时已经排除了可能产生栓子来源的心源性疾病,两组人群前后循环同时受累的发生率均很低,青年组为7.2%(5/69),中老年组无一例发生,该结果提示青年患者较中老年患者更容易发生前后循环同时受累,这可能与青年卒中患者复杂的病因相关。一方面,青年卒中病因中可能导致凝血功能障碍的疾病(血管炎等)和脑血管先天变异较中老年患者比例高;另一方面,一些隐匿性心脏疾病如未被发现的阵发性心房颤动等未被临床诊断。本研究还进一步分析了两组前循环病变侧别的差异,结果显示两组均以左侧病变为主(青年组58.3%,中老年组46.6%),而双侧同时受累的比例均最低。另外,本研究中,两组在前循环、后循环病变分布特征上未见明显差异;在单纯前循环病变,两组均以皮层下分布为主;在单纯后循环病变,两组均最常见脑干受累。
本研究中,青年与中老年患者颅内责任血管的管腔狭窄率相似,提示青年卒中患者的颅内动脉狭窄也不容忽视,需要加强早期筛查和早期预防。国内外许多研究表明,颅内动脉狭窄是卒中的重要病因[18-19]。2014年来自中国人群的颅内动脉粥样硬化性狭窄/闭塞登记研究数据显示,46.6%的中国急性缺血性卒中患者合并颅内动脉粥样硬化性狭窄(狭窄率超过50%)[18]。一项来自中国卒中人群的研究显示,青年卒中患者颅内动脉狭窄的发生率高达35%[20]。因此,对于青年和中老年人群都要重视颅内动脉狭窄的早期筛查和早期诊断,这对于早期预防卒中至关重要。
本研究同时存在以下局限性。首先,本研究为多中心、回顾性分析,临床资料有限,未能对患者NIHSS和mRS等卒中相关评分进行比较分析;其次,本研究入组人群来源于ICASMAP项目,已经排除了心房颤动、心律不齐等心源性疾病,故未能对心源性卒中患者的病灶分布特征进行比较分析;最后,本研究入组的患者都伴有颅内大动脉狭窄,一些不伴有颅内大动脉狭窄的IS患者未被纳入分析,因此本研究中的病灶分布特征不能完全代表青年和中老年卒中患者两类人群的病灶分布特征。
【点睛】在伴有颅内大动脉粥样硬化性狭窄/闭塞的症状性缺血性卒中患者中,分析梗死灶在DWI影像上的分布特征发现,青年患者主要表现为多区域多发性梗死,而中老年患者主要表现为单区域多发性梗死;两组患者梗死病灶其他分布特征无明显差异。
