症状性颅内动脉闭塞患者脑灌注缺损与侧支循环的相关性研究
2021-05-29韩东山吕晋浩林澜王柳仙罗春材张森皓魏梦婷王馨蕊林家骥娄昕
韩东山,吕晋浩,林澜,王柳仙,罗春材,张森皓,魏梦婷,王馨蕊,林家骥,娄昕
卒中已成为我国病死率位居第一的疾病,其中缺血性卒中约占70%。在亚洲人群中,颅内大动脉闭塞(large artery occlusion,LAO)是缺血性卒中发生的主要原因之一[1-2]。LAO患者不仅神经功能预后差、致残率高、病死率高,且卒中复发风险较高。症状性慢性LAO患者年卒中风险可高达23.4%,低血流动力学指标水平是导致这类患者卒中复发的主要机制[3-4]。不同大动脉闭塞位置可能影响卒中患者血流动力学及预后,这在急性LAO患者中已有报道[5-6],而在症状性慢性LAO患者中研究较少。本研究旨在探究症状性慢性颅内前循环大动脉闭塞患者病变部位与血流动力学的关系,评估颈内动脉(internal carotid artery,ICA)闭塞和大脑中动脉(middle cerebral artery,MCA)闭塞患者低灌注区容积和侧支循环情况。
1 对象与方法
1.1 研究对象 回顾性纳入2017年1月-2018年10月于解放军总医院第一医学中心连续收治的症状性单侧ICA或MCA M1/M2段闭塞患者。纳入标准:①年龄≥18周岁;②经DSA/CTA/MRA证实本次发病责任血管为单侧ICA颅内段或MCA M1/M2段闭塞;③缺血性脑血管事件,包括缺血性卒中与TIA[7],发病距扫描间隔>24 h。排除标准:①合并其他(颅内外)动脉中度以上狭窄(狭窄率≥50%);②颅内出血、肿瘤、感染性疾病,动脉瘤及烟雾病;③陈旧性脑梗死范围大于相应供血区面积1/3以上。本研究经解放军总医院第一医学中心伦理委员会批准(批准文号:S2018-154-01),患者或家属均对本研究内容知情。
1.2 资料收集 收集患者的临床资料,包括人口学信息(年龄、性别)、血管危险因素(高血压、高脂血症、糖尿病、吸烟、饮酒),以及发病至检查时间。本研究中吸烟定义为每天至少1支,持续1年以上;饮酒定义为平均每周至少饮≥50 mL烈性酒1次,持续6个月以上。
1.3 CT扫描及图像处理 采用GE Revolution 256排多层螺旋CT扫描机进行影像学检查。CTP扫描参数:管电压80 kV,管电流240 mA,覆盖范围160 mm,层厚5 mm,球管转速0.5 s/rot;经右肘静脉以5 mL/s速率注入50 mL非离子型碘对比剂(碘克沙醇320 mgI/mL),随后以相同速率注入0.9%氯化钠注射液50 mL,延迟5 s开始扫描,每期间隔3 s,共22期。
基于CTP数据,采用FAST STROKE软件(GE Healthcare后处理平台)重建三期CTA。由2名资深神经影像科医师(从事放射诊断工作5年以上)通过DSA或CTA检查结果判断动脉闭塞部位,并采用基于多时相CTA的6级评分法进行侧支循环评分[8],总分0~5分,评分越高代表侧支循环越佳。采用NeuBrain CARE软件(东软医疗系统股份有限公司)的分割功能计算低灌注区残余功能达峰时间(time to maximum of the residual function,Tmax)>4 s及Tmax>6 s的低灌注区容积;对于分割结果,结合实际情况必要时进行手动调整。
1.4 分组和比较 依据患者颅内动脉闭塞部位分为ICA闭塞组与MCA闭塞组,比较两组间一般资料,Tmax>4 s和Tmax>6 s低灌注区容积及侧支循环评分,分析低灌注区容积与侧支循环评分的相关性,并对低灌注区容积进行多元线性回归分析。
1.5 统计学方法 采用SPSS 25.0软件进行统计学分析。符合正态分布的计量资料以表示,非正态分布的计量资料以M(P25~P75)表示,组间比较采用独立样本t检验或非参数检验;计数资料以率(%)表示,组间比较采用χ2检验。低灌注区容积与侧支循环评分的关系采用Spearman相关性分析。以Tmax>4 s低灌注区容积为因变量,所有基线资料项目为自变量进行多元线性回归分析。以双尾P<0.05为差异有统计学意义。

表1 两组一般资料比较
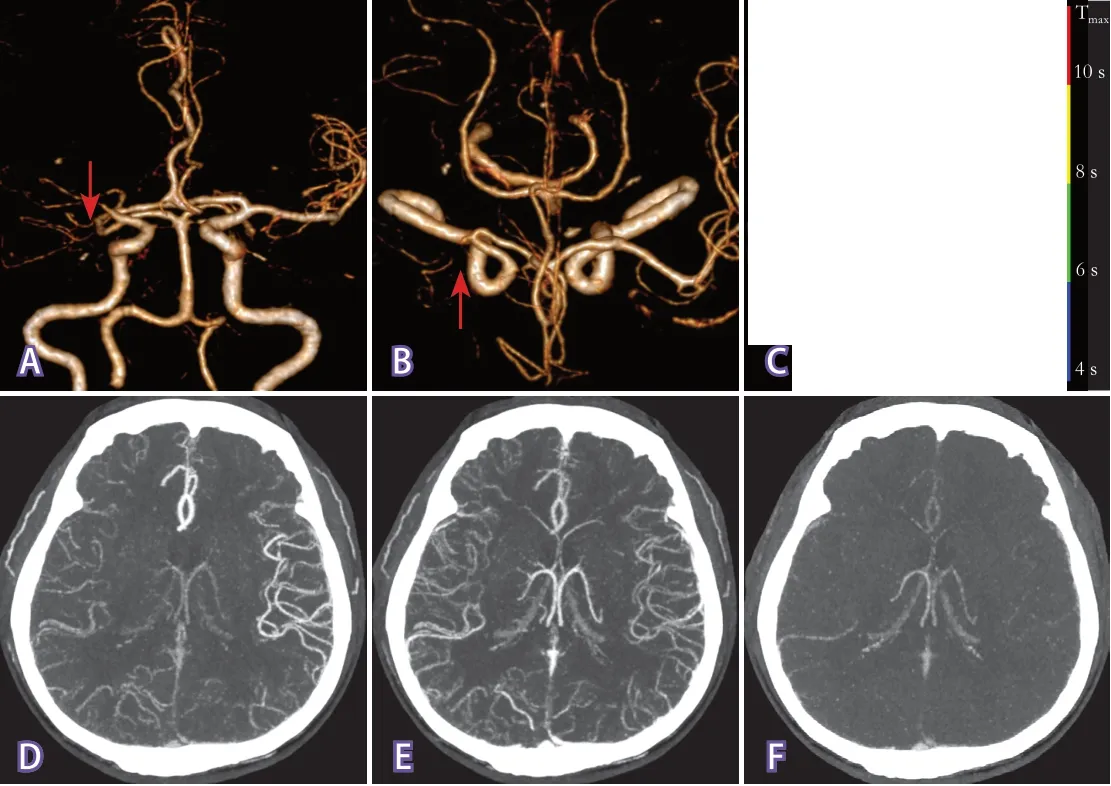
图1 右侧大脑中动脉M1段闭塞患者影像学检查结果
2 结果
2.1 两组一般资料比较 研究共纳入ICA闭塞或MCA M1/M2段闭塞患者42例,年龄23~79岁,平均54.9±13.9岁,其中男性29例(69.0%);ICA闭塞组19例,MCA闭塞组23例。两组糖尿病史差异有统计学意义,其余一般资料差异均无统计学意义(表1)。图1~图2示2例代表性患者的影像学检查结果。
2.2 两组低灌注区容积和侧支循环评分比较 ICA闭塞组Tmax>4 s容积(163.1±98.6 mLvs64.6±54.2 mL,P<0.001)、Tmax>6 s容积(92.4±87.1 mLvs13.0±27.6 mL,P<0.001)均大于MCA闭塞组(图3)。ICA闭塞组多时相CTA侧支循环评分低于MCA闭塞组[3(2~4)分vs4(3~4)分,P=0.021]。

图2 右侧颈内动脉闭塞患者影像学检查结果

图3 两组低灌注区容积比较
2.3 低灌注区容积与侧支循环线性相关性分析结果 相关性分析结果显示,ICA闭塞组Tmax>4 s、Tmax>6 s低灌注区容积与侧支循环评分呈负相关(r=-0.667,P=0.002;r=-0.717,P<0.001);MCA闭塞组Tmax>4 s、Tmax>6 s低灌注区容积与侧支循环评分呈负相关(r=-0.498,P=0.016;r=-0.494,P=0.017)(图4)。
2.4 低灌注区容积的多元线性回归分析 多元线性回归分析结果显示,ICA闭塞、糖尿病与Tmax>4 s低灌注区容积呈正相关(β=0.44,P=0.014;β=0.59,P=0.003),ICA闭塞、有糖尿病史患者低灌注区容积更大(表2)。
3 讨论
本研究发现症状性慢性LAO患者低灌注区容积与闭塞部位相关。慢性LAO患者二级预防主要目标是减少卒中发生,而卒中及卒中复发机制多样复杂,研究表明低灌注机制是重要组成部分[9-11]。当前,以改善闭塞远端低灌注为目标的治疗措施已被证实有助于改善缺血转归,降低患者远期卒中再发[3,12]。既往研究表明症状性与非症状性颅内大动脉狭窄患者的灌注情况不同[13],因此本研究仅纳入症状性慢性ICA/MCA闭塞患者,比较了不同闭塞部位患者低灌注严重程度,并分析了低灌注严重程度与侧支循环代偿的关系。研究结果提示,ICA闭塞患者较MCA闭塞患者有更大的低灌注缺损,且经过患者一般情况、发病时间以及危险因素校正后,多重线性回归分析显示发病部位与低灌注缺损独立相关,该结果的发现提示临床需重视闭塞部位不同所导致的脑灌注差异。该结果与针对急性LAO患者的相关研究结果具有一致性[14-15]。研究显示较急性MCA闭塞性梗死,ICA闭塞常常出现更大的缺血区域,ICA闭塞的患者可能有更差的预后,但同时较MCA闭塞的患者从再灌注治疗中获益更多[15]。结合本研究结果,推测对于慢性LAO患者,ICA闭塞较MCA闭塞可能具有更高的卒中复发风险,更适用于积极的干预措施,但该假说尚需前瞻性队列研究论证。

图4 低灌注区容积与侧支循环评分的关系
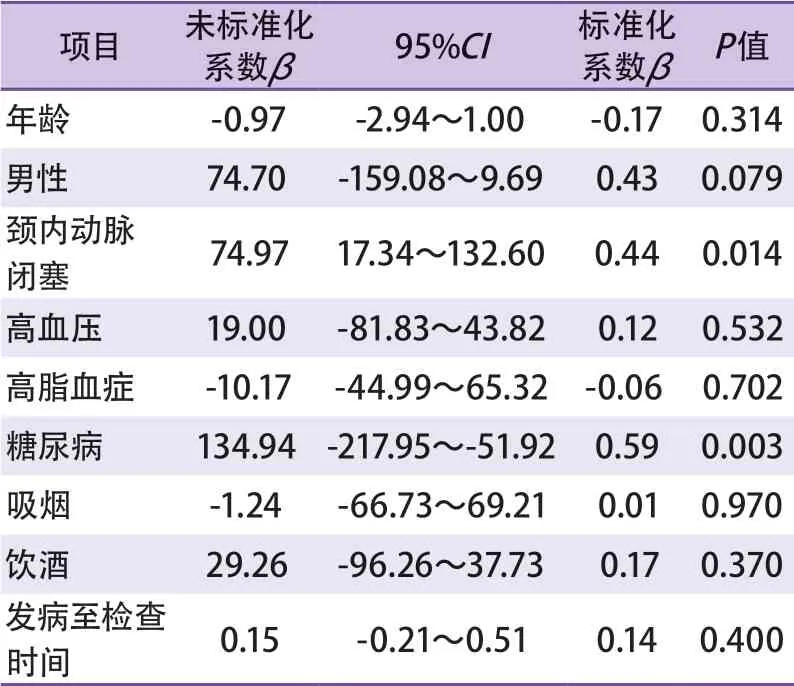
表2 低灌注区容积的多元线性回归分析
当颅内动脉闭塞后,前向血流完全消失,在其下游血流灌注中,侧支循环作为重要的结构储备以维持血流动力学平衡[16]。本研究结果显示ICA闭塞较MCA闭塞具有更大的灌注缺损,推测与侧支循环密切相关,并得到了证实。结果表明不同程度的低灌注区容积与侧支循环评分显著相关,ICA闭塞组侧支循环评分低于MCA组,这也与相关研究结果一致,即颅内前循环动脉闭塞患者侧支循环与闭塞位置有关,近端闭塞较远端闭塞具有更好的侧支循环[17-18]。与MCA闭塞不同,ICA闭塞的侧支循环主要来自Willis环的代偿,但并非所有患者均可启动一级侧支循环[19-20],这也可能是造成ICA闭塞和MCA闭塞两组间低灌注区容积大小存在差异的原因。Akamatsu等[21]研究发现在动物卒中模型中高血糖组侧支血管数量较对照组少,而Malik等[22]研究表明糖尿病与侧支循环形成并无相关性。本研究中ICA闭塞组糖尿病患者例数更多,这是否导致了侧支循环和低灌注区不同,仍需更大样本的研究。
CTP为目前评价脑血流灌注最常用的影像学方法之一,Tmax指对比剂注射后在局部脑组织达到残留功能最大值的时间,是检测低灌注区敏感的参数。已有研究显示Tmax阈值在4~6 s能够识别严重低灌注组织[23]。多时相CTA具有时间分辨率,评估侧支循环更加准确且与DSA具有高度一致性[8],是目前临床上较为认可的侧支循环评价方法。本研究所采用的通过CTP重建CTA能够“一站式”同时评估患者灌注水平和多时相CTA侧支循环状态,为研究颅内动脉狭窄性病变提供了良好的方法学依据,后处理技术的进步能够直接获取低灌注区的定量数据,相比传统定性评估,结果更加客观、准确。
本研究还具有一定局限性。首先,本研究为回顾性分析,样本量较小,仍需进行大样本前瞻性研究进一步分析;其次,虽然MCA组和ICA组基线水平基本一致,但ICA组糖尿病患者例数更多,可能使本研究结果产生偏倚。故此,糖尿病作为脑血管病的危险因素与侧支循环的相关性还需进一步深入探究。
【点睛】症状性颅内动脉闭塞患者的灌注缺损严重程度与侧支循环状态及病变部位有关。本研究结果有助于临床针对症状性颅内动脉闭塞患者进行风险评估。
