小切口胆囊切除术治疗胆结石伴胆囊炎的临床效果
2021-05-28张文峰曹勇
张文峰,曹勇
1.日照市中心医院普通外科,山东日照 276800;2.日照市中心医院泌尿外科,山东日照 276800
胆囊结石伴胆囊炎是现今临床上一种发病率较高的疾病,且女性发病率高于男性。一旦患有胆囊结石伴胆囊炎,将出现右上腹疼痛,且随着病情的发展,将出现呕吐、黄疸等症状,并对患者的其他器官造成严重影响,最终威胁患者的生命安全[1]。对于胆囊结石伴胆囊炎的治疗,药物治疗虽然可以在一定程度上控制病情的发展,但无法彻底根治,且病情极易发生反复,并引起诸多并发症。因而,临床上提出采取手术的方式治疗此病,但实际可用术式较多,效果也不尽相同,比如传统胆囊切除术、小切口胆囊切除术等[2]。鉴于此,为了解传统开腹胆囊切除术与小切口胆囊切除术在疾病治疗中的应用价值,该文将对该院2019年5月—2020年4月收治的60例胆结石伴胆囊炎患者分别予以不同的术式,并分析其治疗效果。现报道如下。
1 资料与方法
1.1 一般资料
便利选择该院收治的60例胆囊结石伴胆囊炎患者为研究对象,按治疗方案不同,将上述患者分成传统组与研究组,每组30例。传统组男11例,女19例;年龄33~59岁,平均年龄(42.4±2.9)岁;病程1~11年,平均病程为(5.7±1.8)年。研究组男13例,女17例;年龄31~57岁,平均年龄(41.8±2.7)岁;病程1~10年,平均病程(5.5±1.9)年。对比两组患者的临床基线资料(如性别、年龄、病程等),差异无统计学意义(P>0.05),可开展组间比较。所有患者均存在右上腹疼痛,且经彩色多普勒超声检查,最终确诊为胆囊结石,并伴有胆囊炎。将术前已发生感染者、精神异常者、临床资料不完整者、中途退出者等予以排除。该次研究已得到医院伦理委员会的认可;患者及家属对该项研究知情,且签署同意书。
1.2 方法
所有患者入院后,均对其予以常规对症治疗,如控制血压、血糖,对其予以抗生素,调节电解质酸碱平衡度等。
传统组:对该组患者予以传统胆囊切除术治疗,即做好术前评估后,将患者转移至手术室,并对其予以全麻或是持续硬膜外麻醉,待麻醉生效之后,将患者右肋缘下腹直肌作为切口,长度为10~12 cm,按顺序将其皮肤及其皮下组织予以切开,以便将胆囊充分暴露出来。随后,对胆囊予以分离处理,并将其切除。随后,放置引流管,并对皮肤及皮下组织进行缝合;为避免术后感染的发生,可对其予以抗生素治疗。
研究组:对该组患者予以小切口胆囊切除术治疗,即做好术前评估后,将患者转移至手术室,并对其予以全麻或是持续硬膜外麻醉,待麻醉生效之后,将患者右肋缘下腹直肌作为切口,长度为5 cm。对腹直肌予以离断处理,随后进至腹腔,采取带光源拉钩对胆囊实施钩拉,以便使胆囊充分显现出来。将小盐纱布置于温氏孔,对胆囊底和胆囊颈予以提夹,且将胆囊轻轻拉出,从而使Calot三角区能充分暴露出来。在对胆囊三管所在位置予以明确后,针对体积相对较大的结石,可直接取出,并对胆囊动脉实施结扎,于胆总管相距5 mm处实施离断,以7号线对胆囊残端实施双层结扎处理,夹紧胆囊,离断远端,且向外实施牵拉,实现游离[3]。之后,通过顺向与逆向相结合的形式,对胆囊管进行切除,顺利完成手术。如果出现胆囊床渗血,可采用电刀进行止血操作。将甲硝唑+生理盐水所制成的混合液予以加热处理,待温度到36℃之后,对术野进行彻底冲洗;无需对胆囊床进行缝合处理。密切注意渗血、炎性表现,以此判定是否需对患者予以腹腔引流。
1.3 观察指标
对两组患者的手术时间、术中出血量、切口长度、初次下床时间、初次排气时间、住院时间以及并发症发生情况等进行观察与记录,并进行组间对比分析。
1.4 疗效标准
经治疗后,患者的临床症状(如右上腹部疼痛)完全消退,为治愈;经治疗后,患者的临床症状得到显著缓解,右上腹部依然存在轻微疼痛症状,但无需特殊治疗,可自行改善,为好转;经治疗后,患者的临床症状并未缓解,且甚至有加剧的趋势,为无效。总有效率=(治愈例数+好转例数)/30×100.00%。
1.5 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料的表达方式为(±s),采用t检验,计数资料的表达方式为[n(%)],采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗总有效率对比
传统组患者治疗后的总有效率为73.3%,研究组患者治疗后的总有效率为93.3%。研究组的总有效率高于传统组,差异有统计学意义(P<0.05)。见表1。
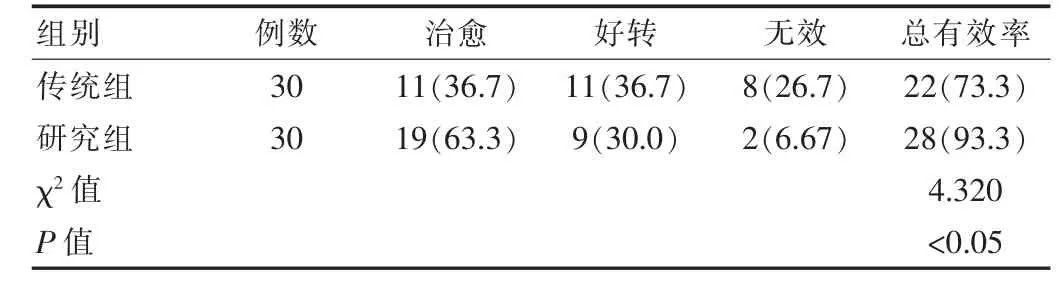
表1 两组患者治疗总有效率对比[n(%)]
2.2 两组患者各项手术指标对比
研究组患者的手术时间、术中出血量、切口长度、初次下床时间、初次排气时间以及住院时间等均低于传统组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者各项手术指标对比(±s)
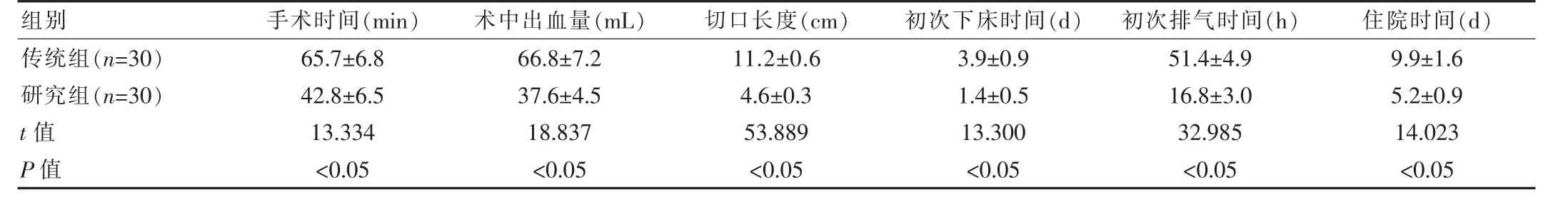
表2 两组患者各项手术指标对比(±s)
组别手术时间(min)术中出血量(mL)切口长度(cm)初次下床时间(d)初次排气时间(h) 住院时间(d)传统组(n=30)研究组(n=30)t值P值65.7±6.8 42.8±6.5 13.334<0.05 66.8±7.2 37.6±4.5 18.837<0.05 11.2±0.6 4.6±0.3 53.889<0.05 3.9±0.9 1.4±0.5 9.9±1.6 5.2±0.9 13.300<0.05 51.4±4.9 16.8±3.0 32.985<0.05 14.023<0.05
2.3 两组患者并发症发生率对比
传统组患者并发症发生率为30.0%,研究组患者并发症发生率6.7%。两组患者并发症发生率相对比,差异有统计学意义(P<0.05)。见表3。
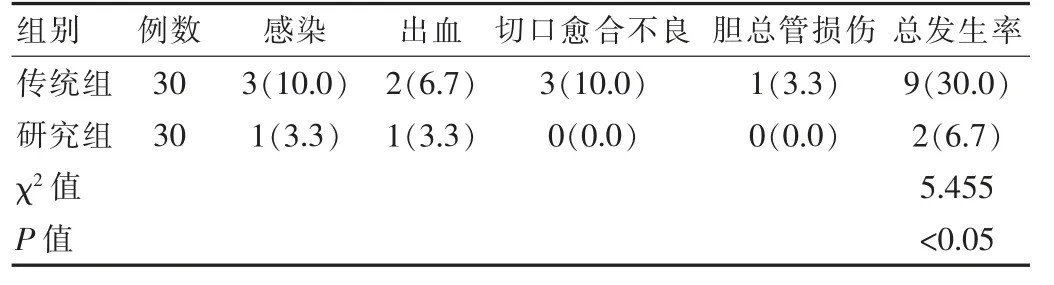
表3 两组患者并发症发生率对比[n(%)]
3 讨论
在临床上,引发胆囊结石的因素有许多,如基因、饮食、年龄、体重等,一般是诸多因素综合作用所致。现今,由于生活压力变大,饮食结构的改变,以及运动量下降,使得胆囊结石的发病率呈现逐年增长态势。而胆囊结石通常会伴有胆囊炎,这主要是因为结石致使胆囊管出现梗阻,继而引发胆汁瘀滞、细菌感染,最终导致胆囊炎的发生[4-5]。依据病情,可将胆囊炎分成两种,即慢性胆囊炎与急性胆囊炎。其中,前者是由于长时间的慢性刺激所致,而较为多见的刺激源即为胆结石;慢性胆囊炎往往会伴有其他病症,如胆石症。后者是较为多见的急腹症,其发病原因通常是急性梗阻,主要发病群体为老年人,且女性高于男性。若患有胆结石伴胆囊炎,将对患者的身体健康乃至生命安全造成极大威胁,因而,采取切实有效的方法治疗此病,是十分关键且有必要的。
对于胆囊结石伴胆囊炎,临床上一般是采取手术的方式加以治疗,而传统胆囊切除术是其中较为常见的一种。传统胆囊切除术的切口大,一般在10~12 cm,术野相对开阔,有助于手术操作的进行[6]。但是,在实施该术式时,手术时间比较长,机体组织长时间暴露在空气中,将增加感染的发生概率,且出血量大,如此一来,将在一定程度影响患者术后身体的康复。随着医疗技术的不断提升,微创技术的不断发展,微创手术在临床上得到广泛的推广,也获得广大患者的认可[7-10]。在胆囊结石伴胆囊炎治疗上,同样推出了微创术式,小切口胆囊切除术为其中之一。该术式在操作过程中无需将患者腹直肌切断,如此可在一定程度减轻患者的疼痛,降低对患者的伤害,且由于切口较小,手术时间短,出血量少,更有助于减少并发症的发生,继而促进患者术后身体的快速恢复[11-13]。另外,因为切口小,术后不易留下明显的瘢痕,保证了美观性,从而使得患者更容易接受。除此之外,小切口胆囊切除术对相关医疗设备的要求较小,因而不会受到医疗条件的制约;再者,该术式操作较为简单,对术者的技术要求相对较低,所以适用于不同规模的医院[14-16]。
在该次研究中,采取小切口胆囊切除术治疗的研究组患者,其治疗后的总有效率为93.3%,显著低于传统组73.3%(P<0.05);此研究结果与刘光洪[17]的研究相类似,在其研究中采取小切口切除术治疗的34例患者,其总有效率97.06%显著高于采取传统切除术治疗的82.35%;且在并发症发生率方面,前者为5.88%,低于后者的23.53%(P<0.05)。由此说明小切口胆囊切除术在胆结石伴胆囊炎治疗上,可发挥显著成效。在各项手术指标上,研究组的手术时间、术中出血量、切口长度、初次下床时间、初次排气时间以及住院时间等低于传统组,这表明研究组患者的手术时间更短、出血量更少、切口更小、下床活动时间与排气时间更快,且住院时间更短,也说明研究组患者术后恢复速度更快。此外,研究组并发症发生率明显低于传统组,即6.7%vs 30.0%,存在显著差异;这说明采取小切口胆囊切除术治疗,能减少或避免并发症的发生,有较高的安全性。
综上所述,对胆囊结石伴胆囊炎患者实施小切口胆囊切除术治疗,可取得令人满意度的治疗效果,且能减少或避免并发症的发生,是一种值得在临床上大力推行的治疗方案。
