青蒿琥酯联合胰岛素对1型糖尿病合并牙周炎大鼠股骨改建的影响及机制
2021-05-27周婧婧农晓琳
周婧婧,农晓琳
广西医科大学附属口腔医院,南宁530021
糖尿病性骨质疏松症(DOP)是糖尿病常见的并发症,是由胰岛素分泌相对或者绝对不足导致的全身代谢性疾病,表现为骨量减少、骨组织微观结构破坏、骨密度降低及骨脆性增加。研究认为,骨保护素(OPG)/核因子κB受体活化因子配体(RANKL)/核因子κB受体活化因子(RANK)信号通路是参与骨改建的重要途径,是介导骨平衡的重要环节[1-2]。慢性牙周炎是糖尿病的并发症之一,其导致的炎症反应释放白细胞介素1β(IL-1β)等炎性因子进入全身血液系统,干扰正常的免疫功能,作用于远端股骨,进一步加快DOP的疾病进程[3-4]。青蒿琥酯(ART)是青蒿素的衍生物之一。研究显示,ART可通过抑制破骨细胞的生成预防骨质疏松[5]。而胰岛素及其下游信号通路也可以通过介导成骨细胞和破骨细胞的发育影响骨改建过程[6]。目前关于ART联合胰岛素干预1型糖尿病合并牙周炎的作用效果及其分子机制尚不明确。2020年5月—2020年10月,我们对1型糖尿病合并牙周炎大鼠给予ART联合胰岛素干预,观察其对股骨骨密度、组织形态学结构及IL-1β、OPG蛋白表达的影响,旨在为临床治疗DOP提供理论依据。
1 材料与方法
1.1 材料
1.1.1 动物 成年雄性SD大鼠40只,6周龄,体质量(180±20)g,由广西医科大学动物实验中心提供。符合国家实验室动物伦理保护标准及相关法律规定,按照3R原则给予实验动物人道的关怀照顾。将大鼠饲养于SPF清洁级实验室,相对湿度40%~70%,温度18~25℃,12 h/12 h光暗循环。室内通风良好,大鼠自主进食标准饲料、正常饮水。适应性喂养1周用于实验。
1.1.2 药物、试剂与仪器 ART注射液(广西桂林南药有限公司),重组人胰岛素(北京索莱宝科技有限公司),链脲佐菌素(STZ,广州赛国科技有限公司)。牙龈卟啉单胞菌(P.gingivalis,广东省微生物菌种保藏中心),胰蛋白酶试剂(福州迈新生物技术开发有限公司),兔抗鼠IL-1β、OPG多克隆抗体及生物素化山羊抗兔IgG(美国Bioworld公司)。血糖仪(德国罗氏活力型快速血糖仪),LCT-200 micro-CT(日本Aloka公司),Eclipse Ni-E正置荧光显微镜(日本Nicon公司)。
1.2 动物分组与模型制备 将大鼠随机分为模型组32只与正常对照组8只。模型组参照叶桐江等[7]的方法建立1型糖尿病模型,大鼠禁食20 h后左下腹腔一次性注射1%STZ注射液50 mg/kg,以注射后3 d及7 d随机血糖均≥16.7 mmol/L或空腹血糖≥10 mmol/L为造模成功。造模成功后,参照赵戬等[8]的方法建立牙周炎模型。将胰蛋白胨大豆肉汤粉和酵母提取物加入双蒸水充分溶解,再加入氯化血红素和维生素K1,配制成牙龈卟啉单胞菌厌氧液体培养液。取牙龈卟啉单胞菌,接种于TSA+5%脱纤维羊血的血琼脂平板上,4℃、厌氧环境下保存。使用前将菌株接种至厌氧培养液中,厌氧摇床上摇匀12 h,制成牙龈卟啉单胞菌悬液。以直径0.2 mm的正畸结扎丝于双侧上颌第一磨牙牙颈部环形结扎,使用1 mL注射器将牙龈卟啉单胞菌液注射在颊侧及腭侧龈沟底部,每次0.1 mL,每3天注射1次,连续4周。造模成功标准:结扎丝在位无脱落并出现明显的牙龈红肿,探诊深度增加,出现较深的牙周袋,探诊易出血。将造模成功的32只大鼠随机分为模型对照组、ART干预组、INS干预组、ART+INS干预组,每组各8只。正常对照组一次性腹腔注射等量柠檬酸—柠檬酸钠注射液,后续牙齿无处理。
1.3 药物干预 ART干预组给予ART注射液50 mg/kg灌胃,INS干预组给予重组人胰岛素注射液6 U/kg腹腔注射,ART+INS干预组给予50 mg/kg ART注射液灌胃及6 U/kg重组人胰岛素注射液腹腔注射,正常对照组及模型对照组使用等量生理盐水灌胃、注射,每天1次,连续4周。
1.4 标本采集与处理 干预4周后,3%戊巴比妥钠腹腔注射麻醉处死。逐层剥离双侧股骨,取左侧股骨用生理盐水浸润的湿纱布及锡箔纸包裹,放入液氮中保存,用于检测BMD;右侧股骨加入4%多聚甲醛溶液固定24 h,加入15%EDTA脱钙液中脱钙28 d,待大头针可无阻力刺入股骨组织即表示脱钙过程完成。加入梯度乙醇逐级脱水,二甲苯透明,石蜡包埋,切片机切5µm厚切片,用于后期HE染色和免疫组化染色。
1.5 股骨平均骨密度(BMD)检测 取大鼠左侧股骨,加入4%多聚甲醛固定24 h,将近心端修剪成长度1.5 cm左右,按照股骨的长轴方向放置并固定,使用micro-CT扫描重建。扫描电压为低电压,像素大小为24µm,扫描层厚为24µm,360°环形扫描。将扫描得到的数据导入micro-CT自带的分析软件中进行等分割解析,计算BMD。
1.6 骨组织形态学观察 取股骨石蜡切片,常规HE染色,中性树胶封片。正置荧光显微镜下观察组织形态学表现并拍照。
1.7 骨组织IL-1β、OPG蛋白表达检测 采用免疫组化染色法。石蜡切片脱蜡,加入0.1%胰蛋白酶消化液,37℃消化10 min。PBS冲洗,分别加入一抗兔抗鼠IL-1β(1∶200)和OPG(1∶200),4℃孵育过夜。PBS冲洗3次,滴加二抗生物素化山羊抗兔IgG(1∶200),室温孵育30 min。PBS冲洗3次,滴加DAB显色剂,苏木素复染,梯度乙醇脱水干燥,二甲苯透明,中性树脂封片。正置荧光显微镜下观察并采集照片,胞质为黄色或棕黄色为阳性。随机选取5个视野,采用Image-Pro Plus6.0图像软件进行分析,染色结果表示为平均光密度值(MOD)。
1.8 统计学方法 采用SPSS20.0统计软件。计量资料以±s表示,多组间比较采用单因素方差分析,组间两两比较采用SNK-q检验。P<0.05为差异有统计学意义。
2 结果
2.1 各组股骨BMD比较 正常对照组、模型对照组、ART干预组、INS干预组、ART+INS干预组股骨BMD分别为(248.02±29.66)、(155.24±26.51)、(189.43±20.78)、(192.67±25.98)、(211.01±24.13)mg/cm3。与正常对照组相比,模型对照组、ART干预组、INS干预组、ART+INS干预组股骨BMD均下降(P均<0.05);与模型对照组比较,ART干预组、INS干预组、ART+INS干预组股骨BMD均升高(P均<0.05),其中ART+INS组高于其他两个干预组(P均<0.05)。
2.2 各组骨组织形态学比较 与正常对照组相比,模型对照组表现为骨小梁数量明显减少,排列不规律,粗细不均匀,连续性破坏,部分区域出现空腔,镜下有大量的破骨细胞,胞质嗜碱性,含有多个紧密堆积的核。与模型对照组比较,ART干预组、INS干预组及ART+INS干预组中可见骨小梁排列方向、厚度及数量有改善,新生骨小梁增多,空腔范围缩小,破骨细胞数量减少,可见骨小梁表面附着有扁平状、核深染的成骨细胞。其中,ART+INS干预组成骨改变较其他两个干预组更明显,骨小梁数量显著增多,排列较为规律,厚度增加,连续性较好。
2.3 各组骨组织IL-1β、OPG蛋白表达比较 IL-1β表达于细胞质中,阳性呈棕色或棕黄色颗粒,巨噬细胞、单核细胞等均可见。OPG表达于成骨细胞、单核细胞等的胞质中,阳性表达也为黄色或棕黄色颗粒。与正常对照组相比,模型对照组,ART干预组,INS干预组及ART+INS干预组IL-1β蛋白表达升高、OPG蛋白表达下降(P<0.05),但ART干预组、INS干预组、ART+INS干预组IL-1β蛋白表达量均低于模型对照组(P均<0.05),OPG表达量均高于模型对照组(P均<0.05),其中ART+INS干预组较模型对照组差异最为显著(P<0.05)。见表1。
表1 各组股骨组织IL-1β、OPG蛋白表达比较(±s)
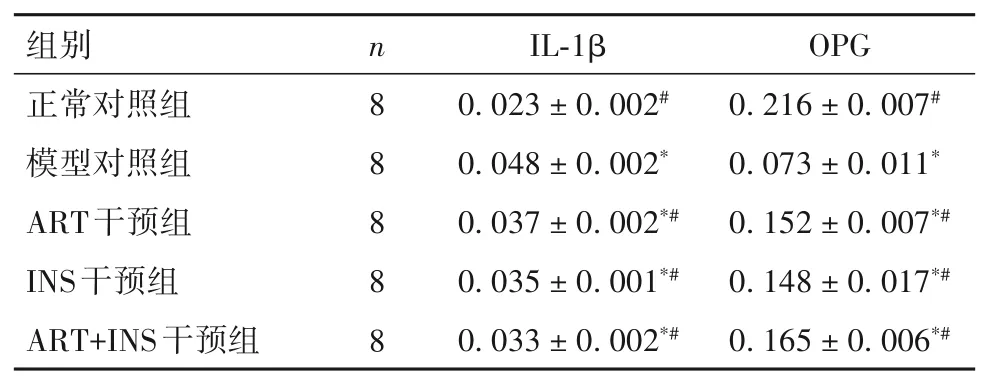
表1 各组股骨组织IL-1β、OPG蛋白表达比较(±s)
注:与正常对照组对比,*P<0.05;与模型对照组比较,#P<0.05。
?
3 讨论
DOP表现为成骨细胞数量减少,抑制正常的类骨质形成,骨矿化速度减慢,破骨细胞数量增加,导致相对稳定的骨改建平衡被打破,骨形成慢于骨吸收。其在股骨中表现为骨生物力学性能下降,骨脆性增加,易发生病理性骨折[11]。牙周病是口腔慢性疾病,当其合并糖尿病时,高血糖促使牙周免疫力下降,出现小血管变性,降低单核细胞正常的趋化、黏附及吞噬功能,进一步加重牙周组织的破坏;聚集在牙周支持组织的细菌及细菌产物可导致炎症分子合成增加,并大量分泌到血液中,加重骨吸收,最终表现为DOP的临床症状[12-13]。目前临床上治疗DOP主要从控制血糖、减少或缓解并发症(如门冬胰岛素)与抑制骨吸收、促进骨形成(如降钙素、阿仑膦酸钠)两个方面入手,其治疗效果仍有一定的局限性。胰岛素信号参与调节成骨细胞的骨形成过程和破骨细胞的骨吸收过程,通过结合两种细胞表面的胰岛素受体,介导其增殖与分化[21]。ART是青蒿素的衍生物,具有抗肿瘤、抗炎症、抗纤维化等作用[22]。WEI等[23]报道,ART可抑制RANKL诱导的破骨细胞生成,预防骨丢失。本研究采用ART联合胰岛素干预1型糖尿病合并牙周炎大鼠,观察其对大鼠骨密度、远端股骨骨质结构及IL-1β、OPG蛋白表达的影响,探讨其对DOP的预防和治疗作用。
IL-1β是已知最高效的骨吸收刺激因素,主要由成骨细胞及单核巨噬细胞分泌,通过活化OPG/RANKL/RANK通路,介导破骨细胞分化,促进破骨细胞增殖,在牙周结缔组织降解及牙槽骨吸收过程中发挥重要作用[14-15]。OPG在骨组织中大部分由成骨细胞和骨基质细胞分泌而来,竞争性地与RANKL结合,通过OPG/RANKL/RANK系统发挥作用,阻断RANK结合RANKL,作用于破骨细胞分化终末阶段促进破骨细胞凋亡,抑制破骨细胞正常的分化、融合和成熟,维持骨代谢平衡;其表达减少时会出现明显的骨质疏松[16]。LI等[24]研究显示,下调IL-1β等炎性介质的合成分泌,可以抑制RANKL诱导的破骨细胞形成,减弱骨质吸收。El-BAZ等[25]研究表明,雨生红球藻可以通过上调血清RANKL、下调血清OPG含量来改善骨质疏松大鼠的骨丢失。本研究结果显示,模型对照组较正常对照组骨密度下降,股骨骨质结构出现明显破坏,骨小梁数量减少,股骨组织中IL-1β蛋白表达升高、OPG蛋白表达下降。提示1型糖尿病合并牙周炎可能通过介导OPG/RANKL/RANK通路增加了远端股骨的破骨细胞活性,加重骨吸收,破坏骨平衡。给予ART、INS、ART联合INS干预后,各组骨密度均增高,骨质显著改善,骨小梁数量及厚度增加,排列更加规律,空隙减少,成骨细胞多见,骨形成大于骨吸收;IL-1β蛋白表达下降、OPG蛋白表达升高,且ART联合INS组改善最为显著。分析其作用机制可能为ART联合胰岛素通过下调1型糖尿病合并牙周炎大鼠骨组织中的IL-1β、上调OPG表达,介导OPG/RANKL/RANK通路,阻断破骨细胞的分化和成熟,延缓了骨吸收进程,达到改善糖代谢、促进骨再生、增强骨结构的效能。
综上所述,ART联合胰岛素能够增加1型糖尿病合并牙周炎大鼠的骨密度,改善骨小梁微结构;其机制可能是通过调控IL-1β、OPG表达,介导OPG/RANKL/RANK通路,改善糖代谢,抑制骨吸收,促进骨矿化,从而发挥防治骨质疏松的作用。本研究为防治DOP提供了新思路。
