高血压患者动态动脉硬化指数与射血分数保留性心力衰竭严重程度的相关性研究
2021-05-26朱明娜张丽华蒋友旭马晓英熊海燕栗媛朱丽娜黄鑫
朱明娜,张丽华*,蒋友旭,马晓英,熊海燕,栗媛,朱丽娜,黄鑫
本研究创新点与局限性:
创新点:目前关于动态动脉硬化指数(AASI)与高血压伴射血分数保留性心力衰竭(HFpEF)的研究较少,本研究通过观察高血压患者AASI与HFpEF发生的相关性,并进一步探讨了AASI与HFpEF患者的心功能及心脏结构相关指标的相关性发现,AASI在高血压患者中与HFpEF的发生相关,且与高血压伴HFpEF患者的心功能变化及心室重构有一定的相关性,并由此推断AASI可能通过参与心室的重构从而影响着HFpEF的发生、发展。
局限性:(1)样本量较小;(2)本研究为回顾性研究,不能严格控制混杂因素;(3)本研究只能通过研究结果推断AASI可能参与HFpEF的发生、发展,未能通过相关试验明确其作用机制。
心力衰竭作为所有心血管疾病的终末阶段,其死亡率高于其他心血管疾病[1]。心力衰竭患者中射血分数保留性心力衰竭(HFpEF)所占的比例高达40%~71%[2],然而与射血分数下降性心力衰竭(HFrEF)相比,HFpEF患者心力衰竭相关的生物标志物及超声心动图等心功能指标改变并不明显,以致在临床上很容易漏诊,我国目前对此类心力衰竭的诊断率非常低[3],不能及时明确诊断并及时干预,是导致其预后差,甚至有着比HFrEF更高的病死率的主要原因。
有研究显示,HFpEF患者中约80%合并有高血压[4],多项研究支持高血压是导致HFpEF发生的最主要原因[5],所以在高血压患者中能提前预测、早期诊断HFpEF并能明确评估其病情的严重程度显得尤为重要。现普遍较认可动态动脉硬化指数(AASI)用于预测高血压患者心血管疾病的发病率和死亡率[6],但是目前AASI与HFpEF的研究尚少,本文重在观察高血压患者AASI与HFpEF发生的相关性,并进一步探讨AASI与心脏功能及心室重构的相关性。
1 对象与方法
1.1 研究对象 选取2018—2019年入住郑州大学第二附属医院心内科的高血压患者210例为研究对象,其中男104例,女106例;平均年龄(70.7±12.0)岁。依据患者是否伴有HFpEF分为HFpEF组112例,非HFpEF组98例。HFpEF组按纽约心脏病学会(NYHA)心功能分级分为A亚组(Ⅰ~Ⅱ级)63例、B亚组(Ⅲ~Ⅳ级)49例。(1)纳入标准:既往有或无高血压病史入院后非药物状态下,两次或两次以上,非同日多次重复血压平均值收缩压(DBP)≥140 mm Hg(1 mm Hg=0.133 kPa) 和 /或 舒 张 压(SBP)≥90 mm Hg;HFpEF诊断符合2016年欧洲心脏病学会(ESC)指南中HFpEF的诊断标准[7];基本资料完善。(2)排除标准:继发性高血压、白大衣高血压;先天性心脏病、严重瓣膜病、限制性心肌病、肥厚型心肌病、先天性心脏病、缩窄性心包炎以及其他的心包疾病;其他的非心源性因素引起的心力衰竭,如免疫系统疾病、恶性肿瘤、感染性疾病、血液系统疾病等;严重的肝肾功能不全、甲状腺功能异常、贫血、呼吸系统疾病、心律失常。本研究经郑州大学第二附属医院伦理委员会批准,研究对象均已签署相关知情同意书。
1.2 研究方法 记录患者的性别、年龄、入院时SBP和DBP、心率(HR)及服药史〔血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂(ACEI/ARB)、钙通道阻滞剂(CCB)、地高辛、醛固酮受体拮抗剂(MRA)、利尿剂〕,并于入院后空腹采血送检获得实验室指标〔血肌酐(Scr)、血尿酸(BUN)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、总胆固醇(CHO)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)〕、N末端B型脑钠肽前体(NT-proBNP),行心脏超声心动图检查,记录左心室射血分数(LVEF)、左心室舒张末期内径(LVDd)、室间隔厚度(IVST)、左心室后壁厚度(LVPWT)、左心房内径(LA),需连续测量3次,取其平均值。再根据 Devereux公式计算出左心室质量(LVM),LVM(g)=1.04×〔(IVST+LVPWT+LVDd)3-LVDd3〕-13.6;左心室质量指数(LVMI,g/m2)=LVM/体表面积(BSA)(m2)〔BSA(男)=0.005 7×身高 (m)+0.012 1×体质量(kg)+0.088 2,BSA(女)=0.007 3×身高 (m)+0.012 7×体质量(kg)-0.210 6[8]〕。AASI的获取[9]:采用全自动动态血压监测仪测量患者的24 h动态血压,日间至少每30 min监测1次,夜间至少每60 min监测1次,白昼时间与夜间时间定义为6 am~10 pm,10 pm~6 am,并且有效血压读数需达到应测次数的80%以上。再利用测得的血压数据,分析DBP与SBP之间的动态变化,以SBP为自变量,DBP为因变量,进行线性回归分析,计算出斜率β,则AASI=1-β。
1.3 统计学方法 采用SPSS 25.0统计学软件进行统计分析。符合正态分布的计量资料采用(±s)表示,两组间比较采用成组t检验;计数资料采用相对数表示,组间比较采用χ2检验;采用Pearson相关分析探讨AASI与心功能相关指标(NT-proBNP、LVEF)和心室结构相关指标(LVDd、LVMI )的相关性。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 两组间性别、入院SBP、入院DBP、HR、ALT、AST、空腹血糖、CHO、TG、HDL、LDL、ACEI/ARB服用比例、β-受体拮抗剂服用比例、CCB服用比例比较,差异均无统计学意义(P>0.05)。HFpEF组患者年龄、Scr、BUN、利尿剂服用比例均高于非HFpEF组,差异有统计学意义(P<0.05,见表1)。因为非HFpEF组未服用地高辛、MRA,未进行两组间的比较。
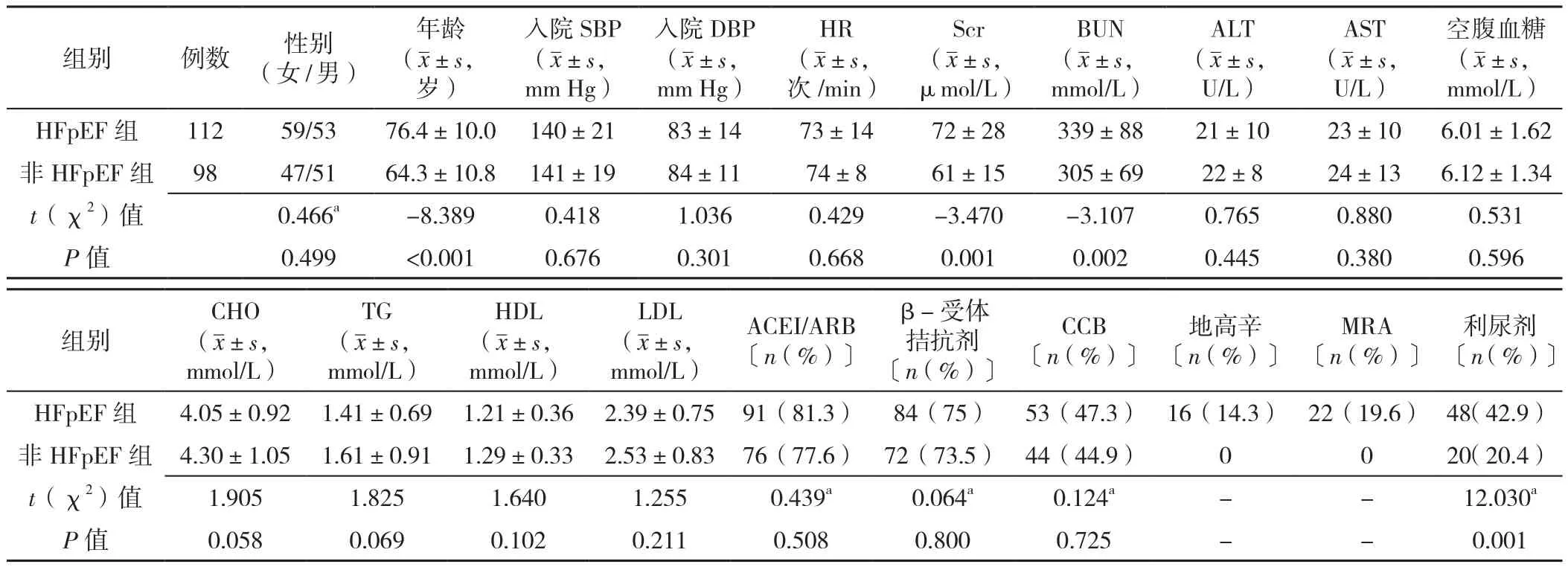
表1 两组患者一般资料比较Table 1 Comparison of general data between hypertensive patients with and without HFpEF
2.2 两组患者 NT-proBNP、LVEF、LVDd、LVMI、AASI比 较 HFpEF 组 NT-proBNP、LVMI、LVDd、AASI均高于非HFpEF组,而LVEF低于非HFpEF组,差异有统计学意义(P<0.05,见表2)。
表2 两组间NT-proBNP、LVEF、LVDd、LVMI、AASI比较(±s)Table 2 Comparison of NT-proBNP,LVEF,LVDd,LVMI and AASI between hypertensive patients with and without HFpEF
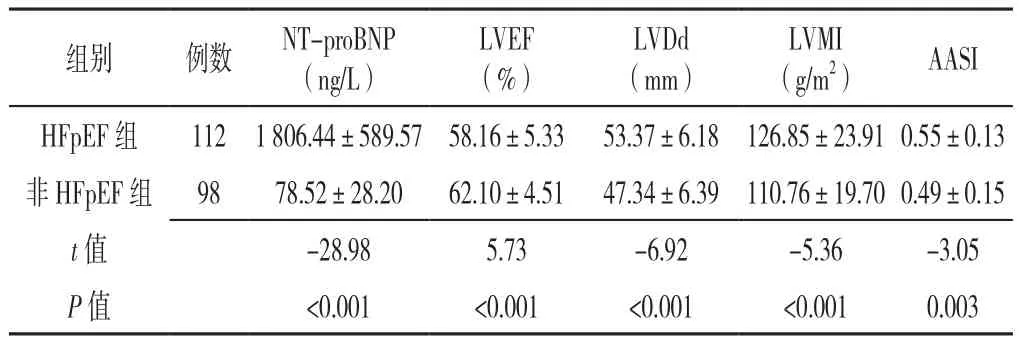
表2 两组间NT-proBNP、LVEF、LVDd、LVMI、AASI比较(±s)Table 2 Comparison of NT-proBNP,LVEF,LVDd,LVMI and AASI between hypertensive patients with and without HFpEF
注:NT-proBNP=N末端B型脑钠肽前体,LVEF=左心室射血分数,LVDd=左心室舒张末期内径,LVMI=左心室质量指数,AASI=动态动脉硬化指数
组别 例数 NT-proBNP(ng/L)LVEF(%)LVDd(mm)LVMI(g/m2) AASI HFpEF 组 112 1 806.44±589.57 58.16±5.33 53.37±6.18 126.85±23.91 0.55±0.13非 HFpEF 组 98 78.52±28.20 62.10±4.51 47.34±6.39 110.76±19.70 0.49±0.15 t值 -28.98 5.73 -6.92 -5.36 -3.05 P 值 <0.001 <0.001 <0.001 <0.001 0.003
2.3 HFpEF组亚组间心功能及心室结构相关指标、AASI的 比 较 A 亚 组 NT-proBNP、LVDd、LVMI、AASI低于B亚组,而LVEF高于B亚组,差异均有统计学意义(P<0.05,见表3)。
表3 亚组间AASI、NT-proBNP、LVMI、LVDd、LVEF比较(±s)Table 3 Comparison of AASI,NT-proBNP,LVMI,LVDd and LVEF between hypertensive patients with HFpEF of NYHA class II-III and those of NYHA class III-IV subgroups

表3 亚组间AASI、NT-proBNP、LVMI、LVDd、LVEF比较(±s)Table 3 Comparison of AASI,NT-proBNP,LVMI,LVDd and LVEF between hypertensive patients with HFpEF of NYHA class II-III and those of NYHA class III-IV subgroups
组别 例数 NT-proBNP(ng/L)LVEF(%)LVDd(mm)LVMI(g/m2) AASI A 亚组 63 1 417.10±363.28 60.79±5.04 50.67±5.55 118.83±18.46 0.53±0.13 B 亚组 49 2 307.08±418.86 54.67±3.38 56.80±5.12 137.03±26.19 0.58±0.13 t值 -12.10 7.68 -5.99 -4.31 -2.30 P 值 <0.001 <0.001 <0.001 <0.001 0.024
2.4 HFpEF组AASI与心脏功能及心室结构相关指标的相关性分析 高血压伴HFpEF患者的AASI与NT-proBNP(r=0.434,P<0.001)、LVDd(r=0.470,P<0.001)、LVMI(r=0.417,P<0.001) 呈正相关,与 LVEF(r=-0.410,P<0.001)呈负相关(r=-0.410,P<0.05)。
3 讨论
HFpEF主要的病理基础是心肌发生向心性肥厚,纤维化引起心室壁僵硬度增加、顺应性下降而致的心室舒张功能障碍[10]。对于高血压患者,长期的高血压状态可通过后负荷的增加和神经体液因素导致心肌肥厚、纤维化,使左心室发生重构、僵硬度增加,最终导致心室舒张功能障碍。且有研究表明,高血压患者中多数既往或目前有左心室重构的现象[5]。目前普遍比较认可AASI作为预测心脑血管疾病发生的一项指标。AASI是LI等[9]在2006年基于血流动力学的原理提出的一个可以用来反应动脉硬化的指标,AASI的数值越接近于0,说明动脉弹性越好,反之则越差,即动脉硬化越严重[11]。而动脉硬化越严重的患者,越易使心肌缺血以及心肌发生炎性改变从而导致心肌重构。现已有数项研究显示,AASI不仅与动脉硬化有关,还与左心室重构有着密切联系[12-13]。除此之外,AASI还是可以反映血压节律异常等信息的血管综合指标[14],血压节律异常的患者,交感神经常是过度兴奋的,交感神经兴奋不仅可以激活RAAS系统,还可以使炎症加剧。而HFpEF的病理生理机制比较复杂,现尚未完全明确。但是有研究在HFpEF患者心内膜心肌组织的活检中发现心肌胶原含量与炎性细胞的数量呈正相关,这可能提示炎性反应在心肌细胞的重塑过程中有重要作用[15]。也有研究发现,在微血管内皮炎症和心肌缺氧以及心肌细胞死亡等病理状态下会导致心肌成纤维细胞向损伤部位迁移和增殖,并激活心肌成纤维细胞从而造成心肌重构[16]。同时还有研究表明,神经内分泌系统的异常激活也可能是HFpEF发生的机制,例如肾素-血管紧张素-醛固酮(RAAS)系统的异常激活和伴随的氧化应激参与了左心室纤维化和舒张功能障碍的发生、发展,且RAAS也是导致血管重塑,增加心脏后负荷并诱导血压升高和左心室肥厚的重要原因[17]。所以本文通过HFpEF发生的病理生理机制猜想AASI在高血压患者中是否可以作为预测HFpEF的发生及评估其病情严重程度的指标。
在本研究中,HFpEF组患者平均年龄明显高于非HFpEF组,这与既往关于HFpEF的研究[18]相符。然而性别构成比在本研究中无统计学差异,这与既往研究[19]不符,可能与样本量较小有关。本研究中HFpEF组患者AASI明显高于非HFpEF组,该结果提示AASI在高血压患者中可能与HFpEF的发生有关,但需要进一步深入研究证明其相关性。临床上通常用NT-proBNP、LVEF的变化表示心功能变化[20],用LVMI、LVDd的改变表示心室重构[21]。本研究进一步将HFpEF患者按NYHA心功能分级进行分组,结果显示,A亚组NT-proBNP、LVDd、LVMI、AASI低于B亚组,而LVEF高于B亚组。临床上通常应用NYHA心功能分级及心功能变化、心室重构程度来综合评估心力衰竭的严重程度,该结果提示AASI的升高可能不仅与高血压患者HFpEF的发生有关,而且可能与HFpEF的严重程度有关。为进一步明确AASI与HFpEF的严重程度的相关性,本文在HFpEF组进一步行AASI与心脏功能及心室结构相关性分析。WANG等[22]的研究中发现AASI与心室肥厚相关;陈荟荷等[13]在老年高血压人群中的研究发现,AASI与LVM有一定的相关性。本研究结果显示,AASI与LVMI、LVDd呈正相关,且AASI与NT-proBNP呈正相关,与LVEF呈负相关,但吴秸等[23]在冠心病心力衰竭人群的研究中显示AASI与NT-proBNP、LVEF的相关性不明显,这可能与样本量较少、伴随疾病不同及混杂因素较多有关。该研究结果提示,AASI在一定程度上与高血压伴HFpEF患者的心室重构的程度及心功能变化相关。所以综合本研究结果推论AASI有望成为诊断及评估HFpEF严重程度的指标。
综上所述,AASI的升高可能与高血压患者HFpEF的发生有关,但AASI与高血压伴HFpEF患者的心功能的改变及心室重构程度有着明确的相关性。综合证实了AASI可能参与HFpEF的发生、发展,在高血压人群中有望成为预测HFpEF发生及评估病情严重程度的参考指标。
作者贡献:朱明娜、张丽华进行文章的构思与设计;张丽华进行研究的实施与可行性分析;朱明娜进行数据收集,撰写论文;朱明娜、黄鑫进行数据整理,结果的分析与解释;朱明娜、马晓英进行统计学处理;朱明娜、朱丽娜进行论文的修订;熊海燕、栗媛负责文章的质量控制及审校;张丽华、蒋友旭对文章整体负责,监督管理。
本文无利益冲突。
