剖宫产术后再次妊娠孕妇阴道分娩成功的相关影响因素研究
2021-05-18蒋小琴蒋伟娜
蒋小琴,蒋伟娜
(1.厦门大学附属中山医院开元街道社区卫生服务中心,福建 厦门 361000;2.漳州市医院,福建 漳州 363401)
剖宫产术是通过剖开腹壁与子宫取出胎儿的过程,已成为解决产科并发症或难产的重要手段,利于挽救产妇与围产儿生命[1]。但剖宫产手术易引起诸多并发症,如子宫内膜异位症、瘢痕妊娠等,增加产妇妊娠期并发症风险,尤其是二胎政策的开发,剖宫产后再次妊娠的孕妇越来越多[2]。随着产科知识的普及,人们逐渐意识到剖宫产分娩存在的弊端,大部分剖宫产后再次妊娠产妇均表示有试行阴道分娩的意愿,但存在一定风险。分析剖宫产术后再次妊娠孕妇阴道分娩的影响因素,对降低剖宫产率、减少并发症至关重要[3]。本研究分析剖宫产术后再次妊娠孕妇阴道分娩成功的相关影响因素,报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年6月—2020年6月收治的154 例剖宫产术后再次妊娠孕妇的临床资料,年龄(32.69±2.86) 岁,孕周(39.17±1.22) 周。纳入标准:均有1 次剖宫产史;上次剖宫产切口为子宫下端横切口,距前次妊娠已有2 年或2 年以上时间;上次剖宫产术后切口愈合良好;所有产妇均自愿选择阴道试产;产妇资料完整。排除伴有妊娠期并发症、产道异常、存在剖宫产指证、急性感染、脏器功能不全者。
1.2 方法
所有产妇均进行阴道试产,对产妇生命体征、胎心进行监测,时刻关注产程进展,一旦出现产程停滞、胎心率异常或胎儿窘迫应立即转剖宫产分娩。另外发放本院自制的调查问卷,记录产妇一般资料,主要项目包括年龄、孕周、产前体质量指数、距上次剖宫产时间、子宫颈Bishop评分、切口瘢痕厚度、宫口扩张情况、胎头方位、是否临产入院。
1.3 观察指标
统计阴道分娩成功率,并对比阴道试产成功与阴道试产失败者资料,分析影响剖宫产术后再次妊娠孕妇阴道分娩成功的相关因素。
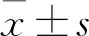
1.4 统计学方法
2 结 果
2.1 阴道分娩成功率
154 例剖宫产术后再次妊娠孕妇阴道分娩成功94 例(61.04%)。
2.2 单因素
阴道分娩成功组孕周≤40 周、产前体质量指数≤30 kg/m2、子宫颈Bishop评分≥6 分、宫口扩张>6 cm、胎头枕前位、临产入院等占比均高于阴道分娩失败组,差异有统计学意义(P<0.05);两组年龄、距上次剖宫产时间、切口瘢痕厚度相比,差异无统计学意义(P>0.05)(见表1)。

表1 单因素分析
2.3 多因素
Logistic回归分析:孕周>40 周、产前体质量指数>30 kg/m2、子宫颈Bishop评分<6 分、宫口扩张≤6 cm、胎头枕后位或枕横位、非临产入院是影响剖宫产术后再次妊娠孕妇阴道分娩成功的独立危险因素(P<0.05且OR≥1)(见表2)。

表2 剖宫产术后再次妊娠孕妇阴道分娩成功的相关影响因素多因素分析
3 讨 论
以往临床认为剖宫产术后再次妊娠孕妇仅可进行剖宫产分娩,若选择阴道分娩会出现大出血、子宫破裂等严重并发症,威胁产妇及胎儿生命安全。二胎政策的开放以及人们生育观念的变化,使得剖宫产分娩占比持续升高,甚至部分医疗机构剖宫产率已超过60%,远高于世界卫生组织设置的警戒线[4]。近些年,随着人们意识的转变及医学技术的发展,越来越多剖宫产术后再次妊娠孕妇均表示出阴道试产的愿望,临床诸多研究亦证实阴道试产的可行性,并鼓励无剖宫产指证产妇进行尝试,以降低剖宫产率,改善产妇预后[5-6]。
本研究结果显示,154 例剖宫产术后再次妊娠孕妇阴道分娩成功94 例(61.04%)。Logistic回归分析:孕周>40 周、产前体质量指数>30 kg/m2、子宫颈Bishop评分<6 分、宫口扩张≤6 cm、胎头枕后位或枕横位、非临产入院是影响剖宫产术后再次妊娠孕妇阴道分娩成功的独立危险因素,表明剖宫产术后再次妊娠孕妇阴道分娩能否成功受诸多因素影响,临床应根据影响因素制订针对性干预措施,以改善产妇结局。产妇孕周越长,胎儿发展成巨大儿的可能性越大,且随着孕周增加,并发症发生风险增加。伍绍文等[7]研究也显示,孕前体质量指数是影响剖宫产术后再次妊娠阴道分娩的主要因素,究其原因可能与以下两方面有关:一是孕妇肥胖会导致子宫膨大,而过度的子宫膨大导致子宫收缩乏力,影响第二产程进程;二是过于肥胖者盆底脂肪厚,加上外阴脂肪堆积,导致盆腔空间被占据,胎头下降受到影响,导致胎儿无法娩出,因此产前体质量指数越低产妇阴道分娩成功率越高。Bishop评分主要用于评估宫颈成熟度,主要包括宫口扩张程度、子宫颈管消退程度、子宫颈硬度等,评分越高表明患者子宫颈条件越好,阴道分娩概率也随之增加。宫口扩张程度是阴道分娩的重要观察指标,开口越大,阴道分娩成功率越高。胎位对阴道分娩能否顺利进行起重要作用,枕后位或枕横位会增加活跃期疼痛,使产妇出现产程异常,且还会增加子宫破裂发生风险。产妇临产入院时生理激素水平均已达到临床要求,此时更适合进行阴道分娩,利于提高阴道分娩成功率[8]。
