联合检测血清雌二醇及β-hGG水平预测胚胎移植妊娠结局
2021-05-17钟树怀伍玉燕谢立汉
钟树怀 伍玉燕 谢立汉
广东省东莞市人民医院(523059)
输卵管疾病为女性不孕症最常见因素[1]。体外受精-胚胎移植(IVF-ET)使不孕女性妊娠比例增加,但妊娠早期流产率仍较高[2]。IVF-ET后不孕患者心理精神压力及相关内分泌功能紊乱等,对胚胎继续发育有较大影响[3]。尽早确定妊娠、预测妊娠结局一直为IVF-ET研究热点。经阴道B超为妊娠5~6周后较可靠预测妊娠结局方法,其时间局限性对早期预测妊娠结局较不利[4]。研究显示不孕患者IVF-ET后妊娠结局与β-人绒毛促性腺激素(β-hGG)、雌二醇(E2)水平相关[5],且二者有一定协同作用[6]。IVF-ET术后12~14 d复查血清β-hGG值为早期预测妊娠的有效指标[7]。由于β-hGG在孕早期增长迅速,每日胚胎增长对该指标影响应有一定临床价值。目前国内外关于IVF-ET治疗后影响妊娠结局的因素尚存在争议。为更早更全面了解不孕患者术后妊娠结局,本研究回顾性分析IVF-ET后患者血清β-hGG、E2水平,分析其预测价值。
1 资料与方法
1.1 一般资料
经本院医学伦理委员会讨论后批准。选择2016年7月—2019年7月于本院生殖中心行IVF-ET治疗并确定妊娠结局的206例不孕患者临床资料进行回顾性分析,所有研究对象及家属均签署知情同意书。纳入标准:①于本院接受IVF-ET治疗;②移植后返院复查β-hGG、E2值;③年龄20~45岁;④本次IVF-ET治疗前未行胚胎植入前遗传学诊断;⑤无严重感染性疾病且凝血功能正常;⑥血或其他标本采集正确;⑦依从性较好,配合并完成;⑧本院建立完整档案,入院至妊娠终止相关资料完善。排除标准:①合并甲状腺疾病、高血糖危象及心、肝、肺等严重功能不全者;②合并其他类型激素异常疾病;③孕前糖尿病、高血压等;④生殖系统畸形或复发性流产者;⑤既往有反复移植失败者;⑥临床研究过程中出现严重合并症或并发症者需进行其他治疗;⑦早期B超提示双孕囊或双胎心而在妊娠过程中自然减胎者。
1.2 方法
根据B超检查和激素水平判断妊娠结局:血清β-hGG值未升高、移植后5周B超示宫腔内无单个妊娠囊或胎心搏动为未妊娠;血清β-hGG值升高、移植后5周B超宫腔内见单个妊娠囊或胎心搏动并最终分娩为单活胎妊娠;血清β-hGG值升高、移植后5周B超宫腔宫腔内见两个妊娠囊或胎心搏动并最终分娩为双活胎妊娠;宫内未见孕囊、在宫旁探及混合性包块甚至妊娠囊及胎心搏动为异位妊娠;血清β-hGG值升高、移植后5周B超宫腔内见妊娠囊或胎心搏动但于妊娠12周内流产为妊娠流产;血清β-hGG值暂时升高、超宫腔内未见妊娠囊或胎心搏动为生化妊娠;血清β-hGG值升高、移植后5周B超宫腔内及其宫腔外见妊娠囊或胎心搏动但于妊娠12周内流产为宫内外同时妊娠。追访妊娠结局,将未妊娠、异位妊娠、妊娠流产作为未妊娠组,最终得到单活胎妊娠组、双活胎妊娠组、未成功妊娠组。
1.3 观察指标
分别于患者胚胎移植后10、13、16、20 d取空腹静脉血,促凝分离血清后置-80℃保存备用;参照酶联免疫吸附试验盒(Abcam公司)说明书,采用E170全自动电化学发光免疫分析仪(瑞士罗氏公司)检测β-hGG、E2水平。
1.4 统计学方法
2 结果
2.1 各妊娠结局组β-hGG、E2水平分析
IVF-ET治疗后不孕患者206例经B超和随访确定妊娠结局,单活胎妊娠75例、双活胎妊娠组53例、未成功妊娠组78例(未妊娠27例、异位妊娠12例、妊娠流产39例)。胚胎移植后10、13、16、20 d,不同妊娠结局组β-hGG、E2水平存在差异(P<0.05)。见表1。

表1 各妊娠结局组胚胎移植后不同时间β-hGG、E2水平
2.2 β-hGG、E2水平预测单活胎妊娠敏感性和特异性分析
胚胎移植后10、13、16、20 d,β-hGG、E2、β-hGG联合E2检测均可预测单活胎妊娠或双活胎妊娠(P<0.05,图1、2、图3)(636页),13d时联合检测特异度最高、20d时联合检测的特异性最高,均达到100%,高于单独检测(P<0.05)(表2)。
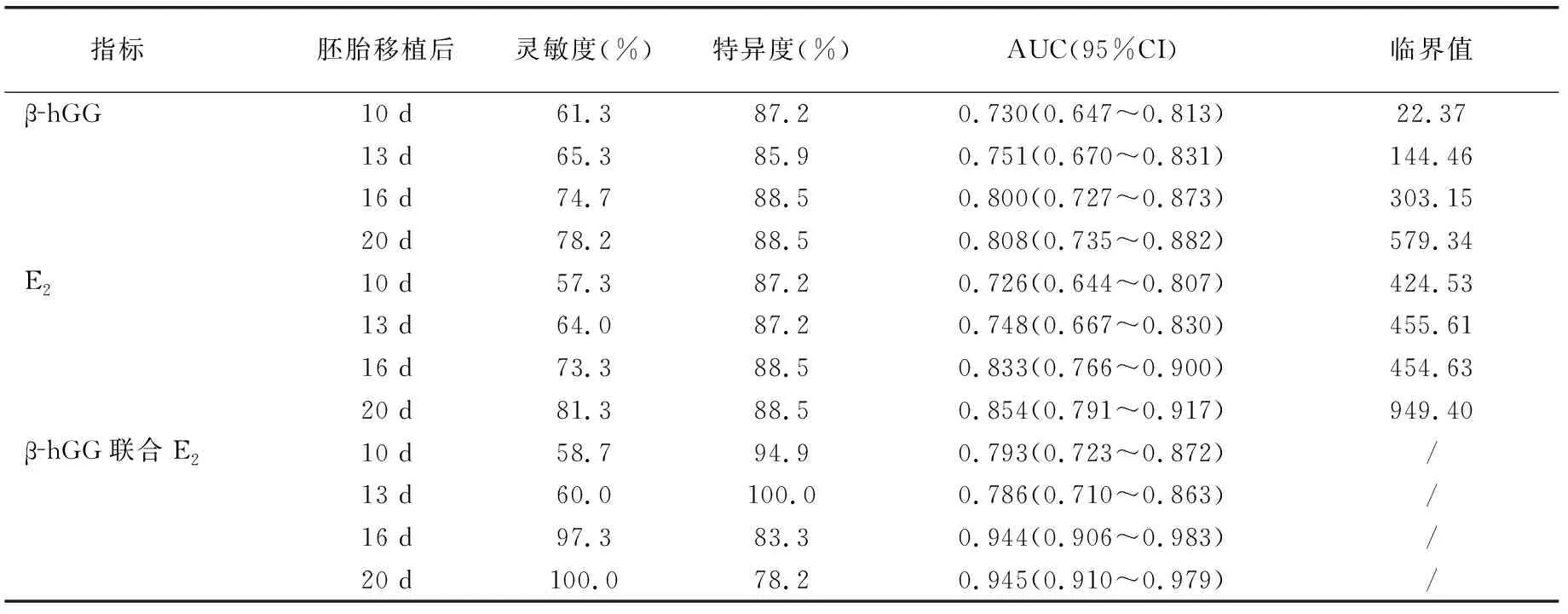
表2 各指标预测单活胎妊娠的效能
2.3 妊娠组β-hGG、E2水平相关性分析
以单活胎妊娠组和双活胎妊娠组归为妊娠组,胚胎移植10d时妊娠组β-hGG与E2呈显著正相关关系(P<0.05,图4)(636页)。
3 讨论
据统计早期流产率高达35%~65%,既往多认为年龄、移植胚胎数、β-hGG水平等影响治疗后流产发生[8]。β-hGG在妊娠早期即可发生变化且变化显著,直接反映绒毛滋养层细胞功能状态。而由于其变化显著,对预测妊娠结局上需考虑胚胎移植天数。长期临床实践和研究表明IVF-ET后血清β-hGG预测妊娠结局有重要价值,但阈值及时间各报道不一[9-10]。既往β-hGG检测均参考移植后天数,一般为胚胎移植后7~10 d[11-12]。本文选择测定胚胎移植后10、13、16、20 d的β-hGG水平,以明确其预测价值和临界值。结果双活胎妊娠组β-hGG水平大于单活胎妊娠组和未成功妊娠组,且随着胚胎移植天数增加水平增加,与既往研究一致[13]。既往资料,β-hGG预测妊娠结局的敏感性和特异性较低,这主要与未妊娠、单活胎妊娠和双活胎妊娠间存在β-hGG一定程度重叠有关[14]。本文认为单一的β-hGG水平无法准确预测妊娠结局。胚胎移植后10、13、16、20 d 时β-hGG临界值和敏感性、特异性有所差别, 20 d时预测妊娠结局敏感性和特异性最高,但均显示出较低敏感性和特异性。
研究表明血清β-hGG联合孕酮(P)测定对妊娠结局的预测价值高于各项指标单独检测;而薛玉华等[15]报道指出,血清β-hGG联合P测定预测不孕症患者妊娠结局的研究相对较多,而在ART周期中胚胎移植早期E2联合β-hGG或P测定预测妊娠结局文献较少,且样本量少,尚无临床数据支持。本研究为明确相关激素水平的最佳检测时间,分别探讨了胚胎移植后10、13、16、20 d的E2、β-hGG水平变化及其相关性,并分析了不同时间点在预测妊娠结局上的敏感性和特异性,结果E2和β-hGG水平均随时间增加而升高。E2由成熟卵泡分泌,生理妊娠时水平显著增高,对妊娠率和继续妊娠有重要价值[16]。Prasad等[17]研究结果显示,以E220.5 nmol/L、P 30 nmol/L、β-hGG 180IU/L为阈值,预测妊娠的敏感性分别为100%、80%、80%,均具有较高敏感性和特异性。IVF-ET周期中取卵前36 h肌注外源性HCG 4000~10000 U,其在体内完全清除需≥7 d,因此通常选择检测胚胎移植后10 d的β-hGG水平,以确定其为内源性(胚胎来源) β-hGG。本文胚胎移植后13 d,β-hGG、E2预测妊娠结局的灵敏度较高,与既往研究结果[18-19]不同。β-hGG联合E2检测预测术后妊娠结局效率更佳。
胚胎移植术后13d血清β-hGG联合E2检测预测不孕患者妊娠结局的价值最佳。但由于本研究样本量少、随访时间短,且未对女性治疗过程中治疗次数、药物使用情况对妊娠结局的可能影响因素进行探讨,对不良妊娠结局保胎治疗意义等需继续研究。
