耳内镜下鼓膜修补术治疗鼓膜穿孔的临床观察
2021-05-17田飞
田飞
(山东省菏泽市定陶区人民医院,山东 菏泽 274000)
0 引言
鼓膜穿孔是指受到外力或者炎症因素作用所导致的一种鼓膜破裂穿孔现象,临床上该疾病的大部分患者通常表现为耳部疼痛、听力减退、耳鸣、耳内闷塞等症状,给患者的生活质量造成严重影响[1-3]。鼓膜是人体具有较强再生能力的组织,因而部分较小的鼓膜穿孔一般可以自行愈合,而针对难以自愈的较大鼓膜穿孔,通常采取手术修补治疗,显微镜下鼓膜修补术就是以往临床手术治疗中最常用的术式[4-5]。但是由于该手术操作复杂、价格昂贵、创伤性较大,再加之术后并发症较多,因此治疗效果有所欠缺,难以满足患者临床治疗所需[6]。近年来,随着医疗技术水平的提高,耳内镜得到逐步应用,并且取得了良好的治疗成效[7]。基于此,本文研究对鼓膜穿孔患者治疗时应用耳内镜下鼓膜修补术的临床效果及其对患者的生活质量及预后的影响。
1 资料与方法
1.1 一般资料
选取山东省菏泽市定陶区人民医院2018 年5 月至2020 年3 月收治的84 例鼓膜穿孔患者,将其随机按手术治疗方式的不同均分为对照组和观察组。对照组42 例,男女分别为23 例、19 例,平均年龄为(31.84±4.46)岁;对照组42 例,男女分别为24 例、18 例,平均年龄为(31.87±4.51)岁。组间一般资料比较无统计学差异(P>0.05)。
入选标准:①全部为我院确诊的鼓膜穿孔患者;②患者咽鼓管功能正常,听骨链未断裂,两窗功能正常,治疗过程中配合能力良好,无手术禁忌证,无中耳病变或其他严重疾病;③患者均知晓此次研究并签字确认,我院伦理委员会批准研究。
1.2 方法
对照组予以显微镜下鼓膜修补术治疗,具体内容:指导患者取仰卧位,实施全身麻醉,浸润麻醉耳后、耳道四壁,待麻醉生效后使患者头部转向非手术一侧。于耳后做切口,切开皮肤直至骨皮质表面位置,充分暴露肌筋膜,取大小合适的肌筋膜备用。分离患者外耳道皮片,直至额线及乙状窦投影区前缘,使外耳道前上棘充分暴露,修复耳道皮片,置入牵开器,将已经凸出鼓鳞裂骨质磨去,使听小骨、骨环等充分显露于显微镜下。置入先前取出的肌筋膜,紧贴患者残留鼓膜,确认无误后依次应用吸收性明胶海绵填塞鼓室,再于术腔覆盖填塞碘仿纱条,再叠加外用填塞吸收性明胶海绵,手术后10d 左右取出碘仿纱条。术后常规抗感染治疗,每2 周复查1次,2 个月复诊1 次,术后6 个月回访。
观察组应用耳内镜下鼓膜修补术治疗。具体内容:指导患者取仰卧位,实施全身麻醉,浸润麻醉耳后、耳道四壁,待麻醉生效后使患者头部转向非手术一侧。于耳廓上方2cm 处做长度约3cm 的横切口,取大小适当颞肌筋膜备用。置入耳内镜仔细观察患者鼓膜,对穿孔边缘予以适当修正,以钩针做一新鲜创面,切开距鼓膜穿孔内缘约为1.5mm 上皮层,再于骨环后上方行5mm 左右弧形切口,切口直至骨皮质表面为止,应用内贴法植入先前取出的备用颞肌筋膜,贴覆于患者残存鼓膜,其后步骤和对照组相同。
1.3 疗效标准
比较两组患者的治疗效果、手术指标、听力水平、生活质量、疼痛程度以及术后并发症发生情况。听力水平通过纯音听阈检查进行,疗效标准:显效:术后6 个月,听力提高≥20dB,临床症状基本消失,鼓膜穿孔愈合;有效:术后6 个月,10dB ≤听力提高<20dB,临床症状明显好转,鼓膜穿孔基本痊愈;无效:临床症状无明显好转,纯音听力检查变化不明显。生活质量使用SF-36 量表进行评估,0~100 分,得分越高生活质量越好。疼痛程度:使用NRS 数字分级法评估,0~10 分(0 分:无痛;1~3 分:轻微疼痛,咳嗽、翻身、深呼吸等有疼痛感,不影响睡眠;4~6 分:中度疼痛,有疼痛但可以忍受,影响睡眠;7~10 分:重度疼痛,疼痛无法忍受,需要予以适当镇痛)。并发症统计有无感染、听力障碍、面瘫、复发、耳鸣加重情况发生。
1.4 统计学方法
将数据纳入SPSS 17.0 软件中对鼓膜穿孔患者临床效果进行数据分析,计量数据(手术指标、生活质量、听力水平、疼痛评分)通过t检验,计数资料(临床疗效、术后并发症)通过χ2检验,P<0.05代表两组术式差异存在统计学意义。
2 结果
2.1 两组鼓膜穿孔患者治疗效果比较
观察组鼓膜穿孔患者治疗总有效率为97.62%,明显高于对照组鼓膜穿孔患者治疗总有效率83.33%,存在统计学差异(P<0.05),详见表1。

表1 两组鼓膜穿孔患者治疗效果比较(n,%)
2.2 两组鼓膜穿孔患者手术指标比较
观察组鼓膜穿孔患者术中出血量少于对照组,手术治疗效率(手术以及住院时间)均短于对照组(P<0.05),详见表2。
表2 两组鼓膜穿孔患者手术指标比较()

表2 两组鼓膜穿孔患者手术指标比较()
2.3 对照组和观察组患者听力水平比较
术前两组听力水平比较无统计学差异(P>0.05),术后两组听力水平均有明显改善,且观察组听力水平优于对照组(P<0.05),详见表3。
表3 两组鼓膜穿孔患者听力水平比较(,dB)
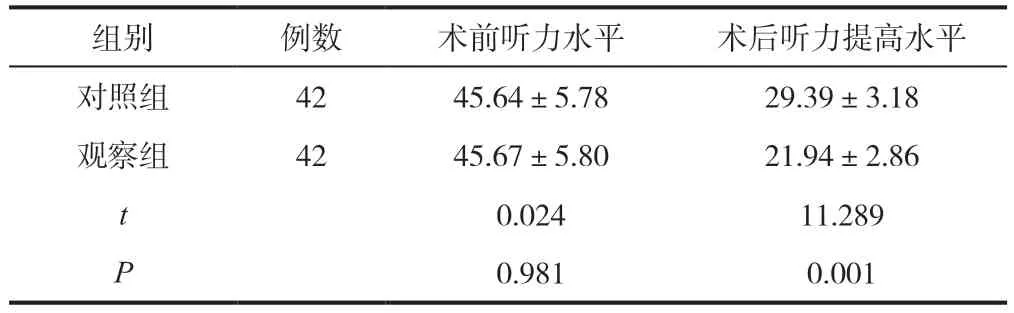
表3 两组鼓膜穿孔患者听力水平比较(,dB)
2.4 两组鼓膜穿孔患者生活质量水平比较
术前,两组鼓膜穿孔患者生活质量评分(SF-36)无明显差异(P>0.05);术后,观察组鼓膜穿孔患者SF-36 评分明显高于对照组(P<0.05),详见表4。
表4 两组鼓膜穿孔患者生活质量水平(SF-36)比较(,分)

表4 两组鼓膜穿孔患者生活质量水平(SF-36)比较(,分)
2.5 对照组和观察组术后疼痛程度及并发症发生情况比较
对照组患者术后疼痛评分为(4.84±1.06)分,观察组患者术后疼痛评分为(2.34±0.38)分,组间比较具有统计学差异(t=14.388,P<0.05)。观察组患者术后并发症(感染、听力下降、面瘫、复发、耳鸣加重)总发生率为4.76%(2/42),对照组患者术后并发症总发生率为21.43%(9/42),组间比较有统计学差异(χ2=5.126,P<0.05)。
3 讨论
显微镜鼓膜穿孔术是以往治疗鼓膜穿孔常用到的术式,其手术过程中要求所需路径宽敞,但是显微镜光轴范围却并不大,因而所获得视野范围极为有限且存在盲区,再加之手术过程较为复杂,患者术后恢复效果不佳,难以满足患者日益增长的治疗需求,因而探寻治疗鼓膜穿孔的新方法具有十分重要的价值[8-9]。随着近年来科学技术水平的不断提升,耳内镜技术发展迅猛,获得广大临床医生的青睐[10]。在治疗过程中采用耳内镜下鼓膜修补术,光源明亮且覆盖范围较大,手术视野更为广阔,能够让医生从多个角度详细观察鼓膜情况,手术可以直达深腔,患者深层面及病变侧方的视野清晰,很好地提升了手术的准确性,减少了手术对周围正常组织的伤害[11-12]。并且比显微镜鼓膜穿孔术的创伤小,术后并发症发生率更低,因而具有良好的安全性[13]。
阙振达[14]于2019 年发表的一篇关于采取耳内镜下鼓膜修补术治疗鼓膜穿孔的报告中指出,采纳显微镜下鼓膜修补术治疗的参照组临床总有效率为76.67%,采纳耳内镜下鼓膜修补术治疗的研究组患者临床总有效率为96.67%,且研究组术中出血量比参照组少,手术时间、住院时间短于对照组,组间比较具有统计学差异(P<0.05)。本次研究的结果显示,观察组治疗总有效率为97.62%,对照组治疗总有效率83.33%,观察组鼓膜穿孔患者术中出血量少于对照组,手术治疗效率(手术以及住院时间)均短于对照组(P<0.05),与阙振达学者的研究具有一致性。术前,两组听力水平比较无统计学差异(P>0.05),术后两组听力水平均有明显改善,且观察组听力水平优于对照组,组间比较有统计学差异(P<0.05),这与张国华等[15]研究具有一致性。除此之外,本次还对鼓膜穿孔患者的生活质量及并发症发生情况做了统计分析,研究发现,术前,两组鼓膜穿孔患者生活质量评分(SF-36)无明显差异(P>0.05);术后,观察组鼓膜穿孔患者SF-36 评分明显高于对照组(P<0.05)。观察组术后并发症(感染、听力下降、面瘫、复发、耳鸣加重)总发生率低于对照组,组间比较具有统计学差异(P<0.05)。
综上所述,对鼓膜穿孔患者治疗时,采取耳内镜下鼓膜修补术治疗效果理想,具有手术和住院时间短、血量少、并发症发生率低等优点,同时能够有效改善患者听力水平和生活质量,缓解其术后疼痛,推广价值良好。
