胃癌全腹腔镜与腹腔镜辅助全胃切除术近期疗效的Meta分析
2021-05-12罗子俨李政焰赵永亮
罗子俨,李政焰,赵永亮
(陆军军医大学西南医院普通外科,重庆,400038)
自Kitano等[1]于1994年首次报道腹腔镜辅助胃切除术治疗胃癌以来,腹腔镜辅助胃切除术已逐步应用于胃癌的治疗。多中心随机对照研究证实[2-4],腹腔镜辅助远端胃切除术治疗胃癌是安全、可行的。近年,胃上部癌的发病率呈上升趋势[5-7],这部分患者多需行全胃切除术。目前研究表明,腹腔镜辅助全胃切除术(laparoscopic-assisted total gastrectomy,LATG)安全、可行,临床疗效满意[8-11]。随着腔镜手术经验的积累、手术器械的进步,部分医生开始尝试行全腹腔镜远端胃切除术治疗胃癌[12-16]。最近的一项Meta分析结果表明,相较腹腔镜辅助远端胃切除术,全腹腔镜远端胃切除术在手术微创效果、术中失血、术后恢复方面具有一定优势[17]。然而,由于全腹腔镜下全胃切除术(totally laparoscopic total gastrectomy,TLTG)难度大且缺乏相关高级别循证医学证据,目前尚未广泛开展。因此,本研究通过对已发表的对比TLTG与LATG临床疗效的高质量文献进行Meta分析,以评价TLTG治疗胃癌的安全性与可行性。
1 资料与方法
1.1 文献检索 本研究根据PRISMA(系统综述与荟萃分析的首选报告项目)、AMSTAR(评估系统综述的方法质量)指南[18]进行。从PubMed、MEDLINE、Embase、the Cochrane Library、Web of Science数据库中检索截至2020年11月发表的对比TLTG与LATG临床疗效的英文文献。检索词包括“gastric carcinoma”、“gastric cancer”、“laparoscopic”、“laparoscopy”、“total gastrectomy”、“entirely”、“totally”、“intracorporeal”、“endocorporeal”,语种限定为英文,同时对入选的参考文献进行扩大检索。
1.2 纳入与排除标准 纳入标准:(1)研究类型:对比TLTG与LATG治疗胃癌临床疗效的相关研究;(2)研究对象:已发表的比较TLTG与LATG治疗的胃癌患者;(3)干预措施:实验组行TLTG,对照组行LATG;(4)研究中至少包含以下一种研究内容:术中情况、术后结果及肿瘤学结果。排除标准:(1)研究纳入样本例数小于10;(2)未报道两种术式的临床疗效;(3)重复发表或缺乏原始资料的研究。
1.3 数据提取与文献质量评价 文献数据由2名研究人员使用预设标准独立提取并交叉检查,对有分歧而难以确定是否纳入的研究,需通过讨论由第3名研究者决定。提取资料主要包括:作者、出版年份、国家、研究年份、样本量、性别、年龄、淋巴结清扫数量、手术时间、吻合时间、术中出血量、首次排气时间、首次经口进食时间、术后住院时间、总体并发症、吻合口漏、吻合口狭窄、近端切缘距离。纳入的研究均采用纽卡斯尔-渥太华量表进行质量评价[19]。质量评分≥6表明文献质量较高,纳入Meta分析。
1.4 统计学处理 采用RevMan 5.3软件进行Meta分析。对资料进行合并及异质性检验,数据间无明显异质性(P>0.05或I2<50%)时,采用固定效应模型计算合并变量;若存在异质性(P<0.05或I2≥50%),则采用随机效应模型计算合并变量。二分类变量采用比值比(odds ratio,OR)合并统计量,连续变量应用加权均数差(weighted mean difference,WMD)合并统计量,各效应量均以95% 可信区间(confidence inter-val,CI)表示。文献中以中位数及四分位数间距表示的变量转换为均数±标准差[20]。P<0.05为差异有统计学意义。
2 结 果
2.1 纳入文献情况及质量评价 共纳入10项非随机对照研究[21-30],累计样本量1 818例,其中TLTG组1 001例,LATG组817例。文献筛选步骤见图1。纳入文献基本特征及质量评分见表1。研究指标的Meta分析结果见表2。
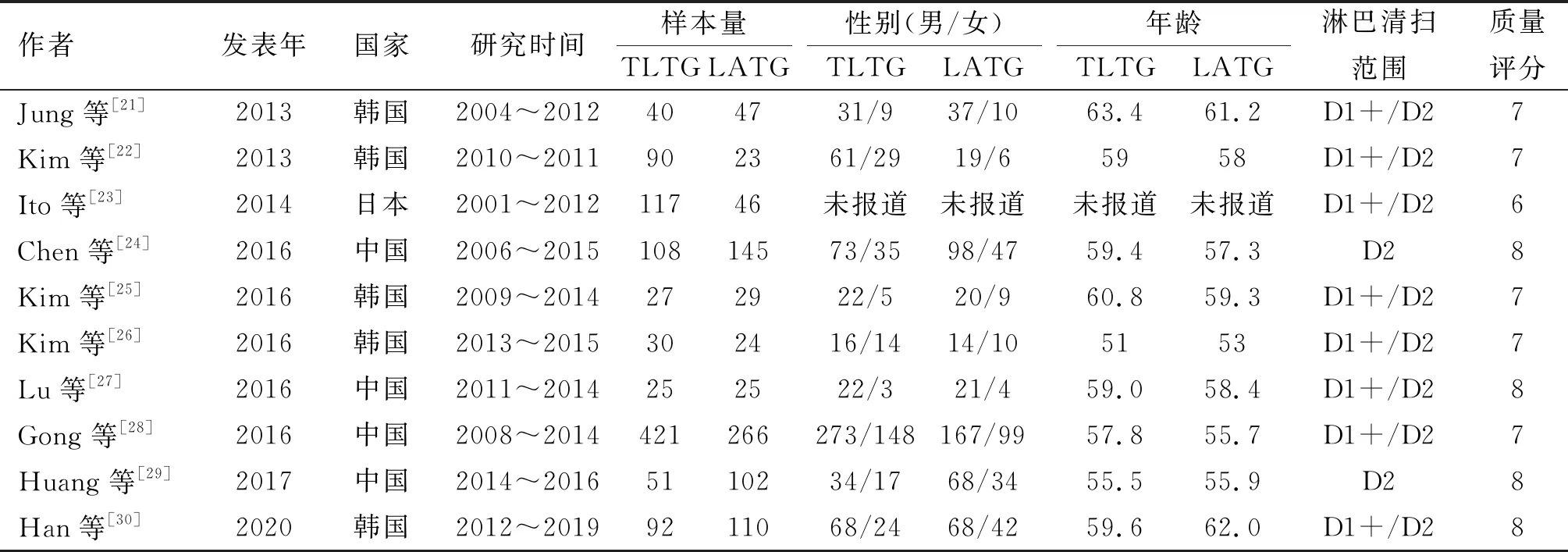
表1 纳入文献的基本特征及质量评分
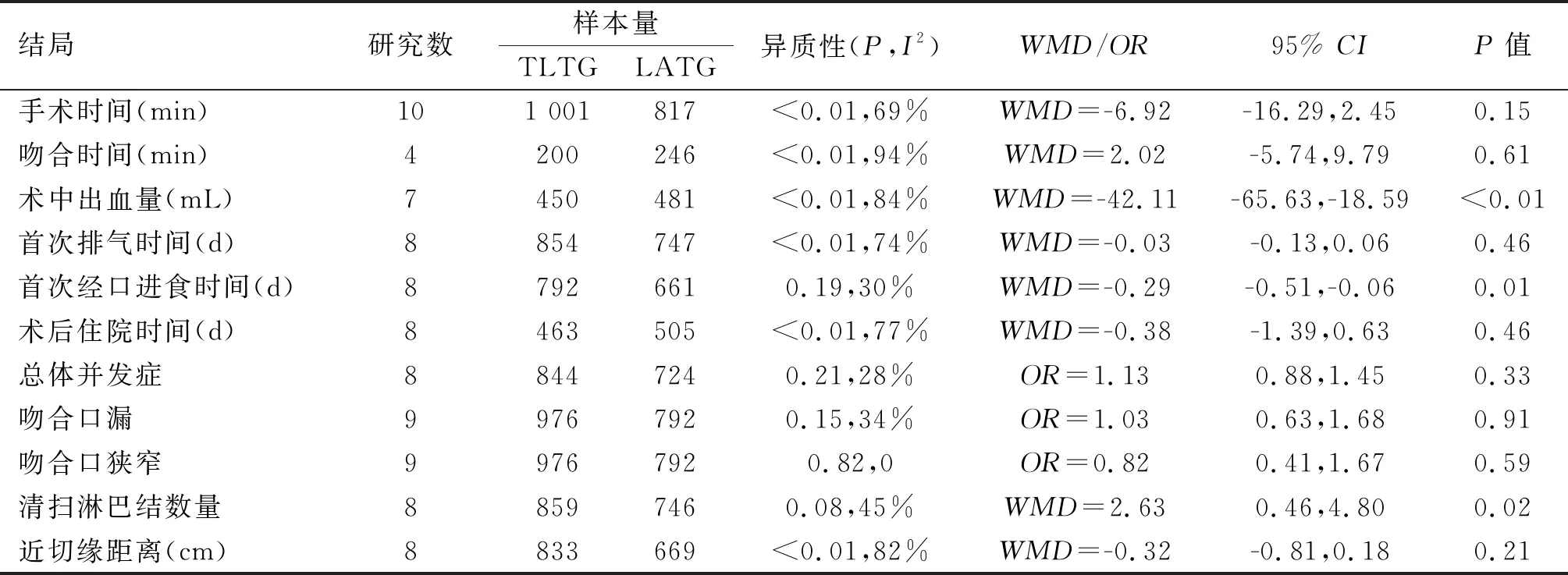
表2 Meta分析结果
2.2 手术情况
2.2.1 手术时间 10项研究均比较了手术时间,Meta分析结果显示两组手术时间差异无统计学意义(WMD=-6.92,95%CI:-16.29~2.45,P=0.15)。见图2A。
2.2.2 消化道重建时间 4项研究比较了消化道重建时间,Meta分析结果显示两组消化道重建时间差异无统计学意义(WMD=2.02,95%CI-5.74~9.79,P=0.61)。见图2B。
2.2.3 术中出血量 7项研究比较了术中出血量,Meta分析结果显示TLTG组估计失血量低于LATG组(WMD=-42.11,95%CI:-65.63~-18.59,P<0.01)。见图2C。
2.3 术后恢复情况
2.3.1 术后首次排气时间 8项研究比较了术后首次排气时间,Meta分析结果显示TLTG组与LATG组术后首次排气时间差异无统计学意义(WMD=-0.03,95%CI:-0.13~0.06,P=0.46)。见图3A。
2.3.2 首次经口进食时间 8项研究比较了术后首次进食时间,Meta分析结果显示TLTG组首次经口进食时间短于LATG组,差异有统计学意义(WMD=-0.29,95%CI:-0.51~-0.06,P=0.01)。见图3B。
2.3.3 术后住院时间 8项研究比较了术后住院时间,Meta分析结果显示两组住院时间差异无统计学意义(WMD=-0.38,95%CI:-1.39~0.63,P=0.46)。见图3C。
2.3.4 术后并发症发生率 8项研究比较了术后并发症发生率,Meta分析结果显示两组并发症发生率差异无统计学意义(OR=1.13,95%CI:0.88~1.45,P=0.33)。见图3D。TLTG组与LATG组吻合口漏、吻合口狭窄发生率差异无统计学意义。见图3E、图3F。
2.4 肿瘤学结果
2.4.1 淋巴结清扫数量 8项研究比较了术后淋巴结清扫数量,Meta分析结果显示TLTG组清扫淋巴结数量多于LATG组,且差异有统计学意义(WMD=2.63,95%CI:0.46~4.80,P=0.02)。见图4A。
2.4.2 近切缘距离 8项研究比较了近切缘距离,Meta分析结果显示TLTG组与LATG组近切缘距离差异无统计学意义(WMD=-0.32,95%CI:-0.81~0.18,P=0.21)。见图4B。
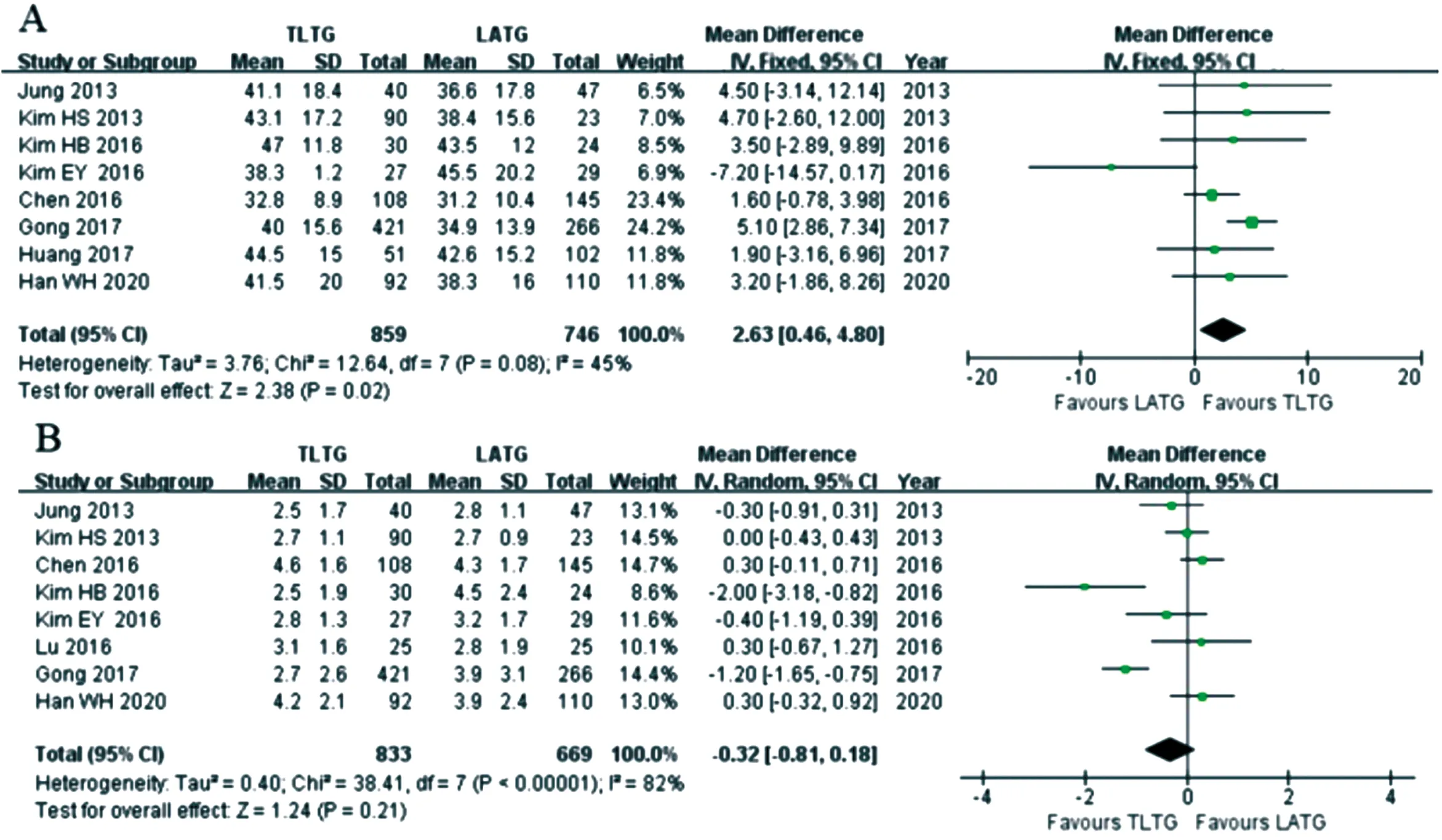
图4 TLTG组与LATG组淋巴结清扫数量与近切缘距离的Meta分析结果
3 讨 论
随着腹腔镜技术的发展及微创理念的普及,LATG在临床应用逐渐增加[31]。LATG术中消化道重建通过中上腹5~7 cm的小切口进行[32-34]。相较LATG,TLTG切口更小[22,35],但操作技术难度较大,且相关循证医学证据较少。本研究旨在评价TLTG治疗胃癌的安全性与可行性。
术后并发症是评价手术安全性与技术可行性的关键指标。本研究结果表明,TLTG组与LATG组术后并发症发生率差异无统计学意义。TLTG与LATG的区别主要在于淋巴结清扫后的消化道重建,因此,我们进一步比较了吻合口漏与吻合口狭窄的发生情况。本研究纳入的文献中,TLTG组吻合口狭窄发生率为0~10.8%。Kim等[36]报道进行食管-胃侧侧吻合时使用45 mm的线性吻合器可产生直径>30 mm的吻合口,从而有效降低术后吻合口狭窄的发生率。Ito等[23]的研究结果显示,TLTG与LATG术后吻合口狭窄发生率差异无统计学意义。Kim等[25]的研究结果显示,TLTG术中行体内食管-胃吻合的方式各异[37-40]。因腔镜下食管-胃吻合的操作难度较大,有研究报道[29],TLTG会延长总体手术时间,但本Meta分析结果显示TLTG组手术时间与LATG组相比差异无统计学意义,这可能与不同研究中术者的手术经验有关。进一步对吻合时间的分析结果显示,两组吻合时间差异无统计学意义,但这一指标在纳入的各研究间具有异质性。本Meta分析纳入的文献中,TLTG组吻合所需时间为18.6~47.5 min。Lu等[27]认为,与LATG在体外行食管胃吻合相比,TLTG体内吻合可缩短约6 min。然而Chen等[24]发现,TLTG组手术时间较LATG组长15 min。手术时间会受学习曲线的影响,既往研究表明,即使有足够腹腔镜辅助远端胃切除术经验的外科医生,也需要20~40例的手术积累来克服全腹腔镜远端胃切除术的初始学习曲线[41-42]。临床实践中,外科医生往往先尝试从LATG或全腹腔镜远端胃切除术开始,逐步跨越到难度更大的TLTG。本Meta分析中,纳入研究并未说明外科医生的学习阶段与手术经验。因此,我们未能根据学习阶段、手术经验进一步分析。
本研究结果表明,TLTG组术中出血量低于LATG组,这可能与TLTG无需额外的腹部辅助切口相关,并且全腔镜手术中肌肉、肠系膜中的血管可更容易识别,吻合过程中被损伤的概率较小[29]。此外,在体外行食管-胃吻合的过程中,需将食管残端由腹腔中取出。Chen等[24]报道,吻合时的牵拉会加大食管残端的张力,甚至导致脾包膜撕裂出血。但这一指标各研究间存在较高异质性,仍待更多研究进一步证实。
由于目前尚缺乏报道远期生存结果的研究,本Meta分析中,清扫淋巴结数量、近端切缘距肿瘤的距离为评价肿瘤学结果的主要指标。Chen等[24]、Kim等[22]及Han等[30]的研究结果均显示TLTG组清扫淋巴结数量多于LATG组。本Meta分析结果也显示,TLTG组清扫淋巴结数量占有优势。两组近切缘距离相似,但纳入的文献具有较高的异质性。Gong等[28]报道,TLTG组近切缘距离短于LATG组,因线性吻合器通常放置在切除线的两侧,可能影响切缘距离。Kim等[26]同样发现,TLTG的近切缘距离短于传统的LATG。而Chen等[24]、Lu等[27]的研究均显示两组差异无统计学意义。虽然本Meta分析结果证实,TLTG能达到充分的切缘距离,但基于当前证据,TLTG术中应警惕切缘不足。
本研究存在一定的局限性:(1)所有纳入的研究均为单中心回顾性研究,存在一定偏倚。(2)部分结果存在较高的异质性,因此得到的结果可能存在一定偏倚。(3)由于报道远期生存、生活质量的研究极少,因此无法对上述指标进行分析。
综上所述,相较LATG,TLTG治疗胃癌安全可行,且具有出血量少、术后康复快的优势。上述结论尚需更多高质量的研究进一步证实。
