腹腔镜下应用防粘连补片治疗经腹会阴直肠癌根治术后盆底会阴疝1例报告
2021-05-12大连医科大学附属第一医院普通外科疝与腹壁外科诊治中心
大连医科大学附属第一医院普通外科,疝与腹壁外科诊治中心
郑永健,安伟德,向 甫,陈 更,张伟国
老年男性患者,以“低位直肠癌根治术加乙状结肠造瘘术后6年,骶尾部可复性包块9月余”为主诉入院,站立时会阴部肿块突出,且伴有坠胀感,平卧可消失,无腹痛、便秘及排尿困难等。查体:会阴部切口瘢痕愈合,站立时可见会阴部一肿块,大小约7 cm×9 cm,呈半球状,质软,无压痛,活动度可,边界清;平卧后肿块可还纳,皮下可触及直径约8 cm缺损区域,腹部CT示盆底可见腹腔内容物及肠管影外凸(图1)。诊断:(1)盆底会阴疝;(2)Miles术后。气管插管全麻下,患者取仰卧位,脐上切口开放建立气腹,穿刺10 mm Trocar,置入30度腹腔镜探查,可见约8 cm×5 cm大的盆底会阴疝环(图2),疝内容物为小肠,遂决定行腹腔镜下盆底会阴疝补片修补术。分别于两侧脐水平腹直肌外缘及右下腹部穿刺Trocar,助手台下辅助向内还纳疝囊,将疝内容物回纳后置入15 cm×10 cm防粘连补片,防粘连面朝向肠管(图3),使用慢吸收钉修补固定器将补片中央部分与疝囊固定,钉合时注意避开输尿管及血管,充分展开补片,上缘达膀胱中部,下缘覆盖骶前4 cm,两侧达侧盆壁,用V-lock倒刺线将补片与膀胱表面腹膜、侧腹膜连续缝合,并使用医用胶进一步粘合固定,外周使用钉枪将补片与骶前固定(图4),固定牢靠后台下助手松手,见补片无明显张力,无移位,疝囊表面皮肤呈回缩状态,肠管无法经补片或周边疝出。探查腹腔无明显渗出,术毕骶尾部加压包扎,患者安返病房。手术时间98 min,术中出血量10 mL,围手术期预防性应用抗生素,未使用止痛药,嘱患者术后卧床3 d以防止补片受力移位,第4天下床活动,未发现肿块经会阴部突出,无会阴坠胀感,排尿情况良好,术后7 d出院,随访20个月无复发。
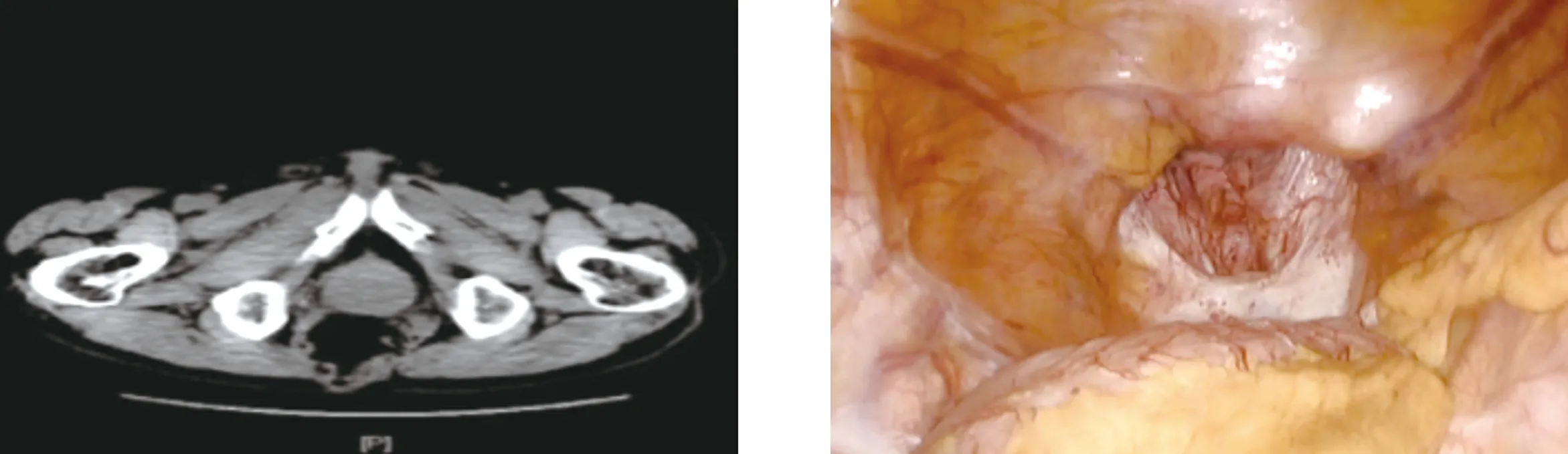
图1 腹部CT表现 图2 探查可见盆底疝环
讨 论 盆底疝是指疝囊在骨盆盆缘以下的腹内、外疝[1],根据盆底疝的发生部位可分为闭孔疝、会阴疝及坐骨疝,其发病率依次递减。对于肛周、直肠下段肿瘤,通常经腹会阴行直肠癌根治术(Miles术),在提高根治率的同时相关并发症(如盆底会阴疝)也在不断增加,根据一项流行病学调查研究显示,肛周肿瘤术后盆底会阴疝发生率可达0.6%~7%[2]。
目前认为,经腹会阴直肠癌根治术后盆底会阴疝形成的原因包括[3]:盆底肌薄弱、盆底腹膜过度松弛、阴道后壁上部筋膜结构的缺陷损伤及腹腔内长期高压力[4]。根据疝出部位又可将盆底疝细分为闭孔疝、会阴疝、坐骨疝,其中盆底会阴疝有原发性、继发性两种。原发性会阴疝临床少见;继发性通常继发于盆腔脏器或直肠,由于肿瘤因素行广泛切除,导致盆底组织薄弱而继发性产生。一般而言,无内容物的盆底会阴疝存在暂时性无内容物进入的可能,但如果不能有效、及时解决病因,最后可演变为有内容物的盆底会阴疝[1]。常见的疝内容物为小肠、乙状结肠等,少数情况下可为大网膜或部分子宫壁,可压迫直肠,部分甚至可出现肠梗阻症状[5],同时盆底会阴疝也是经腹会阴直肠癌根治术的术后并发症之一,按疝与会阴横肌的位置关系可分为前会阴疝、后会阴疝与中间会阴疝,本例则为盆底后会阴疝。对于经腹会阴直肠癌根治术后出现盆底会阴疝的病因分析,可归纳为以下几点:首先,根治性切除低位直肠癌、肛管癌时,术中清扫盆底范围较大,会大面积切除肿瘤组织、盆底的肌肉筋膜及脂肪组织,由于切除面积过大可导致组织缺损、肌肉组织处于松弛状态,疝囊透过薄弱区域进入骶前间隙形成疝。其次,患者身体状况、年龄及感染因素,老年患者由于自身肌肉萎缩、肌肉张力降低、腹膜薄弱,或出现术后盆腔局部出血、感染症状,导致腹膜缺损破裂而内容物疝出[6]。此外,直肠癌根治术盆底缝合的腹膜层数过少或缝合原因,如果患者出现可引起腹内压增高的症状或腹胀,导致腹膜缝合处撕裂,肠内容物可通过撕裂口。同时应注意,近年腹腔镜直肠癌手术不断增多,而腹腔镜下一般不缝合盆底腹膜,可能导致经腹会阴直肠癌根治术后盆底会阴疝增多。最后,腹腔镜入路腹部手术相较常规开放入路腹部手术,腹腔术后粘连更少[7],因此腹盆腔脏器也更容易滑入会阴区,从而增加盆底会阴疝形成的几率。
据报道,世界结直肠癌的死亡比例正在逐渐增加,且90%的患者年龄在50岁以上[8],选择手术治疗相对保守治疗能有效解决一系列症状,提高疾病根治率。但同时应注意经腹会阴直肠癌根治术后并发症,而盆底会阴疝即是其一,对于部分直肠癌根治术后合并盆底会阴疝导致的肠梗阻患者,早期诊断比较困难,除非有明确的体征与症状,否则很难诊断会阴疝,即使出现部分伴随症状也常被误诊为肠麻痹、电解质紊乱或早期炎症性肠梗阻[9],因此即使未发现或触及肿块,针对会阴区疼痛患者也应引起高度重视,尤其Miles术后患者。查阅文献发现,对于盆底疝的影像学诊断,检查方式各有所长。利娜等[10]通过病例分析认为,排粪造影检查能为盆底疝的诊断提供有效依据,杨静等[11]认为,经直肠超声对明确诊断具有一定补充作用,然而部分学者则认为[12],排粪造影检查对诊断肛直肠疾病过于敏感,应谨慎使用。笔者认为,选择适宜的检查方式配合精细查体,对于疾病的诊治具有积极意义。
对于盆底会阴疝的治疗,疝修补术是最常见的外科操作之一,临床上可选择经腹部、经会阴、经腹会阴及经骶部等多种方式[13],随着科学技术的不断发展、进步及术者手术经验的增加,盆底疝修补术取得长足进步,患者术后恢复也得到较大提升,但对于术式的选择指征与治疗方案却无明确标准或共识,临床上多根据患者病情、科室传统及医生对相关类型疝的熟悉程度共同决定术式[14-15]。使用补片行无张力修补的文献报道也较少,临床上较常用的补片材料主要以聚丙烯等不可吸收材料为主。使用合成材料修复盆底器官组织能提高手术成功率,适应机体生理所需要的机械强度,从而对缺损处起到有效的保护,但同时应注意相应并发症(部分并发症是合成材料特有的)的发生[16],如部分患者容易出现会阴区疼痛或异物不适感,严重时可出现补片损伤盆腔重要脏器,导致严重并发症(如肠粘连、肠梗阻等),影响术后康复。我们选择Proceed多复层部分可吸收补片(15 cm×10 cm),大网孔设计模式更利于纤维组织的长入,同时还具有防粘连特性,通过重塑及植入支撑物重建组织缺损区域[17-18]。这些特性可为腹腔镜下无张力疝修补创造条件,而且一般腹腔镜手术后腹腔粘连不严重,操作简化;术中于补片中央部分钉合数枪,以达到固定目的,为避免损伤膀胱、前列腺,术者采用慢吸收线连续缝合膀胱表面腹膜、侧腹膜及补片,充分展开补片提供足够支撑,避免补片受压后移位。因会阴部术后留有残腔,有形成积液的可能,可放置加压包扎装置持续加压包扎,本例因盆腔粘连较轻,手术创面小,术中渗出较少,术后未出现会阴积液。但同时也应注意到,因经腹会阴直肠癌根治术后盆底会阴疝发生率较低,国内文献也极少有相关内容的报道,术者较少采用此术式,经验较少,很多方面需要改进,本例为避免增加对疝环周围组织血管的损伤,补片周边部分组织未完全钉枪固定,而改为慢吸收缝线、医用胶联合缝合固定,可能导致盆底疝的复发,因此还需较长时间随访观察。此外,有学者采用杂交式腔镜下双重固定术式治疗盆底会阴疝也取得良好效果[19],这也为后续病例治疗方案的选择提供了基础。
随着材料科学与组织工程学的不断发展,疝修补材料不断更新换代,相较传统的聚丙烯材料,具有良好抗牵拉强度、抗感染能力及防脏器粘连的新型生物补片正在不断研发,生物补片材料未来的发展方向也将更注重微创、轻质、可吸收、操作简单且并发症较少等[20-22]。1878年Theodor Billroth就曾预言过“如果我们能制造出像筋膜、肌腱一样致密、坚韧的组织,我们将发现治愈疝的秘诀”[23],新型生物补片的问世及临床经验的积累,有助于盆底疝治疗方案的不断优化,希望为经腹会阴直肠癌根治术后盆底腹膜疝的治疗开拓更有效的治疗手段。
