急性心肌梗死突发晕厥确诊急性肺栓塞1例△
2021-05-09郭海森蔡志雄
王 莹,郭海森,蔡志雄
(汕头市中心医院心血管内科,广东汕头 515031)
1 病例资料
患者,男,54岁,因“反复胸闷、气促1个月,突发加重1周”于2015年5月23日入院。既往有原发性高血压(高血压)、痛风病史。否认糖尿病病史。否认外伤、骨折、手术、长期卧床和长时间乘坐交通工具等病史。患者入院1个月前开始出现胸闷、气促,活动后加剧,发作时伴有头晕。1周前患者在静坐时突然出现胸闷、胸痛,位于胸骨后,呈压榨样疼痛,向双上肢放射,伴出汗、气促,伴头晕,持续约15 min后缓解。查体:血压130/80 mmHg(1 mmHg=0.133 kPa),呼吸频率20次/min,血氧饱和度98%(无吸氧),体质量70 kg。双肺呼吸音清,呼吸音对称,未闻及干啰音或湿啰音。心率84次/min,心律齐,各瓣膜听诊区未闻及杂音。双下肢无水肿,双下肢无静脉曲张。入院时心电图:Ⅲ、aVF、V7~V9导联可见病理性Q波和T波倒置。肌钙蛋白I:3.304 μg/mL(正常值范围:0~0.04 μg/mL),D-二聚体:270 μg/L,B型钠尿肽:268.4 pg/L。入院诊断:(1)冠状动脉粥样硬化性心脏病(冠心病)、急性下后壁心肌梗死,Killip分级Ⅰ级;(2)高血压(1级,极高危组);(3)痛风。超声心动图:射血分数53%,右心房和右心室增大,室间隔增厚,左心室后壁和下壁室壁运动减退,左右心室均未见附壁血栓。2015年5月25日行冠状动脉造影显示右冠状动脉(right coronary artery,RCA)完全闭塞(见图1A、B),行2.5 mm×15 mm预扩球囊扩张RCA后将药物洗脱支架3.0 mm×23.0 mm在RCA中段释放,将药物洗脱支架3.5 mm×38.0 mm在RCA近中段释放,支架重叠3 mm,后扩张球囊4.0 mm×12.0 mm送至支架内后扩,造影显示支架释放完全,RCA远端轻度狭窄,左心室后支近端重度狭窄,后降支中度狭窄,远端血流心肌梗死溶栓试验(thrombolysis in myocardial infarction,TIMI)3级,球囊2.5 mm×15 mm扩张左心室后支,造影显示左心室后支残余狭窄85%,远端血流TIMI 3级(见图1C、D)(右桡动脉入路)。患者服用药物:拜阿司匹林100 mg/d;氯吡格雷75 mg/d;阿托伐他汀20 mg/d;培哚普利1 mg/d;酒石酸美托洛尔6.25 mg,2次/d。
在经皮冠状动脉介入治疗后第1天,患者无胸闷、胸痛、气促,生命体征稳定。术后第2天,患者下床时出现一过性不省人事,后自行转醒,发作前无胸痛、心慌,心电监护回放时未发现心律失常,查体:血压100/70 mmHg,呼吸频率24次/min,血氧饱和度90%(鼻导管吸氧,吸氧浓度:37%)。双侧肺部听诊可以闻及少许湿啰音。心率115次/min,心律齐,各瓣膜听诊区未闻及杂音。四肢肌力和肌张力无异常。复查心电图:Ⅰ导联S波较入院时加深,其他导联ST-T无动态变化。当时诊断考虑为晕厥查因:肺动脉栓塞?急性冠状动脉综合征?支架内血栓形成?恶性心律失常?。立即检查肌钙蛋白I:1.515 μg/mL,D-二聚体:19 162 μg/L,高度怀疑急性肺栓塞,立即检查肺动脉计算机断层血管造影(computed tomography angiography,CTA):双侧肺动脉血栓形成,确诊急性肺栓塞(pulmonary embolism,PE)(见图2)。超声心动图:下肢深静脉未发现血栓。简化版肺栓塞严重指数评分:1分,30 d低病死率(10%,95%CI:8.5%~13.2%);出血风险因子评分模型(HAS-BLED)出血危险评分:2分,急性肺栓塞早期死亡风险分层为中-低危风险,未行急诊溶栓治疗,给予抗凝治疗——那曲肝素(60 IU/kg)和华法林(3 mg/d)重叠的抗凝治疗5 d,随后停用那曲肝素,继续服用华法林,凝血酶原时间-国际标准化比值(PT-INR)控制在2.18~2.32,同时服用阿司匹林100 mg/d和氯吡格雷75 mg/d。经过上述治疗,患者症状缓解,病情好转,于2015年6月6日出院。出院后门诊规律复诊,规范服药治疗,病情稳定,无出血事件。2015年9月17日复查肺动脉CTA检查:原双侧肺动脉血栓明显消失。2016年5月28日复查超声心动图:射血分数78%,右心房和右心室无增大,无肺动脉高压。
2 讨论
急性心肌梗死合并PE是临床上诊断和治疗难度较大的危重病,急性心肌梗死在接受经皮冠状动脉介入治疗后出现突发晕厥,有多种病因,常见的病因有恶性心律失常、低血压、心脏骤停、心脏破裂等,而急性PE也成为其病因之一。
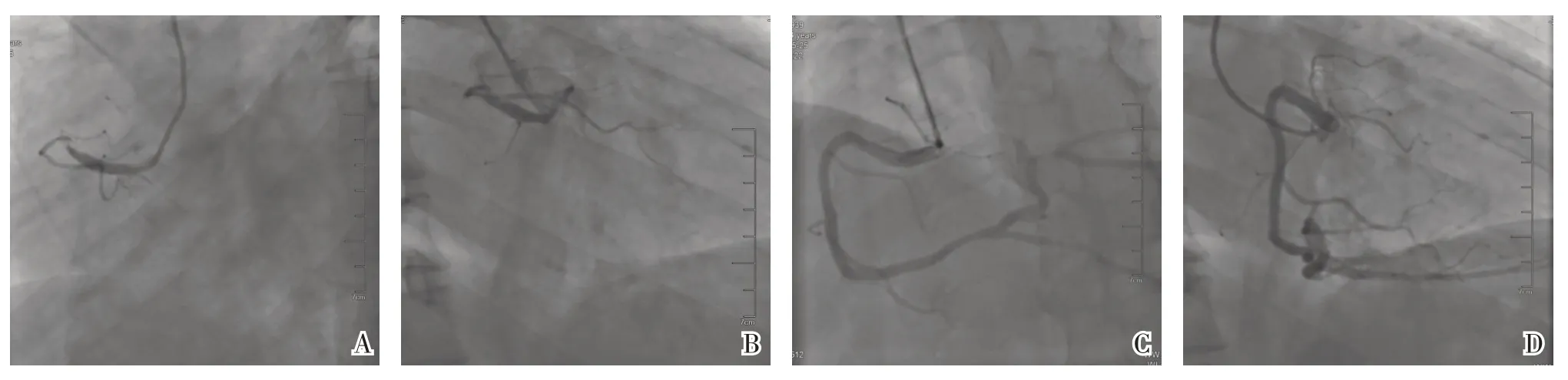
图1 患者冠状动脉造影图像

图2 患者肺动脉计算机断层血管造影图像
本例患者为中年男性,起病前无外伤、骨折、手术、长期卧床和长时间乘坐交通工具、糖尿病等病史,出现急性下后壁心肌梗死,冠状动脉造影提示右冠状动脉闭塞,接受右冠状动脉药物洗脱支架植入术,术后出现突发晕厥,经检查确诊急性PE,发生PE的原因考虑:(1)从患者术前的超声心动图检查结果可见右心房和右心室增大,结合患者病情考虑,右冠状动脉急性闭塞导致右心室心肌缺血,右心室室壁运动减弱,血流速度减慢,诱发血栓形成,导致出现PE,本例患者超声心动图在右心室未发现附壁血栓,但不能排除存在微血栓可能;(2)急性心肌梗死发病后,患者短时间的卧床休息,下肢血流减慢,出现下肢深静脉血栓形成,导致PE的形成;(3)患者超声心动图提示左心室后壁和下壁室壁运动减退,由于出现心室运动减弱,左心功能不全,血流速度减慢,血液高凝状态,使静脉血栓形成,导致PE的发生。“2019欧洲心脏病学会(ESC)/欧洲呼吸学会(ERS)急性肺栓塞的诊断和管理指南”指出,PE和静脉血栓栓塞(venous thromboembolism,VTE)被视为心血管疾病的一部分,与动脉疾病(尤其动脉粥样硬化)存在着相似的危险因素,包括吸烟、肥胖、高胆固醇血症、高血压、糖尿病等。PE和VTE与冠状动脉疾病存在间接的联系,心肌梗死和心力衰竭增加发生PE的风险,相反,发生VTE的患者随后发生心肌梗死、脑卒中、外周动脉栓塞的风险也会增加[1]。
本例患者由于接受了药物洗脱支架植入术,因此术后接受双联抗血小板药物(阿司匹林和氯吡格雷)和维生素K拮抗剂口服抗凝药物(华法林)治疗,从出院半年和1年后的随访情况,肺动脉CTA提示原双侧肺动脉血栓明显消失,超声心动图显示右心房和右心室无增大,无肺动脉高压。患者在随访过程中无出血事件出现。目前对于急性心肌梗死合并PE的抗栓治疗方案并无明确定论,临床上需权衡出血和血栓形成的风险,个体化治疗,并需要进一步深入研究和临床长期观察[2]。
综上所述,本例患者在急性下后壁心肌梗死后出现急性PE,提示急性冠状动脉事件可能导致急性PE的发生,两者有密切的联系,在临床诊疗过程中需警惕这一类患者。
