STEMI患者PCI治疗前外周血miR-1、miR-21表达水平与细胞因子、氧化应激及治疗后冠状动脉再狭窄的关系△
2021-05-09曹位平王盛尧罗永全童素霞韩莉莎
曹位平,王盛尧,罗永全,童素霞,韩莉莎
(1.四川省乐山市人民医院心内科,四川乐山 614000;2.资阳市第一人民医院心血管内科,四川资阳 641300)
经皮冠状动脉介入(percutaneous coronary inter⁃vention,PCI)治疗是急诊治疗ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STE⁃MI)患者的常用方式,能够有效再通冠状动脉、恢复心肌血流灌注,但治疗后再狭窄的发生会影响PCI治疗的远期疗效[1]。PCI治疗后再狭窄的发生机制复杂,涉及多种生物学通路功能的异常,其中支架植入对局部血管内皮结构的损伤、再内皮化过程的障碍被认为与PCI治疗后再狭窄的发生密切相关[2]。心肌发生缺血缺氧后,局部炎症反应及氧化应激反应过度激活所引起的炎症细胞因子、氧自由基大量释放能够损害血管内皮,血管新生细胞因子分泌异常则不利于内皮细胞的增殖,两方面因素共同引起了再内皮化的障碍[3-4],但调控细胞因子及氧化应激的机制尚不明确。微小RNA(micro RNA,miR)中的miR-1和miR-21被证实在心血管系统中发挥重要的调节作用,对心肌细胞、内皮细胞的凋亡、增殖、迁移等行为均具有调节作用。国内王红[5]的研究证实miR-1和miR-21对PCI治疗后再狭窄具有预测价值,但以上两种miR是否影响PCI治疗后再内皮化的相关环节尚未明确。为此,本研究具体分析了PCI治疗前外周血miR-1、miR-21表达水平与冠状动脉再狭窄及细胞因子、氧化应激的相关性。
1 资料和方法
1.1 一般资料
选择2015年2月至2017年5月期间在乐山市人民医院进行急诊PCI治疗的STEMI患者110例为研究对象。入选标准:(1)符合STEMI的诊断标准及急诊PCI治疗的指征;(2)PCI治疗前均留取外周血标本;(3)PCI治疗后完整随访1年。根据随访1年内是否发生再狭窄分为发生再狭窄的A组和未发生再狭窄的B组;另取同期体检的60名健康者作为对照组。A组共34例,包括男21例、女13例,年龄42~65岁;B组共86例,包括男48例、女38例,年龄40~62岁;对照组共60名,包括男35名、女25名,年龄44~66岁。3组研究对象间年龄、性别构成比较,差异无统计学意义(P>0.05)。研究取得医院伦理委员会批准及受试者知情同意。
1.2 试剂与仪器
MiR提取试剂盒、miR cDNA第一链合成试剂盒、miR荧光定量聚合酶链反应(polymerase chain reaction,PCR)检测试剂盒均购自北京天根公司,酶联免疫吸附试剂盒购自上海西唐公司,硫代巴比妥酸试剂盒、黄嘌呤氧化酶试剂盒购自南京建成研究所,荧光定量PCR仪购自Bio-rad公司。
1.3 再狭窄的随访
PCI治疗患者进行为期1年的术后随访,分别于术后1、3、6、9、12个月门诊复查心电图、血常规、肝及肾功能、超声心动图等并在治疗后第9~12个月复查冠状动脉造影,造影结果若提示支架内或支架两端5 mm范围内的管腔狭窄超过50%,则判断为再狭窄。
1.4 微小RNA表达水平的测定
PCI治疗前采集患者的肘静脉血2 mL,按照miRNA提取试剂盒进行操作并分离外周血中的miR,按照miR cDNA第一链合成试剂盒进行操作并将外周血中的miR反转录为cDNA,放置在-20℃保存;最后按照miR荧光定量PCR检测试剂盒进行操作,设计miR-1、miR-21的引物并对反转录得到的cDNA进行PCR,根据反应曲线计算miR-1、miR-21的表达水平。
1.5 细胞因子及氧化应激指标的测定
PCI治疗前采集患者的肘静脉血3~4 mL,在装有分离胶和促进剂的管中离心分离血清,而后按照酶联免疫吸附试剂盒进行操作并测定血管生成素-2(angiopoietin,Ang-2)、血管内皮生长因子(vascular endothelial growth factor,VEGF)、白细胞介素(interleukin,IL)-1、IL-8、高迁移率族蛋白B1(high mobility group protein B1,HMGB1)、8-羟基脱氧鸟苷酸(8-hydroxydeoxyguanosine,8-OhdG)的浓度,按照硫代巴比妥酸试剂盒进行操作并测定丙二醛(malondialdehyde,MDA)浓度,按照黄嘌呤氧化酶试剂盒进行操作并测定谷胱甘肽过氧化物酶(glutathione peroxidase,GPX)、超氧化物歧化酶(superoxide dismutase,SOD)的浓度。
1.6 统计学分析
采用SPSS 21.0软件录入数据。miR、细胞因子、氧化应激指标均属于计量资料,以()表示,两组间比较采用t检验。再狭窄率为计数资料,采用[n(%)]表示,两组间比较采用卡方(χ2)检验。以P<0.05为差异有统计学意义。
2 结果
2.1 不同miR-1、miR-21表达水平患者再狭窄发生率的比较
以miR-1、miR-21表达水平的中位数为标准,将PCI治疗患者分为高miR-1、miR-21表达水平和低miR-1、miR-21表达水平。高miR-1表达水平PCI治疗患者的再狭窄发生率明显低于低miR-1表达水平PCI治疗患者[18.33%(11/60)vs.38.33%(23/60),χ2=5.910,P=0.015],而高miR-21表达水平PCI治疗患者的再狭窄发生率明显高于低miR-21表达水平PCI治疗患者[36.7%(22/60)vs.20%(12/60),χ2=4.104,P=0.043],差异有统计学意义。
2.2 3组研究对象外周血miR-1、miR-21表达水平的比较
与对照组比较,A组和B组患者的外周血miR-1表达水平均明显降低,miR-21表达水平均明显升高,差异有统计学意义(P<0.05);与B组比较,A组患者的外周血miR-1表达水平均明显降低,miR-21表达水平均明显升高,差异有统计学意义(P<0.05),详见表1。
表1 3组研究对象外周血miR-1、miR-21表达水平比较 []

表1 3组研究对象外周血miR-1、miR-21表达水平比较 []
注:与对照组比较,*P<0.05;与B组比较,1)*P<0.05
2.3 3组研究对象血清细胞因子浓度比较
与对照组比较,A组和B组患者的血清Ang-2、IL-1、IL-8、HMGB1浓度均明显升高,VEGF浓度明显降低,差异有统计学意义(P<0.05);与B组比较,A组患者的血清Ang-2、IL-1、IL-8、HMGB1浓度均明显升高,VEGF浓度明显降低,差异有统计学意义(P<0.05),详见表2。
表2 3组研究对象血清细胞因子浓度比较 []

表2 3组研究对象血清细胞因子浓度比较 []
注:与对照组比较,*P<0.05;与B组比较,1)*P<0.05
2.4 3组研究对象血清氧化应激浓度比较
与对照组比较,A组和B组患者的血清MDA、8-OhdG浓度均明显升高,GPX、SOD浓度明显降低,差异有统计学意义(P<0.05);与B组比较,A组患者的血清MDA、8-OhdG浓度均明显升高,GPX、SOD浓度明显降低,差异有统计学意义(P<0.05),详见表3。
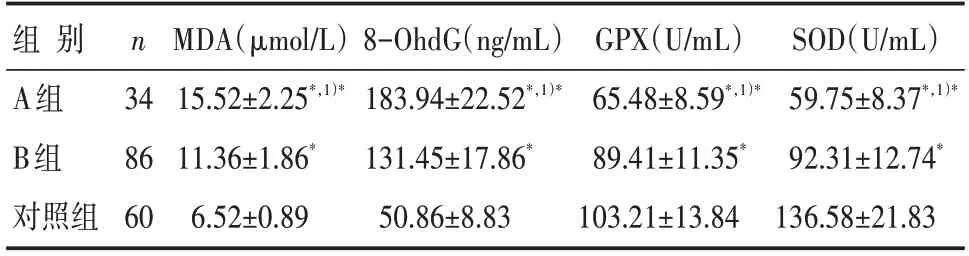
表3 3组研究对象血清氧化应激指标浓度的比较
3 讨论
STEMI是心血管系统的常见急症,以冠状动脉闭塞、心肌缺血缺氧坏死为特点,早期再通冠状动脉是治疗疾病的关键。急诊PCI能够有效再通血管,短期疗效确切,但术后远期冠脉再狭窄会影响远期疗效[6-7]。目前关于PCI治疗后冠状动脉再狭窄的研究认为,支架局部再内皮化障碍与再狭窄的发生密切相关,而影响再内皮化过程的病理环节包括血管新生、炎症反应、氧化应激等[8-9],但调控上述病理环节的机制仍未明确。MiRs是具有广泛生物学作用的小分子RNA,本身不具备编码蛋白质的功能,但却能影响多种基因的表达和蛋白的编码。MiR-1和miR-21是两种在心血管系统中发挥多种调节作用的miR,miR-1具有细胞保护作用、而miR-21具有细胞损伤作用[10-11]。国内王红[5]的研究证实miR-1的低表达和miR-21的高表达对PCI治疗后再狭窄具有预测价值,本研究对PCI治疗后冠状动脉再狭窄及PCI治疗前miR-1、miR-21表达水平的分析结果与王红的研究一致,高miR-1表达水平及低miR-21表达水平PCI治疗患者的再狭窄发生率较高且发生再狭窄的A组患者外周血miR-1表达水平明显降低、miR-21表达水平明显升高。由此提示miR-1表达水平的减少、miR-21表达水平的增多与PCI治疗后远期冠状动脉再狭窄的发生有关。
MiR-1和miR-21并不直接影响心血管系统,而是通过影响靶基因的表达来发挥相应的生物学功能。在心血管系统中,miR-1及miR-21能够调节多种血管新生细胞因子、炎症细胞因子的分泌以及氧自由基的生成。STEMI患者接受PCI治疗后,支架对冠状动脉局部的血管内皮具有损伤作用,需要通过内皮细胞在局部的迁移、增殖来完成再内皮化;而当内皮细胞受到损伤时,支架局部的再内皮化无法顺利完成,损伤的血管内皮持续暴露并不断刺激血小板活化聚集,最终形成血栓并导致再狭窄[12-13]。Ang-2和VEGF是两种调节内皮细胞增殖的细胞因子,前者能够诱导内皮细胞发生凋亡、后者则能促进内皮细胞增殖[14-16],本研究对两种细胞因子的分析发现:发生再狭窄的A组患者血清Ang-2浓度明显高于未发生再狭窄的B组、VEGF浓度则明显低于未发生再狭窄的B组。结合分析细胞因子与miR-1、miR-21的相关性可知:再狭窄患者的Ang-2与miR-1呈负相关、与miR-21呈正相关,VEGF与miR-1呈正相关、与miR-21呈负相关。由此表明PCI治疗前miR-1表达的减少、miR-21表达的增多能够增加内皮损伤细胞因子Ang-2的分泌、减少内皮保护细胞因子VEGF的分泌,进而影响PCI治疗后的再内皮化过程并参与冠状动脉再狭窄的发生。
STEMI的局部心肌组织在经历缺血缺氧及PCI治疗后的再灌注后,炎症细胞因子及氧自由基均大量生成并通过炎症反应、氧化应激反应来引起血管内皮发生损害,炎症及氧化应激的程度越重、内皮损害程度越重,进一步也会加重再内皮化障碍的程度。IL-1、IL-8、HMGB1是在炎症反应过程中起到重要作用的炎症细胞因子,能够在心肌梗死局部组织及冠状动脉支架植入部位招募炎症细胞,介导炎症反应对心肌细胞、内皮细胞的损害[17-18]。MDA、8-OhdG是氧化应激过程中氧自由基与心肌细胞、内皮细胞中脂质、鸟嘌呤发生氧化反应的产物,GPX和SOD则是氧化应激过程中发挥抗氧化作用的代谢酶,并且能够被持续生成的氧自由基大量消耗,氧化产物的增多及抗氧化酶的减少能够反映氧化应激损伤的加重[19-20]。本研究对炎症细胞因子及氧化应激指标的分析发现:发生再狭窄的A组患者血清IL-1、IL-8、HMGB1、MDA、8-OhdG浓度明显高于未发生再狭窄的B组,GPX、SOD浓度则明显低于未发生再狭窄的B组。结合分析细胞因子与炎症细胞因子及氧化应激指标的相关性可知:再狭窄患者的IL-1、IL-8、HMGB1、MDA、8-OhdG与miR-1呈负相关、与miR-21呈正相关,GPX、SOD与miR-1呈正相关、与miR-21呈负相关。由此表明,PCI治疗前miR-1的表达减少、miR-21的表达增多能够使炎症反应及氧化应激反应加剧,加重内皮损伤来影响再内皮化过程,进而参与冠状动脉再狭窄的发生。
综上所述,PCI治疗前外周血miR-1的表达减少、miR-21的表达增多与治疗后远期冠状动脉再狭窄的发生有关,同时miR-1及miR-21的改变与再内皮化相关的细胞因子分泌、氧化应激异常有关。
