保留内固定物行清创置管引流在腰椎后路内固定术后早期感染的疗效
2021-05-08蔡昱李祖涛赵清斌孙俊刚石守印
蔡昱,李祖涛,赵清斌,孙俊刚,石守印
(新疆维吾尔自治区人民医院,新疆 乌鲁木齐 830001)
0 引言
腰椎经后路融合内固定作为很多腰椎疾病的传统治疗方式,目前开展广泛,但临床报道腰椎融术后切口感染时有发生[1],国外有学者报道其初次融合及翻修术后的切口感染发生率分别为1.9%和4.5%[2]。腰椎内固定术后感染是脊柱外科手术患者的严重并发症,Pullte[3]等陋通过对3174例脊柱手术的患者的回顾性分析得出:“腰椎内固定术后感染可使整体医疗费用增加超过4倍,且会明显住院周期,对患者、家庭、乃至整个社会造成巨大的经济负担和社会负担”。本院2012年1月以来共收治本院及外院腰椎后路术后感染患者52例,经保留内固定联合应用敏感抗生素结合清创、置管或负压引流术,临床治疗效可靠,现报道如下:
1 资料与方法
1.1 一般资料
回顾性分析2012年1月至2018年1月新疆维吾尔自治区人民医院骨科中心收治腰椎内固定术后早期感染的患者共52例,其中:男性28例,女性24例,年龄34-82岁,平均(52.4±14.1)岁;患者确诊时间:术后第3-30d,平均(9.4±13)d;住院时间 31-103d,平均(61.4±24.5)d,所有患者确诊后均根据药敏结果针对性应用敏感抗生素抗炎治疗,并对伤口行清创,置管冲洗引流术,术后根据文献报道拔管指征[4]予以拔出引流管,对于持续无法达到拔管指征者需行二次手术清创,直至达到拔管指征后拔出引流管;部分患者感染严重、波及椎体形成椎体骨髓炎,无法保留内固定时行内固定物取出,所有患者均伤口愈合。最终保留内固定43例,取出9例。(具体资料详见表1)。

表1 本组患者的一般资料
1.2 临床表现及实验室检查
本研究中52例患者早期感染确诊时的全身临床表现主要以:体温升高、术区红肿热痛、伤口渗液为主;专科查体表现为:腰椎手术切口区红肿热痛、腰椎前屈、后伸活动受限、伤口附近压痛、叩击痛、渗液等常见症状。另有21例合并单侧或双侧下肢放射性疼痛以及肌力下降、感觉障碍等神经功能部分受损表现。
52例患者中,34例出现白细胞计数(white blood cell count,WBC)增 高,平 均 (12.31±2.05)×l0g/L;43例 出 现血红细胞沉降率(erythrocyte sedimentation tate,ESR)增高(24~93mm/h,平均 56.1±18.73mm/h);46例出现 C 反应蛋白(C-reactive protein,CRP)增高(33.1~197.2mg/L,平均60.2.8±39.9mg/L);31例患者降钙素原(procalcitonin,PCT)增高(0.23~3.34pg/L,平均 0.65±0.35pg/L)。入组患者中 47行MR平扫及增强(另外5例因早年心脏起搏器置入,无法行MR检查),结果提示:32例提示深部可见脓肿形成;另外有12例患者磁共振显示椎旁软组织高信号影,遂给予增强扫描后确诊为软组织感染。本组患者在应用抗生素之前均先完善术区渗出物细菌培养+药敏试验,31例患者培养结果阳性,培养阳性率61%,培养结果:金黄色葡萄球菌11例(其中5例结果提示为病原菌为耐甲氧西林金黄色葡萄球菌(MRSA),其余6例病原菌为甲氧西林敏感的金黄色葡萄球菌(MSSA)),大肠埃希菌12例,阴沟肠杆菌3例,鲍曼不动杆菌2例,另有3例混合感染;其余患者未培养出细菌(未培养出细菌可能与标本的留取有关)。
1.3 治疗方法
本组患者中有5例感染病灶较表浅、未累及椎管及内固定物周围的早发感染者采用单纯抗生素治疗后症状好转,余47例患者经清创手术联合规范应用抗生素治疗后痊愈。抗生素使用遵循先静脉症状缓解后改口服的方式给药,根据文献指导,抗生素总计应用时间6-8周。发现患者出现可疑腰椎术后感染时,立即留取术区标本或血液标本送细菌学检查及药敏试验,同时先经验性静脉应用头孢曲松、头孢哌酮舒巴坦等头孢二、三代抗生素,头孢类过敏患者直接应用万古霉素;待细菌学检查结果回报后根据结果调整敏感抗菌素,且每周进行术区标本(分泌物或引流液)的细菌培养,根据结果及时调整用药;合并混杂菌感染者,至少针对每种细菌准备一种敏感抗生素,联合应用。待白细胞、CRP等主要炎症指标降低至基本正常后改为敏感抗生素口服应用,口服用药至少4周。若患者复查血常规、CRP未见异常,且伤口无红肿热痛的局部炎性表现,则嘱其停药。本组52例病例用药时均邀请我院临床药学部专家会诊,指导抗生素用药及调整应用方案,满意效果。
本组43例患者经单纯抗生素治疗7d后症状无明显缓解,甚至病情加重,出现伤口渗出明显增加、全身症状加重,遂行全麻下清创,彻底清除坏死组织及炎性物质后行对口持续灌洗引流,灌洗液选择0.9%生理盐水500mL加庆大霉素24万单位;每隔3d行引流液细菌培养;停止冲洗条件:(1)发热等全身表现消失;(2)炎症指标正常;(3)伤口好转无继续渗出;(4)引流液无脓液与坏死组织;(5)细菌培养阴性;继续保留负压引流管;每3d行引流液细菌培养,连续3d结果未检出细菌、24h引流量小于50mL后拔出负压引流管。其中18例患者感染严重、累积椎间隙及椎管内,经清创后应用VSD负压封闭引流技术,平均手术次数(3.1±1.5)次,术后结合患者全身情况及局部伤口情况特别是创面肉芽组织生长情况决定何时去除VSD装置,本组18例中9例患者经数次清创及应用VSD技术后效果仍差,感染不易控制,遂行内固定装置取出后再次VSD引流进而愈合。
根据主要炎症指标结果(CRP、WBC、ESR):连续复查三次正常或基本正常:且在此期间患者无体温升高等全身感染表现,局部术区清洁干燥且无渗出等感染表现。
2 结果
本组52例患者中43例经全身应用抗生素或(及)清创术治疗后症状好转,成功保留内固定,最终随访时治愈;另9例因数次清创后感染无法控制最终取出内固定物(典型病例详见图1)。本组病例均经(32.4±18.6)个月(12~67个月)随访。结合临床表现、细菌性结果、血液学炎症指标、影像学检查等综合判断,至末次随访时未发现有患者感染复发。
3 讨论
3.1 腰椎术后感染的诊断
根据目前脊柱内固定术后感染SSI的诊断标准[5]:“全身表现:原因不明的发热、寒战、白细胞升高,红细胞沉降率及C反应蛋白(CRP)持续升高;局部表现:术区切口红肿热痛伴或不伴液性及脓性渗出等,切口分泌物、外周血或切口引流物标本细菌检测出阳性结果。”符合下列条件之一可以临床诊断为手术部位感染:“(1)深部切口穿刺或引流出脓液;(2)自然裂开或外科医师敞开的术区切口发现脓性分泌物,伴有发热≥38 ℃,伤口局部疼痛或压痛阳性;(3)经手术探查、病理检查或影像学检查确诊感染。而早期感染时间规定为术后30d以内。”本例患者以上三条均存在,且在术后30d内发生,属于急性感染。腰椎术后SSI的诊断金标准仍是细菌学诊断,但目前细菌培养阳性率仍较低,约为65%[6],阳性率较低可能与人为因素如:取样的部位、时机与方法以及送检次数等相关。
3.2 腰椎术后感染的高危及可能因素
文献报道[7]:既往单纯椎间盘切除和椎板切除术后的感染率为3%而脊柱内固定术后上升为12%,感染率的明显升高,可能与内固定植入、伤口爆露时间延长、失血量增加等因素有关。文献报道[8]脊柱术后感染的高风险因素包括:年龄超过60岁、既往手术感染病史、血糖控制欠佳的糖尿病、BMI增高、酗酒和吸烟等。有研究结果显示[9],贫血、糖尿病、术前合并低钙血症、出血量增加、血小板升高是腰椎后路术后切口感染的独立危险因素。以往研究也证实[10],糖尿病的患者腰椎后路手术后切口感染的几率较正常患者明显增加。既往观点认为[11],早期腰椎术后感染的原因也可能与许多医源性因素有关,主要包括术中无菌观念欠规范,频繁使用电刀,术区引流不充分、过长时间留置引流导致逆行感染等。另外,术区软组织条件差,全身抗感染能力低也是术后感染的因素。
3.3 目前腰椎内固定术后感染的治疗措施
目前对于脊柱术后SSI内固定物的处理还有争议。据研究显示[12-13]76%的脊柱内固定手术后SSI的治疗中最终保留了内固定物。
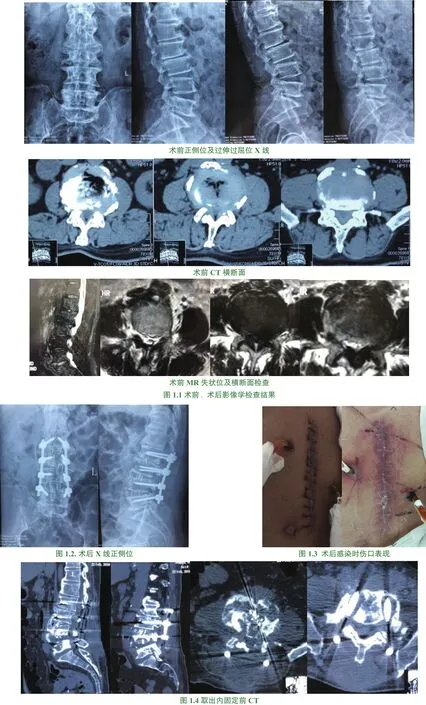
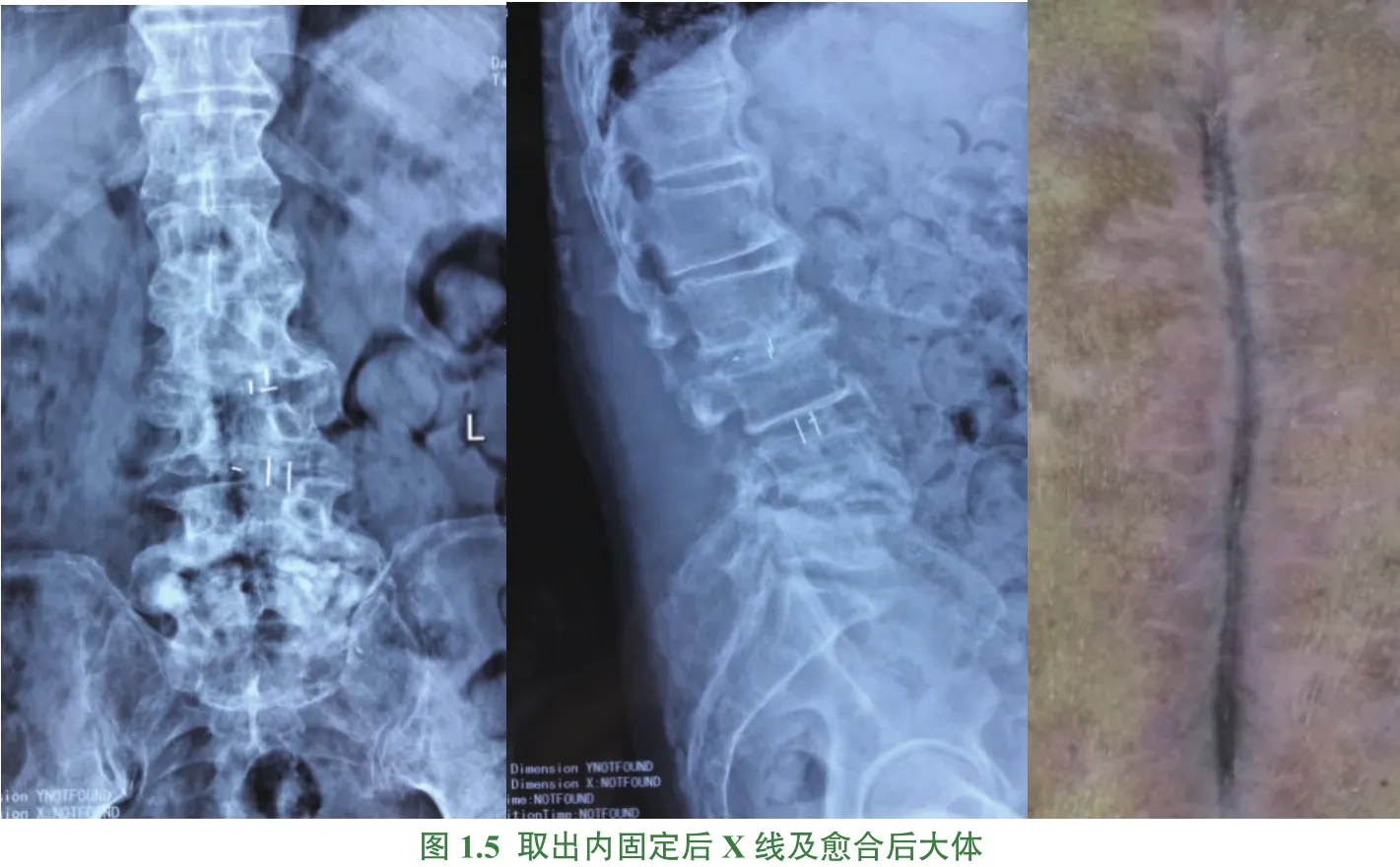
图1
治疗腰椎内固定术后早期深部感染的重点在于:彻底清创、局部持续冲洗并保证引流通畅、以及严格按照药敏的结果有针对性使用抗生素。感染早期阶段,细菌与内固定物之间的黏附不稳定,多处于可逆的状态,持续的灌洗可使其松动、脱落。早期因为缺乏生物膜的保护,细菌无法躲避机体免疫及抗生素的杀灭作用。清创要求将坏死、感染的组织彻底清除,所以冲洗一般建议持续6-8周,应在全身症状消失、引流液清亮、反复细菌培养未检出细菌时方可拔管。因为早期感染时炎症较广泛,且病菌毒力强,使用抗生素时间要足够长,术后要持续静脉注射抗生素6-8周。不建议轻易取出内固定物[14],原因是使用内固定的患者一般术中都进行了部分或全椎板减压,其稳定性较差。取出内固定可能导致腰椎稳定性下降,甚至复位丢失,进而加重原有脊柱畸形或神经症状,且固定制动有利于炎症的局限与控制。对于反复清创无效或患者症状较重、感染范围较广或合并感染休克的情况下,才建议及时取出内固定。
3.4 本组患者治疗中存在的问题及经验、教训
有研究表明,有内置物手术术后SSI的发生率较无内置物手术高[15],且往往带来更大的治疗难度,需要延长抗生素疗程、增加清创次数,大大增加治疗失败的可能性。脊柱术后SSI内固定物的处理一直存在争议[16-17]。移除置入物利于控制感染,但可能导致脊柱稳定性下降,甚至再次手术的可能。如:图1中本组一例内固定取出的患者:在治疗中我们考虑患者老年男性,早期轻易取出内固定可能导致脊柱稳定性下降,需患者长期卧床,而长期卧床将导致一系列并发症,影响患者最终疗效及满意度,经清创手术联合足疗程敏感抗生素治疗后患者症状缓解,未行内固定取出,但出院后短期内患者腰椎内固定术后感染再发并且合并感染性休克最终予以取出内固定物,这可能与患者病程迁延较长,花费医疗费用较高等有一定的关系。笔者倾向于腰椎早期深部感染时尽可能保留内固定物,若感染位置较深,达椎间隙、椎管,甚至形成椎体骨髓炎,抗生素与多次清创治疗无效时建议及时去除内固定。
