儿科住院糖尿病儿童的临床流行病学特点
2021-05-06陆桃精邱俊霖
陆桃精 邱俊霖

【摘要】 目的:分析住院的儿童糖尿病患儿的临床流行病学特点。方法:收集本院儿科2012年1月-2019年12月糖尿病患儿的临床资料,对糖尿病患儿的分型、年龄、性别、发病月份及酮症酸中毒等情况进行回顾性分析。结果:自2012年1月-2019年12月,本院共收治糖尿病患儿60例,其中男23例,女37例。2例为2型糖尿病(T2DM),其他58例为1型糖尿病(T1DM)。发病年龄分布:1~4岁者11例,5~9岁者23例,10~13岁者26例。其中,糖尿病酮症酸中毒(DKA)38例(63.3%),39例合并感染(65.0%)。感染患儿中,呼吸道感染37例(94.9%),消化道感染2例(5.1%)。其中新诊断的糖尿病患儿30例,其中28例为T1DM,2例为T2DM。8年间,住院的糖尿病儿童及新发的糖尿病儿童呈现逐年增加的趋势。结论:住院糖尿病患儿仍以T1DM为主,合并DKA及合并感染的比例较高,女性病例多于男性。住院的糖尿病儿童及新发的糖尿病儿童呈现逐年增加的趋势,需引起重视。
【关键词】 糖尿病 儿童 流行特征
[Abstract] Objective: To analyze the clinical epidemiological characteristics of hospitalized children with diabetes mellitus. Method: The clinical data of children with diabetes mellitus in our hospital from January 2012 to December 2019 were collected, and the classification, age, gender, onset month and ketoacidosis of children with diabetes mellitus were retrospectively analyzed. Result: From January 2012 to December 2019, 60 children with diabetes mellitus were treated in our hospital, including 23 males and 37 females. 2 cases were type 2 diabetes mellitus (T2DM), and the other 58 cases were type 1 diabetes mellitus (T1DM). Age distribution: 11 cases were 1 to 4 years old, 23 cases were 5 to 9 years old, 26 cases were 10 to 13 years old. Among them, 38 cases (63.3%) were diabetic ketoacidosis (DKA) and 39 cases (65.0%) were complicated with infection. Among the infected children, 37 cases (94.9%) had respiratory tract infection and 2 cases (5.1%) had digestive tract infection. Among 30 newly diagnosed children with diabetes mellitus, 28 cases were T1DM and 2 cases were T2DM. In the past 8 years, the number of hospitalized and newly diagnosed diabetic children has increased year by year. Conclusion: T1DM is still the main type of diabetes mellitus in hospitalized children, and the proportion of DKA and infection are higher, female cases are more than male cases. The number of hospitalized and newly diagnosed diabetic children is increasing year by year, which needs attention.
[Key words] Diabetes mellitus Children Epidemic characteristics
First-authors address: The Ninth Affiliated Hospital of Guangxi Medical University, Beihai 536000, China
doi:10.3969/j.issn.1674-4985.2021.09.013
兒童出现糖尿病,对于家庭是一个沉重的负担,而儿科医生及内分泌医生对此认识不足,造成了部分糖尿病儿童的诊治不够完善,儿童中出现的糖尿病不仅是需依赖胰岛素治疗的1型糖尿病(T1DM),还有不依赖胰岛素治疗且不以糖尿病酮症酸中毒(DKA)起病的2型糖尿病(T2DM)。尽管我国的儿童T1DM发病率较低,但是人口基数大,故患儿数目不少[1]。糖尿病如未能及时救治,其产生的急性并发症如DKA会危及患儿的生命,所以需对其重视,提升对糖尿病儿童的诊治能力至关重要。
目前对儿童糖尿病的分析多来自儿童专科医院[2-3],缺乏综合医院的数据,本研究回顾性分析本院儿科2012年1月-2019年12月收治的儿童糖尿病患儿的病历资料,对其疾病类型、发病情况进行分析,以提升对此类患者的认识,现报道如下。
1 資料与方法
1.1 一般资料 选择2012年1月-2019年12月本院收治入院的儿童糖尿病的患儿60例的资料进行回顾性分析。(1)糖尿病诊断标准:①糖化血红蛋白≥6.5%;②空腹血糖≥7.0 mmol/L;③口服葡萄糖耐量试验2 h血糖≥11.1 mmol/L;④有典型糖尿病症状且随机血糖≥11.1 mmol/L;⑤典型糖尿病症状包括多尿、多饮和不可解释的体质量减轻[4]。(2)纳入标准:符合上述糖尿病诊断标准;年龄<14岁。(3)排除标准:药物导致血糖升高、应激性高血糖、其他疾病导致的血糖升高。本研究已经医院伦理学委员会批准。
1.2 方法 查阅所有入选患儿的住院病历,收集其临床资料,包括性别、年龄、入院年月、糖尿病分型、患儿的一般情况、合并感染、血糖、尿糖及尿酮体、血气分析等结果。DKA的诊断标准:血糖>11 mmol/L,酮尿症,血气分析pH<7.3,碳酸氢根<15 mmol/L。
1.3 观察指标 观察住院患儿的主要疾病及合并DKA、感染的情况,并观察住院患者的年份、月份、季节的分布,其中季节采取气象划分法:以3~5月为春季,6~8月为夏季,9~11月为秋季,12月至次年2月为冬季。
1.4 统计学处理 统计学分析采用SPSS 16.0统计软件对数据进行统计学分析,计数资料以率(%)表示。
2 结果
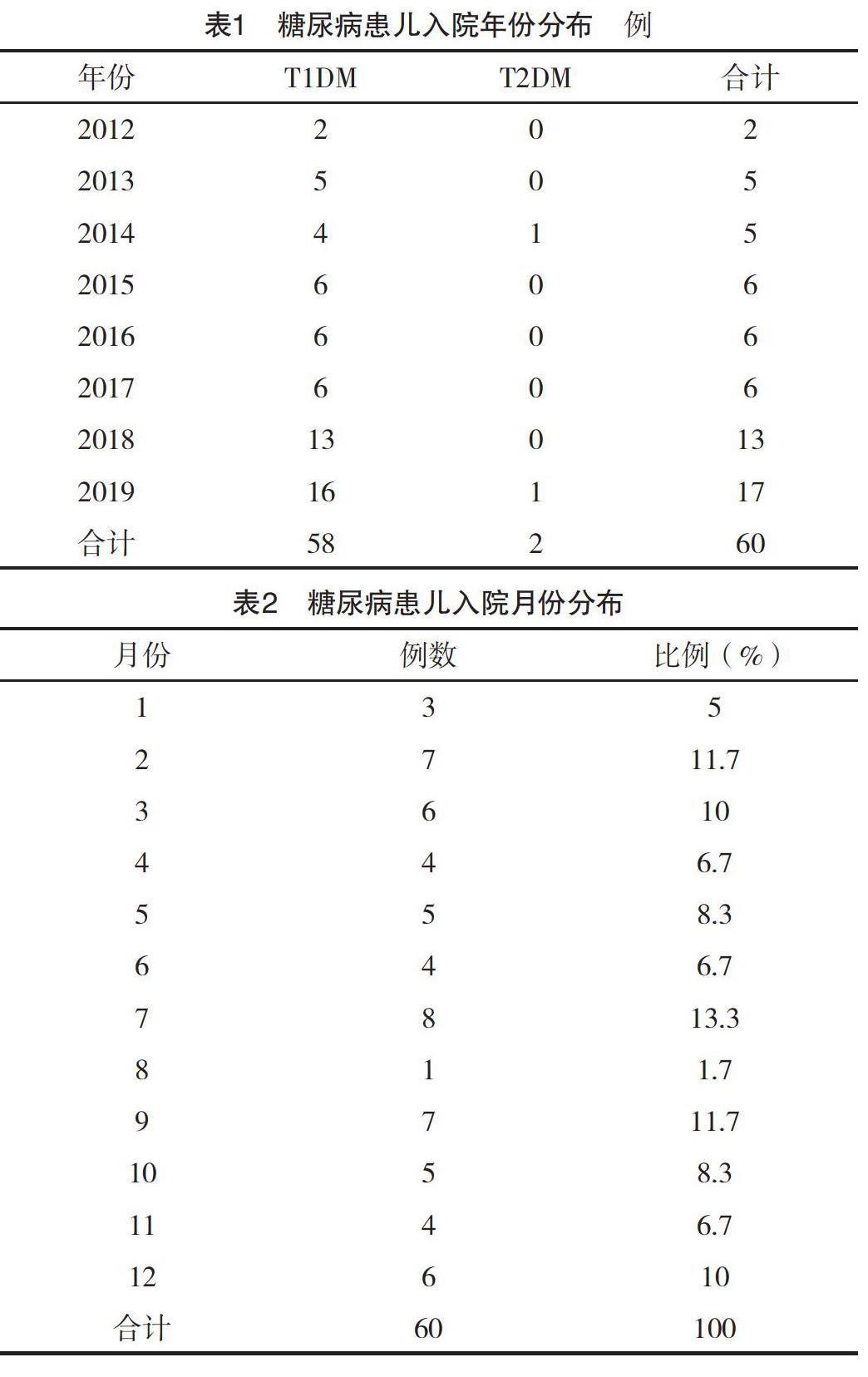
2.1 一般资料 2012-2019年本院儿科收治的60例糖尿病患儿,2例为T2DM,1例为11岁男性,另一例为5岁女性;其他58例为T1DM。男23例,女37例。60例患儿发病年龄分布如下:1~4岁11例,5~9岁23例,10~13岁26例。60例患儿中合并DKA者38例,未合并DKA者22例。8年间,儿童糖尿病住院病例数呈现增加的趋势,尽管不是每一年都比前一年增加,但是大的增加趋势是肯定的。而从月份分布上看,主要是7月病例较多,为13.3%(8/60)。60例患儿的季节分布中,秋冬季较多,各为16例;春季患儿为15例,夏季患儿为13例。见表1、2。
2.2 感染在本院住院糖尿病患儿中的构成情况分析 60例糖尿病患儿中,39例合并感染,占所有住院糖尿病患儿的65.0%(39/60)。39例感染患儿中,消化道感染只有2例(5.1%),呼吸道感染37例(94.9%)。其中呼吸道感染患儿中,上呼吸道感染者最多,有18例;其次为支气管炎患儿11例;肺炎患儿最少,有8例。感染的患儿中,合并DKA的患儿有24例(40.0%)。月份分布上,糖尿病合并感染的患儿2、3月份较多。季节分布上,冬季和春季较多,各为11例;夏季患儿最少,为7例;秋季患儿10例。见表3。
2.3 DKA在本院住院糖尿病患儿中的构成情况分析 60例糖尿病患儿中,出现DKA的患儿有38例,占住院糖尿病患儿的63.3%(38/60)。38例DKA患儿中,合并感染患儿为24例(63.2%),多数为呼吸道感染(23例)。DKA患儿中,女21例,男17例;非DKA患儿中,女16例,男6例。DKA的年龄分布为:1~4岁4例,5~9岁14例,10~13岁20例。
2.4 初发糖尿病在本院住院糖尿病患儿中的构成情况分析 60例患儿中,有30例为初诊患儿,其中女性较多,有18例。30例初诊患儿中,T1DM患儿较多,28例,T2DM患儿2例,2、5月各有1例。
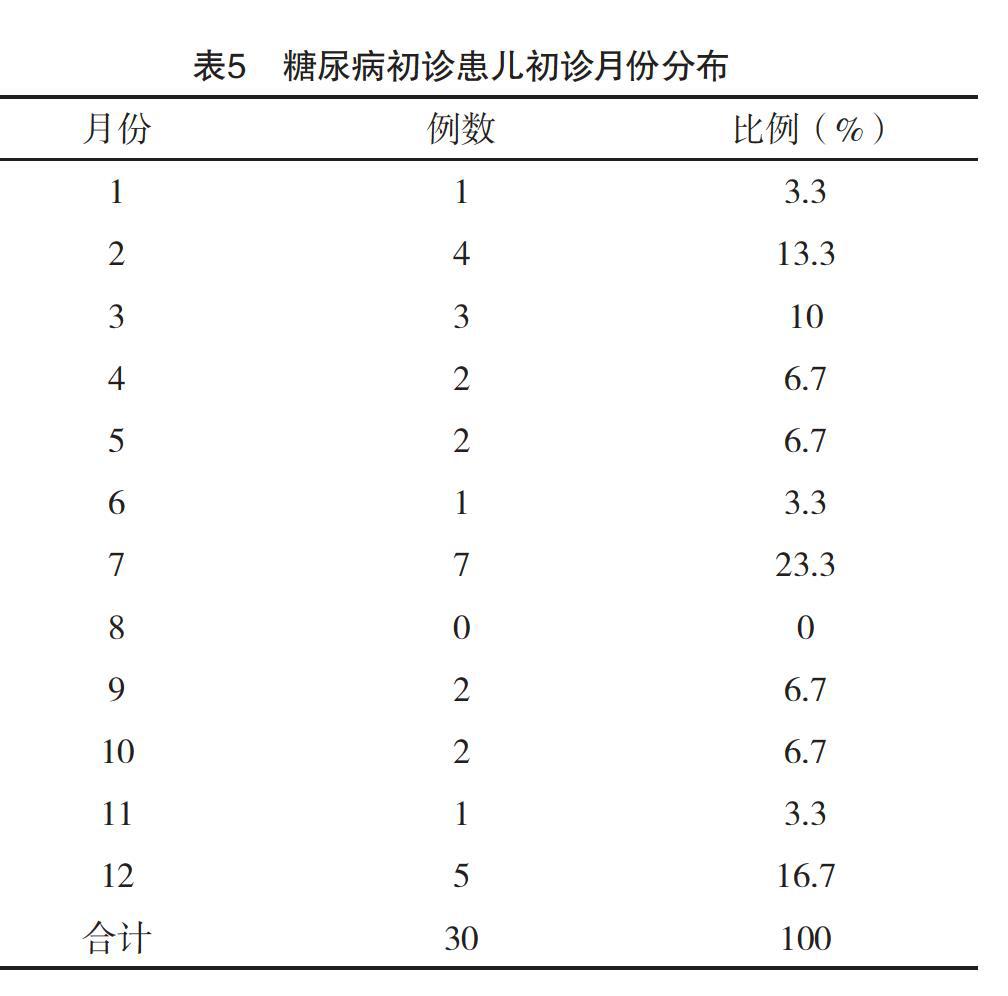
初诊合并感染患儿15例,全部为呼吸道感染(100%),上呼吸道感染5例(33.3%),支气管炎7例(46.7%),肺炎3例(20.0%)。初发糖尿病年龄分布:1~4岁8例,5~9岁11例,10~13岁11例。初发T1DM年龄分布:1~4岁8例,5~9岁10例,10~13岁10例。而8年间的初发糖尿病病例在月份上分布上看,主要为7月(23.3%,7/30)、12月(16.7%,5/30)发病较多,而8月份没有新诊断患儿。季节分布上,其中春季患儿7例,夏季8例,秋季5例,冬季10例。其中合并DKA患儿19例。DKA的年龄分布为:1~4岁4例,5~9岁7例,10~13岁8例。见表4、5。
3 讨论
儿童糖尿病以T1DM为主,T2DM所占比例也逐渐增高[5],目前已占儿童糖尿病的20%以上[6],考虑与儿童肥胖发病率升高及相应的胰岛素抵抗加剧有关。国内的研究也显示类似的结果,一项431例糖尿病患儿研究中,T1DM占71.7%,T2DM占20.0%[2]。在本研究中,住院的T2DM患儿只有2例,占3.3%(2/60),初诊糖尿病中,占6.7%(2/30),这可能与本院为综合医院有关,与儿童专科医院不同。研究还显示,近年诊断的青少年与儿童T2DM患者中多是10岁以上的青少年,随着青少年超重及肥胖比例的增加,T2DM可能会出现在更年幼的青春前期儿童[7]。本研究中,只有2例T2DM患儿,1例11岁,1例5岁,病例较少,但也说明儿童出现T2DM的事实。
2010-2013年中国多中心T1DM调查中,发现中国仍是T1DM发病率最低的国家之一。尽管T1DM倾向于在儿童中发展,但大多数新病例是在成人中确诊的。15岁以下人群中T1DM的发病率为1.93/10万[1],低于美国及同属亚洲的卡塔尔[8-9]。全国的调查中,儿童T1DM中女孩的发病率较高[1],局部地区的调查如广州地区的儿童T1DM调查结果显示,女孩发病率比男孩高[10],原因未明。本研究中,8年中T1DM女性住院患儿多于男性,初诊的女性糖尿病患儿也多过于男性。一项来自卡塔尔的研究还显示大多数T1DM病例发生在冬季和秋季(75%)[9]。本研究中,住院患儿发生在冬季及秋季较多,但初诊患儿发生在冬季较多,秋季较少。
国内研究显示T1DM发病有明确诱因的67例患者中,感染诱因多见,其中又以呼吸道感染(27例)多见。感染冬春季多见,提示与冬春病毒活动活跃有关[11]。本研究中,65%患者合并感染,其中以呼吸道感染为主。从发病季节来看,夏季糖尿病患儿少,夏季感染的糖尿病患儿也少。冬季初诊的糖尿病患儿及感染的糖尿病患儿、住院的糖尿病患儿均较多。而从月份来看,7月的住院糖尿病患儿及初诊患儿最多。糖尿病合并感染的患儿2、3月份居多,也支持与冬春病毒活动活跃有关。初诊患儿的月份分布显示,7月份患儿最多,原因尚不明确,考虑与夏天甜食多,糖尿病症状更明显有关。
另一项对1999-2009年的住院糖尿病患儿的分析显示,糖尿病患儿例数逐年增加,以T1DM为主。DKA是T1DM患儿就诊的重要原因,而感染常导致DKA[12]。本研究中,8年的糖尿病住院例数及初诊的糖尿病患儿都有增加的趋势,也都是以T1DM为主。DKA患者中,有63.2%合并感染。初诊糖尿病患儿中,有50%合并感染。血糖控制不佳,导致免疫力下降,容易出现各种感染,增加了血糖控制得难度,并引起DKA,也增加了抗感染的治疗难度,这需引起临床医生的重视。
此外DKA大约在40%的新发糖尿病儿童中发生(在美国中心为28%~40%,在欧洲中心为11%~67%)[13-14]。DKA仍然是糖尿病儿童发病和死亡的主要原因;由DKA引起的大脑结构和功能的微妙而持续的变化越来越受到重视[15-17]。本研究中,DKA在63.3%的新发糖尿病儿童中发作,与欧洲的类似。8年中,DKA患儿占糖尿病住院患儿的63.3%,这显示控制血糖的重要性和必要性,否则易导致DKA发生,危及生命。另外也应该对社会进行糖尿病知识科普,儿童出现糖尿病症状时马上就诊,减少因DKA来就诊从而降低患病儿童的生命风险。
国外研究还显示儿童糖尿病患儿中,DKA组及非DKA组男性和女性所占比例是一样的[18-19]。而本研究则不同,DKA组及非DKA组女性比例都大于男性。不管是8年间住院病例,还是新诊断病例,DKA更常见于年龄大的儿童。
T1DM的患病率差异与T1DM相关的人白细胞抗原基因型易感性的差异有关[20],这是我国的T1DM患病率其他国家不同的原因,但由于我国患病儿童众多,仍需关注。本院8年的住院糖尿病儿童,多为T1DM患儿,但也存在非DKA起病、有糖尿病家族史的T2DM患儿。但部分糖尿病患儿的临床特征不利于糖尿病分型,对这类患儿必要时需长期随访,注意跟踪复查胰岛功能来判定。儿童糖尿病患儿,特别是T1DM,血糖控制不好会导致低血糖和DKA等急性并发症,危及生命,远期来讲会出现生长落后,微血管及大血管并发症,所以需引起家长、医生的重视。8年来的数据显示,住院糖尿病儿童的增多,也来源于新诊断的糖尿病儿童的增多,可以预见住院糖尿病儿童将继续增加,如血糖控制不佳,DKA及合并感染的病例也将继续增加,这需要调动足够的医疗资源以应对这种趋势。
参考文献
[1] Weng J,Zhou Z,Guo L,et al.Incidence of type 1 diabetes in China, 2010-13: population based study[J].BMJ,2018.
[2]钱坤,陈晓波.2010年至2016年单中心新诊断住院儿童糖尿病流行特征和临床特点分析[J].中华实用儿科临床杂志,2017,32(20):1547-1551.
[3]李琳珊,苏芊,常波.儿童糖尿病酮症酸中毒43例临床特点分析[J].大连医科大学学报,2019,41(4):334-337.
[4] Association A D.American Diabetes Association Diagnosis and classification of diabetes mellitus[J].Diabetes Care,2014,37:81-90.
[5] Zeitler P,Fu J,Tandon N,et al.ISPAD Clinical Practice Consensus Guidelines 2014. Type 2 diabetes in the child and adolescent[J].Pediatr Diabetes,2014,15(Suppl 20):26-46.
[6] Dileepan K,Feldt M M.Type 2 Diabetes Mellitus in Children and Adolescents[J].Pediatrics in Review,2013,34(12):541-548.
[7] Association A D.Type 2 diabetes in children and adolescents-Consensus Statement-[J].Diabetes Care,2000,23.
[8] Mayer-Davis E J,Lawrence J M,Dabelea D,et al.Incidence Trends of Type 1 and Type 2 Diabetes among Youths, 2002-2012[J].N Engl J Med,2017,376(15):1419-1429.
[9] Alyafei F,Soliman A,Alkhalaf F,et al.Incidence of type 1 and type 2 diabetes, between 2012-2016, among children and adolescents in Qatar[J].Acta Biomed,2018,89(S5):7-10.
[10]廣州市儿童糖尿病协作登记组.广州地区儿童1型糖尿病发病率调查[J].中国糖尿病杂志,2002,10(3):181-182.
[11]程昕然,鄢力,魏艳,等.儿童1型糖尿病103例临床特点及疗效分析[J].中华全科医师杂志,2011,10(9):627-631.
[12]张文,刘丽,李秀珍,等.儿童糖尿病198例[J].实用儿科临床杂志,2011,26(20):1573-1574.
[13] Lévy-Marchal C,Patterson C C,Green A,et al.Geographical variation of presentation at diagnosis of Type I diabetes in children: the EURODIAB Study[J].Diabetologia,2001,44(3):75-80.
[14] Klingensmith G J,Tamborlane W V,Wood J,et al.Diabetic ketoacidosis at diabetes onset: still an all too common threat in youth[J].J Pediatr,2013,162(2):330-334.
[15] Patterson C C,Dahlquist G,Harjutsalo V,et al.Early mortality in EURODIAB population-based cohorts of type 1 diabetes diagnosed in childhood since 1989[J].Diabetologia,2007,50(12):2439-2442.
[16] Cameron F J,Scratch S E,Nadebaum C,et al.Neurological Consequences of Diabetic Ketoacidosis at Initial Presentation of Type 1 Diabetes in a Prospective Cohort Study of Children[J].Diabetes Care,2014,37(6):1554-1562.
[17] Glaser N S,Wootton-Gorges S L,Buonocore M H,et al.
Subclinical Cerebral Edema in Children With Diabetic Ketoacidosis Randomized to 2 Different Rehydration Protocols[J].Pediatrics,2013,131(1):73-80.
[18] Choleau C,Maitre J,Filipovic Pierucci A,et al.Ketoacidosis at diagnosis of type 1 diabetes in French children and adolescents[J].Diabetes Metabolism,2014,40(2):137-142.
[19] Jei M D,Jei M M,Stanisavljevi D,et al.Ketoacidosis at presentation of type 1 diabetes mellitus in children: a retrospective 20-year experience from a tertiary care hospital in Serbia[J].Eur J Pediatr,2013,172(12):1581-1585.
[20] Park Y,Wintergerst K A,Zhou Z.Clinical heterogeneity of type 1 diabetes (T1D) found in Asia[J].Diabetes Metab Res Rev,2017,33(7).
(收稿日期:2020-08-07) (本文編辑:姬思雨)
