前凸弯棒预加压复位固定在A3型胸腰椎骨折后路内固定手术中的运用价值
2021-05-06鲍剑李鑫何海峰
鲍剑,李鑫,何海峰
(安阳市人民医院骨二科,河南安阳 455000)
胸腰段(T11-L2)位于脊柱生理前凸、后凸的转换处,易受到暴力侵袭而发生损伤。 A3型骨折是指椎体骨折累及单一终板伴椎管和椎体后壁受损,后路固定复位治疗常凭借钉-棒系统撑开三柱,利用后纵韧带牵拉复位骨折块[1]。但研究显示,因前纵韧带张力较大,导致钉-棒系统同时撑开三柱时后柱的撑开幅度最大,后方韧带复合体可能发生再次分离、拉伸,进一步削弱了张力带作用,导致内固定物悬臂梁以及应力遮挡效应增加,可能影响骨折复位效果以及导致内固定失效、骨折椎体节段后凸进展[2]。本院近年来,将后路前凸预弯棒加压固定复位用于A3型不稳定胸腰椎骨折的后路内固定手术中,获得了良好的效果,现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:外伤性胸腰椎单椎骨折;AO分型A3型[3];骨折至手术时间<7 d;无神经、脊髓损伤症状。排除标准:陈旧性骨折;多椎体骨折;有胸腰椎手术史;合并严重退行性疾病;合并胸腰椎骨质疏松症、肿瘤、结核等。本研究对象为2017年1月~2018年12月于本院收治的100例A3型胸腰椎骨折,现进行回顾性分析,其中45例采用前凸弯棒预加压复位固定联合椎弓根螺钉后路内固定治疗,55例采用常规后路椎弓根钉直棒撑开复位内固定,分别设为观察组与对照组。两组一般资料比较,差异无统计学意义(P>0.05),见表1。
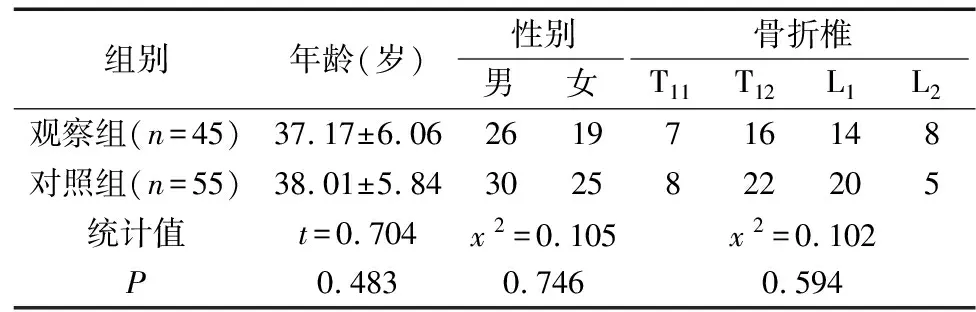
表1 两组一般资料比较
1.2 手术方法
观察组采用前凸弯棒预加压复位固定联合椎弓根螺钉后路内固定治疗。常规脊柱后路手术准备后进行体位复位,对椎旁肌进行逐层剥离,显露伤椎及上、下椎体椎板、关节突,按常规方法用单轴长尾螺钉进行伤椎和上、下椎置钉。伤椎置钉时,保持塌陷上终板与螺钉长轴处于平行位置。连接棒预弯范围为10~25°,预弯前凸角度由T11~L2逐渐增加,T11~T12为10~15°,L1~L2为 15~ 25°。第一次加压时安装预弯后的连接棒,锁紧伤椎上下两正常椎体螺钉尾帽,利用连接棒对伤椎及远端椎体螺钉进行加压,双侧交替加压,期间可见伤椎螺钉的钉尾向远端椎体螺钉尾摆动,由向下倾斜逐渐与远端椎体螺钉平行,距离缩短。加压后将伤椎螺钉尾帽锁紧。第二次加压时松开近端椎体螺钉尾帽,利用预弯连接棒对近端椎体伤椎螺钉加压,双侧交替加压。期间可见近端正常椎螺钉与伤椎螺钉距离变小,加压后将近端正常椎螺钉尾帽锁紧。加压过程以术者手感感觉螺钉弹性固定时停止,由于纳入患者均无神经、脊髓损伤,均行间接复位,未开展椎管直接复位或扩大减压。术后抗感染治疗24~48 h,引流24~48 h,佩戴支具不短于3个月。
对照组采用常规后路椎弓根钉直棒撑开复位内固定,术前准备、术野暴露以及单轴长尾螺钉进行伤椎和上、下椎置钉步骤同观察组一致,不同之处在于采用直棒撑开复位内固定,术后步骤与观察组一致。
1.3 观察指标
记录围手术期相关指标,统计并发症发生情况,术前、术后7 d、1个月、末次随访时拍摄X线片计算Cobb角、伤椎前缘高度比,采用VAS评分评价腰背痛症状。
1.4 统计学分析
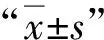
2 结果
2.1 围手术期指标比较
两组患者的手术时间、出血量、住院时间比较,差异无统计学意义(P>0.05),见表2;并发症方面,观察组术后发生间歇性腰痛2例,切口延迟愈合1例,慢性腰背痛1例,总发生率8.89%;对照组发生间歇性腰痛2例,切口延迟愈合1例,慢性腰背痛2例,总发生率9.09%。两组并发症发生率差异无统计学意义(P>0.05)。

表2 两组手术完成情况比较
2.2 两组随访指标比较
与术前相比,两组术后7 d、末次随访的Cobb角、VAS评分显著下降,伤椎前缘高度比增加,且末次随访的VAS评分显著低于术后7 d,差异均有统计学意义(P<0.05);观察组末次随访时的影像指标与术后1个月差异不显著(P>0.05),观察组末次随访Cobb角显著低于对照组,伤椎前缘高度比显著高于对照组,差异均有统计学意义(P<0.05),见表3。

表3 两组手术前后影像指标与VAS评分比较
典型病例:

图1 患者,男,45岁,因交通事故导致腰背部疼痛,伤后当天入院,确诊为胸椎骨折。a:术前侧位X线片显示T12骨折,椎体高度丢失,局部后凸畸形;b:术前CT显示骨折累及三柱;c:术后7 d侧位X线片显示椎体高度恢复,后凸畸形明显矫正;d:术后22个月,即内固定取出2个月后侧位X线片显示椎体高度维持满意。
3讨论
脊柱前、中柱在人体直立时承担80%以上的负荷,后柱承担负荷最少。在引起脊柱损伤的外力作用中,以屈曲暴力较为常见,导致前、中柱损伤以及后柱韧带复合体分离、牵拉,脊柱前方支撑受损,但损伤未累及前纵韧带。在钉-棒系统直棒撑开复位期间,牵拉作用对后柱韧带复合体作用大于前柱,因此难以使损伤韧带复合体获得满意复位[4]。同时,因前纵韧带完整使得前柱的撑开效果有限。若三柱同时撑开,撑开程度中后柱最大,后方关节突关节也受到撑开作用,后方张力带作用被明显削弱,应力近乎全部作用在内固定装置上,可能引起内固定装置的应力遮挡,后方内固定承受了最多的应力,钉-棒系统悬臂梁的增强;应力主要作用在螺钉尾端以及纵向连接棒上,特别是钉棒交界部位,容易出现钉、棒疲劳折断或内固定失效[5]。因此,术中若进行连接棒预弯,15~ 25°的前凸连接棒以及进行预加压固定可能有助于矫正后凸畸形,并降低矫正丢失以及固定失效风险[6]。
本院近年尝试将胸腰椎后路内固定常规直连接棒安装替换为连接棒适度前凸预弯,在对脊柱矢状位平衡不造成明显影响的基础上,对后凸畸形起到“有限过度复位”效果,充分撑开前柱、复位中柱、短缩后柱,使关节突重叠面积增加,提升后方张力带结构以及前柱支撑的预应力,形成具有预应力的“张弦梁”结构,以对抗内固定系统后方张应力以及前方压应力,从而获得较好的撑开复位效果,降低钉-棒系统的应力集中效应[7-8]。对连接棒进行15~ 25°的预弯,形成前凸并进行预加压,能够使钉棒角保持>90°状态,分散螺钉应力,应力中一部分能够沿螺钉轴线传递,螺钉弯曲应力下降,并出现负荷重心后移现象,螺钉受力的力臂长度降低,相应降低了螺钉应力负荷,有效降低钉、棒疲劳折断的风险[9-10]。而后路直棒撑开固定则对相对完整的后柱产生了一定的破坏,加重了骨折节段的不稳定性,术后矫形角度的丢失风险更高。本研究中,观察组末次随访Cobb角显著低于对照组,伤椎前缘高度比显著高于对照组(P<0.05),提示前凸弯棒预加压复位固定能够获得良好的近期疗效,相较于传统直棒撑开复位可有效控制术后矫正丢失幅度。另外,本术式进行了两次加压,分别获得恢复伤椎前缘高度以及帮助骨块复位两个治疗目的,并未影响中柱高度,第二次加压能够避免复位骨块再次突入椎管,手术操作具有安全性[11]。
基于前凸弯棒预加压复位通过两次加压恢复伤椎前缘高度以及帮助骨块复位的特点,该复位技术应主要用于椎体压缩程度较高、节段后凸角较大的胸腰椎爆裂性骨折。其优点在于:相较于传统直棒撑开复位伤椎前缘高度恢复、维持效果更佳,降低了术后矫正丢失。其缺点在于:两次加压延长了手术时间;同时,对于部分合并神经、脊髓损伤的B型骨折患者,这种以间接复位为主的方式无法获得满意的减压效果。
