宫颈癌根治性放疗致阴道放射性损伤的危险因素调查及防护
2021-05-06莫杏能陆秋云
莫杏能 陆秋云 唐 敏 杨 艳
宫颈癌是一种世界范围内的妇科常见恶性肿瘤,是女性恶性肿瘤导致死亡的主要疾病,其发病率在欧美国家呈下降趋势,但在我国则逐年上升[1]。流行病学调查数据显示,全球宫颈癌病例中约78%发生于发展中国家,中国的新发病例占全球的30%[2]。手术、放射治疗、化学药物是宫颈癌主要临床治疗手段,但由于早期症状隐匿,在临床确诊后患者可能已失去根治性手术的最佳时机,因此放化疗成为主要的治疗方式。放疗在降低宫颈癌复发率、提高总体生存率方面具有重要意义,能增加手术机会,降低术中、术后并发症。但临床实践与研究报道也表明,放疗也会给宫颈癌患者的正常组织与器官造成不同程度的损伤,不利于治疗效果的提高[3-4]。本研究以198例宫颈癌行根治性放疗的患者为调查研究对象,分析阴道放射性损伤的发生情况及其影响因素,旨在为今后的临床实践与研究提供理论依据,现在报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月-2019年12月我院接受根治性放疗并于2019年7月-2020年3月返院复诊的198例宫颈癌患者为研究对象。纳入标准:经病理检查确诊;治疗与随访记录完整;初诊、初治患者,既往无肿瘤治疗史;依据美国国立综合癌症网络(NCCN)指南[5]中相关内容完成标准剂量的根治性放疗(体外联合腔内后装放疗);治疗结果评定为完全缓解(CR);患者与家属知情研究,签署同意书。排除标准:合并其他脏器、系统严重功能障碍;同时患有其他肿瘤疾病;FIGO临床分期为Ⅲa期;严重骨髓抑制。198例患者年龄33~78岁,平均(58.58±9.36)岁;同步化疗158例,未同步化疗40例;病理类型:鳞癌163例,腺癌35例。
1.2 调查方法
由课题组收集患者的一般人口学资料、疾病相关资料。(1)一般人口学资料:年龄、BMI、婚姻状况、文化程度。(2)疾病相关资料:病理分期、浸润深度、肿瘤大小、后装放疗剂量(为A点剂量)、同步化疗。(3)阴道放射性损伤:参照美国国立癌症研究所(NCI)不良事件通用术语标准(CTCAE)4.0版[6]中客观评价标准将其分为4个等级。Ⅰ度:阴道长度>正常长度×2/3,无干燥、出血,伴溃疡、坏死浅表面积≤1cm2,阴道有轻度萎缩;Ⅱ度:阴道长度为正常长度×1/3~2/3,存在接触性出血,溃疡、坏死浅表面积>1cm2,萎缩较为严重;Ⅲ度:阴道长度<正常长度×1/3,伴干燥、间断性出血,出现深溃疡,萎缩严重;Ⅳ度:阴道闭锁或成瘘、出血,存在弥漫性萎缩。(4)随访:放化疗结束后,嘱患者定期返院复诊,要求在结束后第1年中第1个月复诊第1次,之后每隔3个月复查1次;第2~5年每隔6个月复查1次。主要随访复诊内容:血常规检查、影像学检查、妇科检查,评估疗效、阴道放射性损伤情况,详细记录评估结果。
1.3 统计学方法
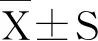
2 结果
2.1 不同随访时间阴道放射性损伤发生率的比较,表1
198例宫颈癌患者中,118例(59.60%)出现阴道放射性损伤,80例(40.40%)未出现,Ⅰ、Ⅱ、Ⅲ度损伤发生率分别为56.78%、31.36%、11.86%,未出现Ⅳ度阴道放射性损伤患者。
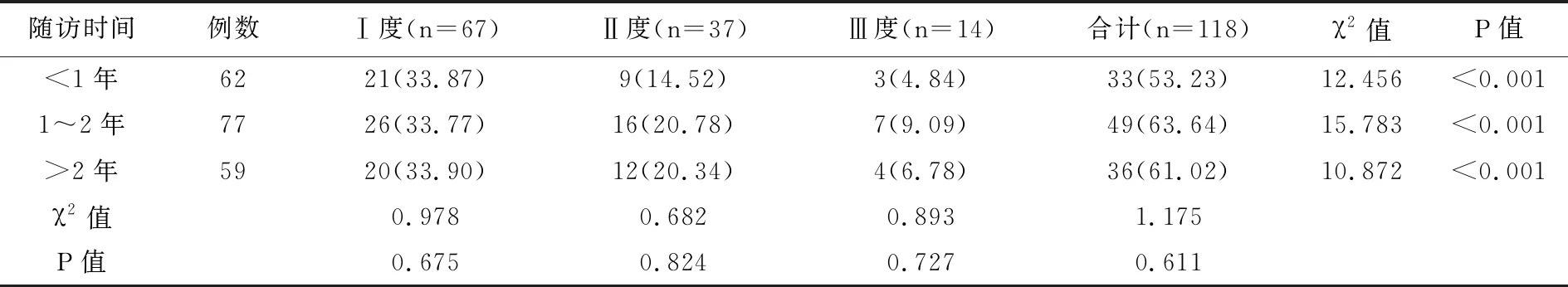
表1 不同随访时间阴道放射性损伤发生率的比较 n(%)
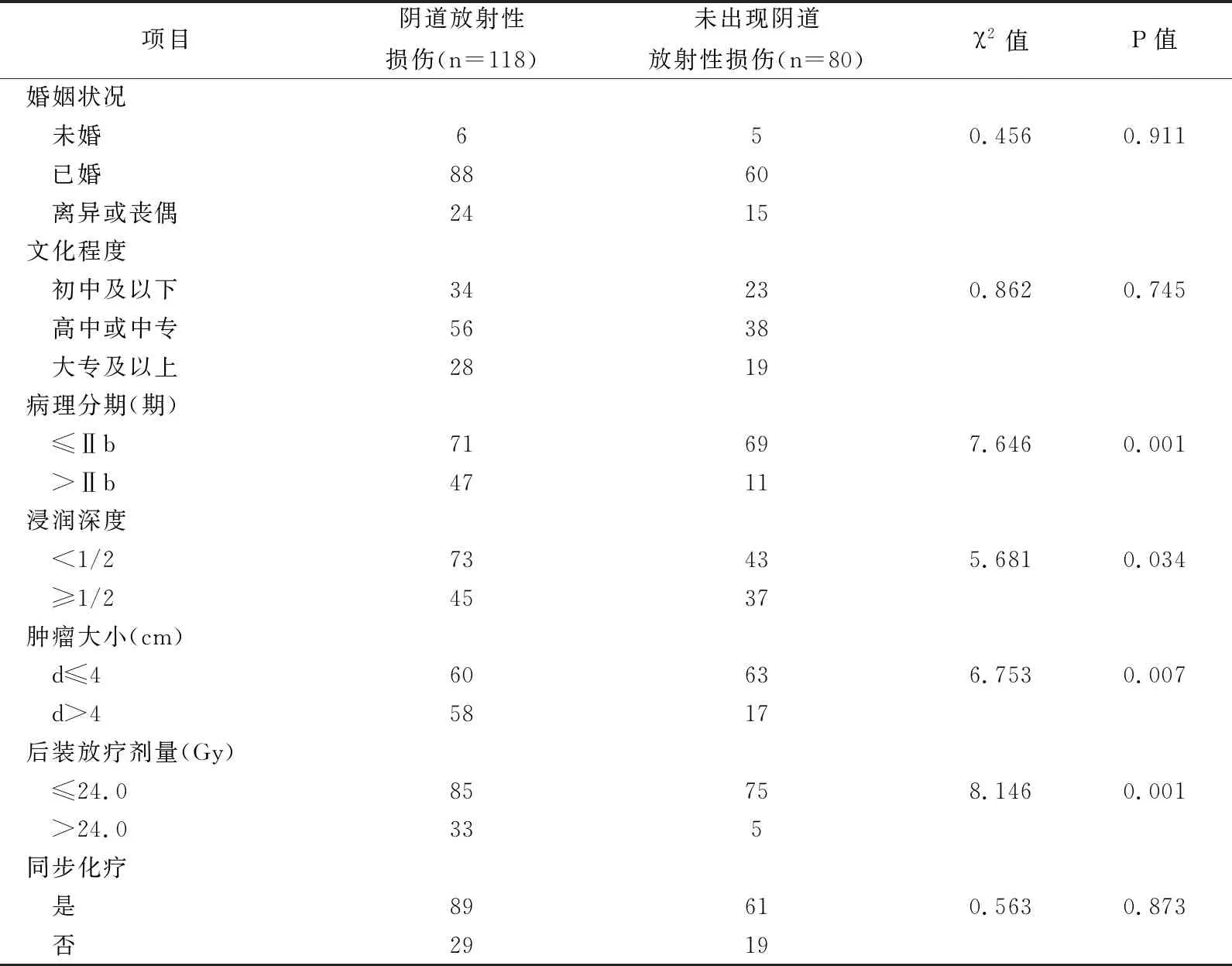
2.2 阴道放射性损伤影响因素单因素分析,表2
单因素分析结果显示,患者年龄、病理分期、浸润深度、肿瘤大小、后装放疗剂量比较,差异有统计学意义(P<0.05)。
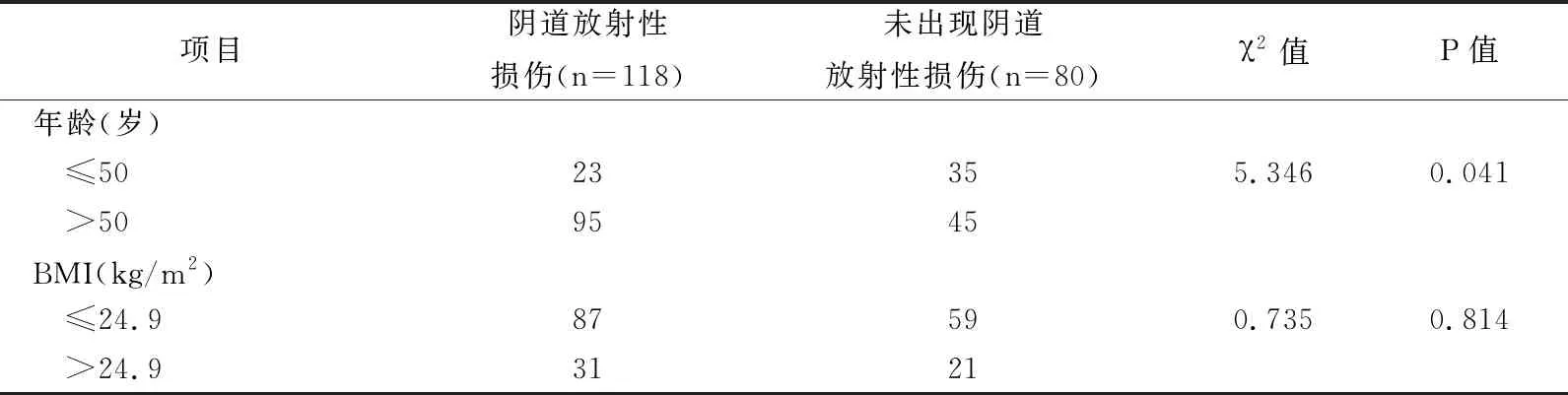
表2 阴道放射性损伤影响因素单因素分析
续表2 阴道放射性损伤影响因素单因素分析
2.3 阴道放射性损伤影响因素多因素Logistic线性回归分析,表3
对单因素分析有统计学意义的因素进行自变量赋值,多因素Logistic线性回归分析结果显示,后装放疗剂量、病理分期、肿瘤大小为阴道放射性损伤的主要影响因素(P<0.001,P<0.05)。
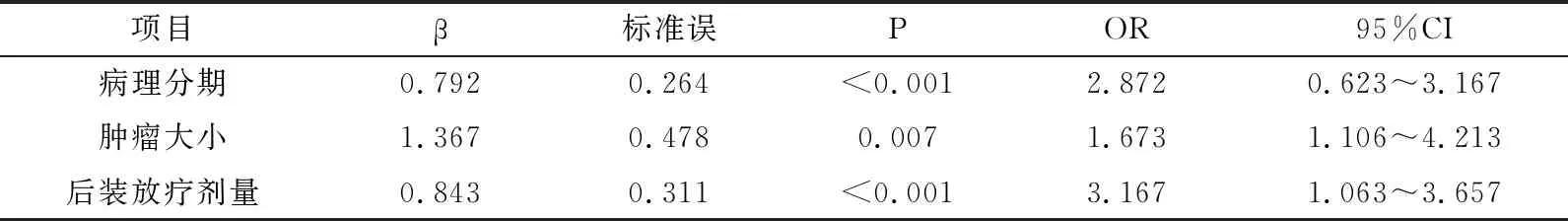
表3 阴道放射性损伤影响因素多因素Logistic回归分析
3 讨论
3.1 宫颈癌根治性放疗导致阴道放射性损伤的状况
由于体外照射联合腔内放疗为宫颈癌主要的治疗方式,加之阴道为较特殊的靶器官,在一定程度上增加阴道放射性损伤的危险性。美国NCCN宫颈癌治疗指南指出,放化疗同步为晚期宫颈癌的规范治疗模式[7]。经过根治性放疗后患者能够得到较好的局部控制效果,提高长期生存率,同时也不可避免的增加放射性损害的危险性。研究显示,受阴道放射性损伤影响而出现的性功能障碍已成为宫颈癌根治性放化疗后幸存者的主要困扰问题[8]。研究发现,宫颈癌患者在行放疗的第1年有可能发生与阴道相关的疾病并可能持续存在;治疗2年内损伤≥Ⅱ度的发生率约29%,以阴道狭窄为占比最高的一种损伤[9];调查研究发现,年龄>50岁与宫颈癌放疗后并发阴道狭窄有密切联系,且随着化疗时间的推移,阴道狭窄的发生率与严重程度均会逐渐增加[10]。研究指出,在放疗后1年内约有60.9%的患者性欲会明显降低,出现中重度性交痛的患者达55%[11]。本研究以198例宫颈癌行根治性放疗的患者为研究对象,探究阴道放射性损伤的影响因素。结果显示,198例宫颈癌患者中118例(59.60%)发生阴道放射性损伤,80例(40.40%)未发生;其中Ⅰ、Ⅱ、Ⅲ度损伤发生率分别为56.78%、31.36%、11.86%,未出现Ⅳ度阴道损伤患者,提示尽管三维适形、调强放疗已应用于根治性放疗,但阴道放射性损伤发生率仍较高。到随访截止时间,各随访时间段的患者Ⅰ、Ⅱ、Ⅲ度阴道放射性损伤发生率比较差异有统计学意义(P<0.001);阴道放射性损伤不同严重程度患者在各随访时间的发生率差异无统计学意义(P>0.05)。
3.2 阴道放射性损伤影响因素
单因素分析结果显示,患者年龄、病理分期、浸润深度、肿瘤大小、后装放疗剂量比较差异有统计学意义(P<0.05);多因素Logistic线性回归分析结果显示,后装放疗剂量、病理分期、肿瘤大小为阴道放射性损伤的主要影响因素(P<0.001,P<0.05)。分析原因,(1)后装放疗剂量:除Ⅲa期患者以外,宫颈癌患者的体外放射治疗的靶区与剂量一般是固定的,阴道受到的影响也是稳定的,结果显示,后装放疗A点剂量>24.0 Gy出现阴道放射性损伤的危险性是剂量≤24.0 Gy患者的3.167倍(OR值=3.167)。美国NCCN宫颈癌治疗指南指出,A点总剂量在根治性治疗中要求达到80.0~85.0 Gy,即腔内后装放疗剂量达到24.0~30.0 Gy,但剂量较高可增加放射性损伤发生率[12]。可能因在放疗剂量达一定水平后,受到微血管病变、毛细血管损伤、微循环障碍的影响,将会导致阴道黏膜出现继发性萎缩,毛细血管的扩张极易加重出血;此外,较大剂量可造成纤维结缔组织的改变,增加胶原蛋白,使阴道出现缩短和收紧,最终患者可出现溃疡、坏死、瘘管形成等病理变化,引起阴道干燥、出血、阴道闭锁、性交疼痛等一系列不良反应。因此,在患者接受较高剂量的放疗后,临床工作者应重视观察阴道反应及加强预防护理,以免加重损伤。(2)病理分期:临床病理分期在一定程度上反映宫颈癌手术或者放疗的成功率。一方面,病理分期晚会延长患者根治性放疗受到的体外照射,也会增加腔内高剂量放射率;另一方面,病理分期晚的患者病情较为严重,阴道不良反应更为明显,患者易出现焦虑、抑郁等情绪,部分会质疑治疗效果,反之加重阴道放射性损伤的严重程度。(3)肿瘤大小:肿瘤d>4cm的患者出现阴道放射性损伤的可能性高于d≤4cm的患者。通常肿瘤恶性程度越高,机体免疫系统防御功能受到的威胁也会越高,使瘤体生长与分化的速度增快,增加淋巴和血行转移、组织浸润的危险性。此外,肿瘤区域对放疗射线会更加敏感,使阴道黏膜水肿、出血等症状体征明显增加,加大阴道放射性损伤的风险。因此,在临床工作中应根据患者的具体病情,做好专业疾病知识的教育指导,及时发现潜在风险。
3.3 防护对策
根据宫颈癌根治性放疗致阴道放射性损伤的影响因素,制定有针对性的防护对策。(1)加强宣传教育:提升患者对放疗后阴道放射性损伤的重视,尤其是年龄较大的患者,让其认识到放射性损伤对预后的影响。同时,指导患者正确自我护理,告知其最好使用阴道润滑剂或行阴道扩张治疗,尽可能地减轻辐射对阴道造成的损伤。(2)减轻放射剂量的影响:可在后装放疗环节中,通过合理填塞纱布、涂药器的正确放置等措施使阴道受到不必要剂量的影响降低。(3)预防性药物的使用:纳米银凝胶能阻断细菌病毒侵袭机体,保护阴道乳酸菌,有效降低阴道狭窄、阴道壁粘连等情况的发生;维生素以及低分子量透明质酸在辐射导致的损伤治疗中具有良好性能。此外,还可选择碘伏、比亚芬、1∶5000高锰酸钾溶液等行阴道灌洗。(4)临床护理:对患者做好用药指导、阴道不良反应的观察、阴道冲洗的指导、心理干预等。
综上所述,宫颈癌根治性放疗后患者并发阴道放射性损伤由多因素综合作用,临床工作者应有针对性的采取防护措施,尽量减少放射性损伤,提升患者放疗后的生存质量。
