早产新生儿呼吸窘迫综合征血清CD62E、IL-17表达水平及其与发病风险、病情程度的关系
2021-04-27刘莉温晓红
刘莉 温晓红
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是指出生后由于缺乏肺表面活性物质(pulmonary surfactant,PS)等因素造成的具有进行性加重特征的呼吸窘迫,常见于早产儿。国内一项研究数据显示:NRDS中胎龄24~27周新生儿占5.9%(12/204),28~31周占比24%(49/204),32~36周占比34.3%(70/204),而足月儿仅占35.8%(73/204)[1]。近年来在PS应用、通气方式改进等背景下,NRDS患儿的整体预后得到一定改善。但仍有部分存活的早产儿并发支气管肺发育不良、肺损伤等,严重危及生存质量。故早期诊断与评估,对临床针对性防治至关重要。相关研究证实:炎症、内皮因子与NRDS病理生理关系密切[2]。白介素-17(interleukin-17,IL-17)是分泌自Th17细胞的促炎因子,近期研究[3]发现其在急性呼吸窘迫(acute respiratory distress dyndrome,ARDS)患者中与预后相关。E-选择素(E-selectin,CD62E)是能够介导炎性反应的内皮细胞特有选择素,动物实验[4]发现其参与肺微血管内皮炎症。但目前关于CD62E、IL-17与NRDS早产儿的研究少有报道。本研究旨在探讨早产儿NRDS中血清CD62E、IL-17表达水平及其与发病风险、病情程度的关系,为临床诊治提供依据。现报告如下。
资料与方法
一、研究对象
选取2017年1月~2019年12月本院诊治的NRDS早产儿78例为NRDS组。纳入标准:① NRDS诊断符合《实用新生儿学》[5]中的标准,生后12 h内进行性呼吸困难;② 单胎早产儿,胎龄28~35周;③家属知情同意。排除标准:① 宫内感染;② 乙肝表面抗原(+),或长时间应用免疫抑制剂的孕产妇所生产的婴儿;③ 先天性心脏疾病、染色体异常、中枢神经系统畸形、遗传疾病、呼吸系统畸形的早产儿。同时选取无NRDS的60例早产儿为对照组,胎龄28~35周,均排除先天性疾病、染色体异常、中枢神经系统疾病、感染性疾病。
二、方法
检测方法:新生儿在出生后24 h内(NRDS患儿于治疗前)均采集静脉血2 mL,离心提取血清-80 ℃存留待测。采用双抗体夹心法酶联免疫吸附试验完成血清CD62E(试剂盒源自上海科顺生物科技公司)、IL-17(试剂盒源自江苏晶美生物科技公司)含量,每样本均设置复孔,完成标准曲线的绘制,统计指标表达量。
NRDS早产儿病情判定[6]:依据新生儿治疗前胸片检查结果进行分级判定。轻度:双肺呈现低透光度,有清晰心影,全肺阴影表现为细小颗粒、网状(Ⅰ级)。中度:病变扩展至肺野中外区域,支气管充气征可见(Ⅱ级);双肺磨玻璃样,明显的透光度降低,心缘、横隔部分模糊影(Ⅲ级)。重度:明显的 支气管充气征加重(犹如秃叶树枝),重则出现肺野呈“白肺”。
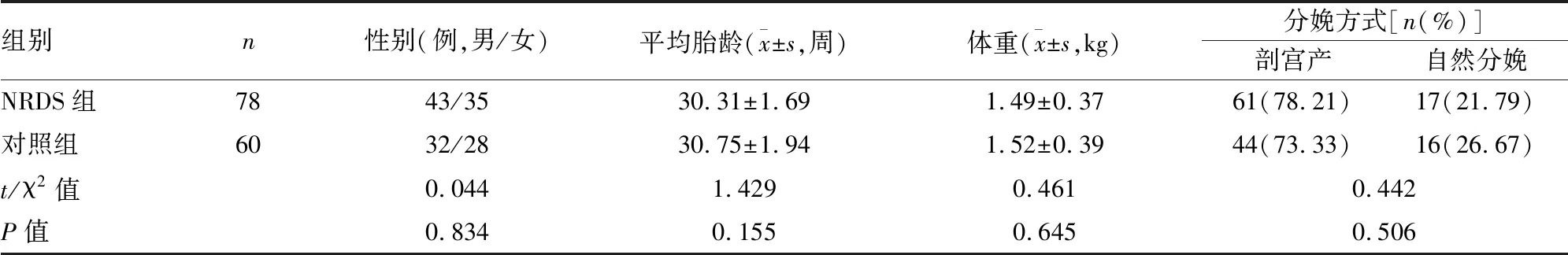
表1 两组基线资料比较
三、观察指标
观察NRDS组中血清CD62E、IL-17水平与对照组的对比结果,分析CD62E、IL-17对早产儿NRDS的影响及其诊断价值;比较不同病情的NRDS患儿CD62E、IL-17水平,分析CD62E、IL-17与病情的相关性。
四、统计学分析

结 果
一、 两组基线资料比较
基线资料在二组间比较,差异无统计学意义(P>0.05)(见表1)。
二、两组血清CD62E、IL-17表达比较
NRDS组血清CD62E、IL-17水平高于对照组,差异有统计学意义(P<0.05)(见表2)。

表2 两组血清CD62E、IL-17表达比较
三、Logistic回归分析结果
以早产儿有无发生NRDS为因变量(统计赋值:有=1,无=0),以CD62E、IL-17为自变量,Logistic分析结果显示:CD62E、IL-17是早产儿发生NRDS的独立危险因素(P<0.05)(见表3)。
四、CD62E、IL-17诊断早产儿NRDS的价值
ROC曲线显示,CD62E、IL-17诊断早产儿NRDS的AUC(95%CI)为0.836(95%CI=0.770~0.902)、0.732(95%CI=0.645~0.819)(均>0.7);CD62E敏感度、特异度依次为75.6%、81.7%,IL-17依次为56.4%、98.3%;CD62E、IL-17最佳临界值为24.5ng/mL、102.5ng/L。两项联合诊断的AUC(95%CI)为0.875(95%CI=0.815~0.934),敏感度、特异度依次为78.2%、91.7%(见表4、图1、2)。

图1 CD62E、IL-17诊断早产儿NRDS的ROC曲线

图2 CD62E联合IL-17诊断早产儿NRDS的ROC曲线

表3 CD62E、IL-17影响早产儿发生NRDS的Logistic结果
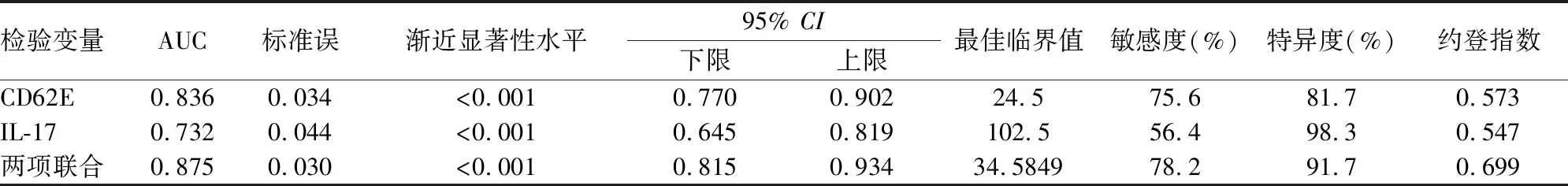
表4 CD62E、IL-17及两项联合诊断早产儿NRDS的ROC曲线结果
五、不同病情程度NRDS早产儿血清CD62E、IL-17比较
中度、重度NRDS早产儿血清CD62E、IL-17水平高于轻度患儿,且重度患儿CD62E、IL-17水平高于中度患儿,差异有统计学意义(P<0.05)(见表5、6)。
六、CD62E、IL-17与早产儿NRDS病情程度的相关性
Pearson相关性结果显示,CD62E、IL-17与早产儿NRDS病情程度均正相关(r=0.671、0.747,P<0.05)(见图3)。

表5 不同病情程度NRDS早产儿血清CD62E、IL-17比较

表6 不同病情程度组CD62E、IL-17比较的LSD-t检验结果

图3 CD62E、IL-17与早产儿NRDS病情程度的相关性
讨 论
NRDS早产儿在炎症、内毒素等各损害因素下会出现内皮细胞活化,而CD62E能够反映炎症的早期阶段,故在该过程中作为其特有选择素的CD62E含量增加,且由于炎症反应关键途径在于白细胞黏附内皮细胞,因此CD62E在该炎症过程中起重要作用[7-8]。本研究显示:NRDS组血清CD62E较对照组高,CD62E是NRDS发病的风险因子。究其原因,CD62E在诱导蛋白酶、氧自由基释放的同时,还介导白细胞与血管壁的黏附,通过相互作用效应,进一步生成大量炎性介质,造成内皮损害、肺内滞留中性粒细胞、组织水肿等,参与NRDS病理生理过程[9-10]。江苏省新生儿ARDS研究协作组[11]通过一项肺损伤生物学标志物的研究发现:CD62E在ARDS患者血液中的表达明显上升,能够反映肺损伤。本研究则进一步发现:CD62E对早产儿NRDS有诊断价值(AUC为0.836,95%CI=0.770~0.902,敏感度、特异度75.6%、81.7%,最佳临界值24.5 ng/mL)。这对临床早期辅助诊断具有客观应用价值。邓笑伟等[12]研究表明:随患者呼吸功能状态加重,CD62E浓度升高,提示CD62E有助于反映呼吸系统疾病的严重程度。本研究血清CD62E水平在NRDS重度组>中度组>轻度组。且CD62E与NRDS病情正相关,证实了CD62E对NRDS早产儿病情评估有一定作用,可帮助临床早期检测,尽早采取措施防治,有利于病情逆转。
IL-17作为前炎症细胞因子已被证实其表达上升与哮喘、关节炎等关系密切[13]。近期研究发现:IL-17家族成员IL-17A在ARDS肺泡炎症中浓度增高,且与病情进展、28d预后有关[14]。故推测IL-17可能与NRDS有关。本研究显示:NRDS组血清IL-17较对照组高,IL-17是NRDS发病的风险因子。究其原因,IL-17可激活炎性反应,促使中性粒细胞大量汇聚及炎症因子分泌,进而损害上皮、内皮,增大肺泡-动脉氧分压差,增加组织细胞通透性,影响氧合功能[15];另一方面考虑也与IL-17参与炎性浸润、肺泡组织损伤有关[16]。本研究ROC曲线分析发现IL-17对早产儿NRDS有诊断价值,AUC为0.732,95%CI=0.645~0.819,敏感度、特异度56.4%、98.3%,最佳临界值102.5 ng/L;且IL-17联合CD62E诊断的AUC(95%CI)为0.875(95%CI=0.815~0.934),敏感度78.2%、特异度91.7%;同时发现IL-17与早产儿NRDS病情程度正相关。说明IL-17具有辅助诊断作用,且联合CD62E可提高诊断价值,同时IL-17具有评估病情的作用,这对临床适时、合理选择防治方案具有指导意义。虽然IL-17敏感度相对低,但其对内皮、上皮细胞及白细胞、成纤维细胞等细胞的合成方面,均具有促进性效应,同时又可激活特异免疫反应[17],增加炎症损害,故其特异性不容忽视。细胞学实验发现:重组IL-17对肺泡上皮细胞(体外培养)有破坏性影响,可增加其通透性[18]。且有资料显示IL-17可预测呼吸窘迫预后[19]。故IL-17可能成为NRDS新的潜在生物标记物。
综上所述,血清CD62E、IL-17在NRDS早产儿中呈相对高表达,CD62E、IL-17水平增高的早产儿发生NRDS的风险更大,且CD62E、IL-17在NRDS中具有诊断价值与病情评估价值,具有重要监测意义。
