糖尿病前期患者糖代谢状态与牙周炎症的相关性
2021-04-25张勇刘畅陈彬段晋瑜薛绯陈帆
张勇 刘畅 陈彬 段晋瑜 薛绯 陈帆
牙周炎是由菌斑微生物引起的慢性炎症性疾病,与糖尿病之间有着密切的相关关系[1-3]。当个体血糖超过正常值但尚未达到糖尿病的诊断标准时,诊断为糖尿病前期,包括空腹血糖受损(impaired fasting glucose,IFG)、糖耐量受损(impaired glucose tolerance,IGT)以及血红蛋白异常等。有许多的纵向观察研究显示糖尿病前期与牙周炎之间有着密切的相关关系[4-6]。作为临床上判断牙龈及牙周炎症常用的指标之一,患者牙周探诊后出血被认为有很高的风险处于牙周炎症的活动期,Andriankaja等[7]研究显示糖尿病前期患者其牙周探诊后出血与糖代谢异常水平显著相关,患者探诊出血(bleeding on probing, BOP)增加时,其空腹血糖异常及糖耐量异常的风险明显增加,而Noack等[8]和Cherry-Peppers等[9]的研究则显示糖尿病前期患者其牙周探诊后出血与糖代谢异常水平之间并无明显相关,上述结果提示对于糖尿病前期患者其血糖代谢异常与BOP及牙周炎症之间的研究尚未明确且证据并不充分。基于此本研究观察了牙周高探诊出血(H-BOP)比例与低探诊出血(L-BOP)比例的糖尿病前期患者其糖代谢水平的差异,探讨了糖代谢指标(空腹血糖、糖耐量水平、糖化血红蛋白以及胰岛素抵抗水平)与BOP之间的关系,以期为明确糖尿病前期与牙龈及牙周炎症之间的关系提供更多的临床证据。
1 材料与方法
1.1 资料
纳入于2014 年1 月~2017 年12 月于中国人民解放军总医院第七医学中心分泌科就诊的患者,年龄在30~65 岁,确诊为糖尿病前期且半年内未进行牙周治疗后征得其知情同意对其进行牙周检查。
糖尿病前期诊断标准:(1)空腹血糖水平: 6.1~7.0 mmol/L; (2)口服葡萄糖后2 h血糖水平:7.8~11.0 mmol/L; 满足(1)(2)任一项即诊断为糖尿病前期。
排除标准:妊娠期及哺乳期,患有急性感染、心肺功能障碍、出血性疾病、结缔组织病及治疗前1 周内服用抗菌药物者、半年内进行牙周治疗的患者。
1.2 患者一般信息
在就诊时记录患者的一般情况以及其他全身检查指标,包括年龄、性别、吸烟情况、高血压情况、体重指数(body mass index,BMI)水平等指标。
1.3 糖代谢水平检测
受试者在禁食水10 h后基线时抽静脉血检测空腹血糖、糖化血红蛋白及空腹胰岛素水平,在服用75 g葡萄糖后120 min后测量其血糖水平。利用HOMA-IR模型评估患者的胰岛素抵抗水平(HOMA-IR=空腹血糖水平(mmol/L)×空腹胰岛素水平(mIU/L)/22.5)。
1.4 牙周检查
患者在确诊为糖尿病前期后对其进行口腔检查,记录除第三磨牙以外的牙齿数。菌斑指数(plaque index,PLI): 0=龈缘区无菌斑;1=龈缘区牙面有薄的菌斑,但视诊不可见,若用探针尖侧面可刮出菌斑;2=龈缘或者邻面可见中等量菌斑;3=龈沟内或者龈缘区及邻面有大量菌斑软垢。颊侧及舌侧的近中、中央及远中六个位点的牙周袋深度(probing depth,PD)、附着丧失水平(attachment loss, AL)。颊侧及舌侧的BOP情况,按照BOP结果分为H-BOP比例组(≥探诊出血比例中位数, H-BOP)及L-BOP比例组(<探诊出血比例中位数, L-BOP)。
1.5 统计学分析
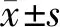
2 结 果
总计有171 名个体纳入本研究,其中单纯IFG的为22 名,单纯IGT的为82 名,二者均受损(IFG+IGT)的为67 名。BOP比例中位数为31%,以此结果分为H-BOP比例组(n=87,BOP≥31%)及L-BOP比例组(n=84,BOP<31%)。2 组患者其糖代谢异常的分布有统计学差异,H-BOP比例组中空腹血糖与糖耐量均受损患者的比例(51%)显著高于L-BOP比例组(27%), 2 组IFG及IGT的分布情况如表 1。
2 组患者的年龄、性别比例,吸烟者比例、高血压者比例并无明显差异,具体分布如表 2。
2 组患者的缺失牙数无明显差异,与L-BOP比例组在相比,H-BOP比例组的PLI、PD、AL均明显增加且差异有显著性(P<0.05),FG与OGTT值也明显上升,且差异有统计性(P<0.05),HbA1c与HOMA-IR虽然增高,空腹胰岛素水平虽然降低,但2 组差异并无显著性。具体结果如表 2。

表 1 2 组牙周炎患者的糖代谢异常分布情况 [n(%)]
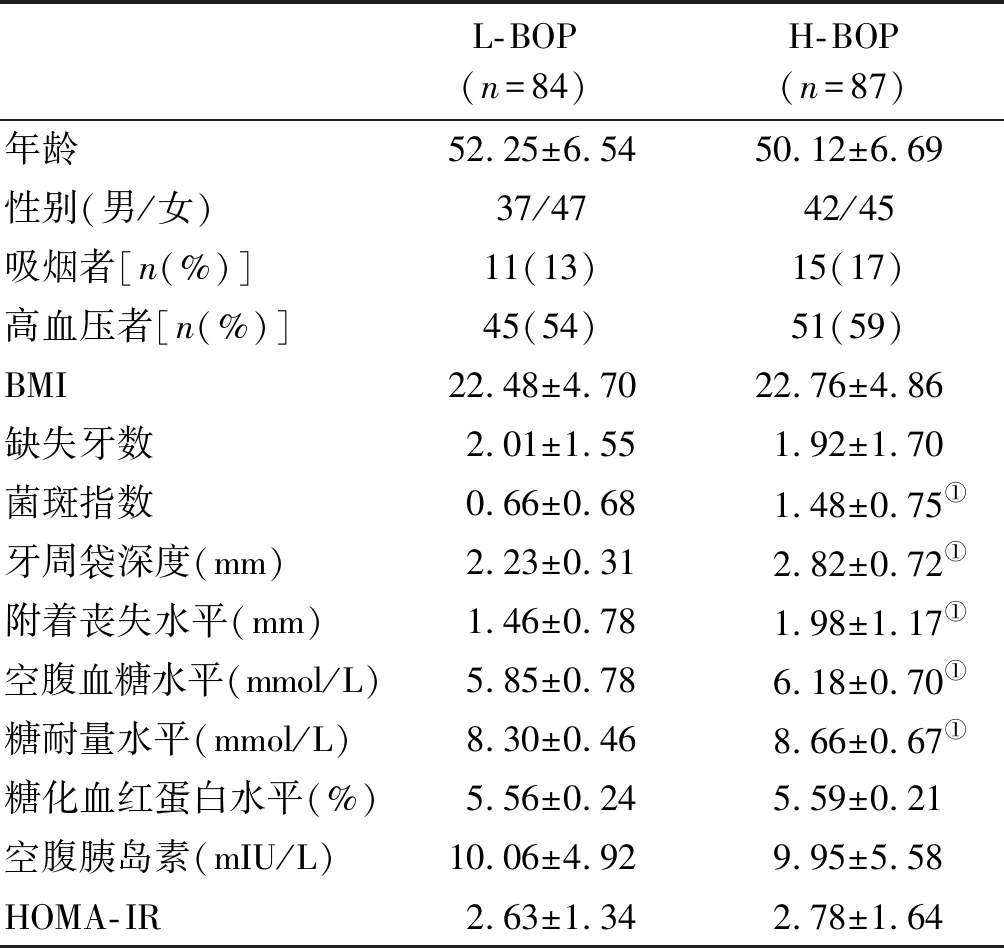
表 2 2 组患者的一般情况、牙周指数及糖代谢水平
将L-BOP比例组为一类,H-BOP比例组为一类作为因变量进行多因素二项Logistic回归分析,对年龄、性别、吸烟,高血压、BMI等指标调整后,对于糖尿病前期的患者,患者的FG每升高1 mmol/L,其为H-BOP比例的几率是L-BOP比例的1.33 倍(95%CI:1.08-1.55),患者的OGTT每升高1 mmol/L,其为H-BOP比例的几率是L-BOP比例的1.45 倍(95%CI:1.21-1.66),上述相关差异均有显著性。HOMA-IR升高时,患者为H-BOP比例的几率有增加(OR=1.20,95%CI:0.95-1.61),而HbA1c与空腹胰岛素升高时,患者为H-BOP比例的几率有减小(HbA1c:OR=0.89,95%CI:0.69-1.08;空腹胰岛素:OR=0.98,95%CI:0.92-1.06),但上述相关差异无显著性。具体结果如表 3。
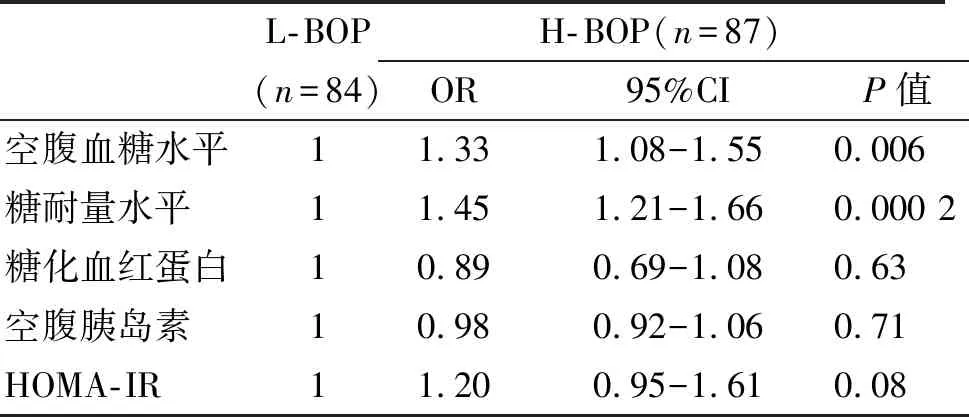
表 3 糖尿病前期患者糖代谢水平与BOP状态的多因素二项Logistic回归分析
以BOP为因变量,各血糖代谢异常为自变量进行多元线性回归分析,比较分析血糖代谢正常与异常两组BOP最小二乘均值,结果显示与空腹血糖正常的患者相比,空腹血糖异常的患者其BOP最小二乘均值明显升高(28%vs.17%),糖耐量异常的患者也有类似结果(34%vs. 23%),而糖化血红蛋白异常与高HOMA-IR上,其BOP最小二乘均值也会有升高,但差异并无显著性。具体结果如表 4。
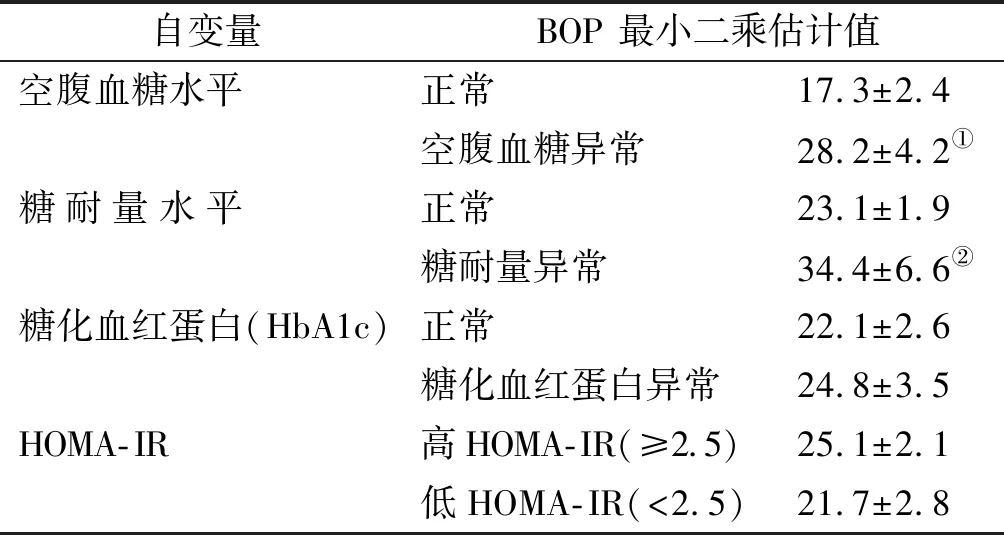
表 4 糖尿病前期患者糖代谢水平与BOP状态的多元线性回归分析
3 讨 论
本研究观察了糖尿病前期患者其糖代谢异常与牙龈炎症之间的关系,结果显示对于糖尿病前期伴有慢性牙周炎的患者,其空腹血糖受损、糖耐量受损均与BOP之间有着显著的相关关系,这也是目前国内为数不多的观察个体处于糖尿病前期状态时其糖代谢异常与牙周及牙龈炎症之间的关系[10]。
糖尿病前期患者其牙周炎症加重的风险明显增加,其空腹血糖异常及糖耐量异常与BOP情况之间的关系此前国外也有些类似的调查研究。Javed等[11]的调查结果显示对于糖尿病前期的患者,其BOP与糖代谢水平关系密切,其BOP比例及牙龈炎症水平与健康对照组相比显著升高。Lamster等[12]的观察结果也显示对于糖尿病前期患者,其探诊出血比例及PD≥5 mm位点比例比例均要高于健康对照组者。本研究也印证了上述学者的结论:糖尿病前期患者的FG每升高1 mmol/L,其为H-BOP比例的几率是L-BOP比例的1.33 倍,OGTT每升高1 mmol/L,其为H-BOP比例的几率是L-BOP比例的1.45 倍,与Andriankaja等[7]的调查结果类似:患者空腹血糖异常或糖耐量异常时,其牙周为H-BOP比例的几率显著升高(OR=5.5、3.6)。与此同时,本研究结果显示糖尿病前期的患者,H-BOP比例组的患者其菌斑指数(0.66vs. 1.48)、空腹血糖(5.85vs. 6.18 mmol/L)及OGTT水平(8.30vs. 8.66 mmol/L)要显著高于L-BOP比例组,说明牙龈炎症较重的患者更容易发生血糖代谢异常,发生糖尿病前期及糖尿病的风险更高,Choi等[13]的结果也发现慢性牙周炎患者的BOP、PD、AL水平与FG有密切关系,随着BOP及PD的加重,其IFG的风险也明显增加。这些都说明糖尿病前期患者其空腹血糖及糖耐量水平与BOP即牙周炎症有着密切相关关系。
本研究也通过HOMA-IR模型来评估糖尿病前期患者其胰岛素抵抗水平与BOP之间的关系,HOMA-IR与牙周炎症的相关关系已经被Lim等[14]研究所证实,本研究中H-BOP比例组虽然其HOMA-IR值要高于L-BOP比例组,但差异无统计学意义,HOMA-IR与牙周探出血之间也无显著的相关性。Perez等[15]的研究结果显示对于不吸烟的糖尿病前期患者,HOMA-IR与BOP之间无显著相关性。Timonen等[16-17]和Islam等[18]的结果也显示在剔除BMI的影响后,慢性牙周炎患者其HOMA-IR与牙周炎无明显相关关系。分析其原因,由于BOP主要反映患者的牙龈炎症水平,是牙周炎较为早期的症状之一,糖尿病前期患者其HOMA-IR水平虽然与牙周炎症可能相关,但可能只有在牙周炎症较重时才会有影响:Benguigui等[19]发现HOMA-IR与重度慢性牙周炎有相关关系。Perez等[15]的结果也显示随着HOMA-IR的升高,患者患有重度慢性牙周炎的几率增加(OR=1.51),差异有显著性,而患有中度慢性牙周炎的几率虽然有增加(OR=1.20),差异并无显著性。这些都说明HOMA-IR与牙周炎症有相关关系,但与BOP等反映牙周早期炎症指标之间的关系并不确定。
除了空腹血糖,糖耐量水平,美国糖尿病协会(ADA)将HbA1c在5.7%~6.5%也诊断为糖尿病前期[20],本研究中各组患者的HbA1c在5.45%~5.65%之间,处于HbA1c异常的边缘。结果与Perez[15]研究结果类似,H-BOP组与L-BOP组的患者其HbA1c差异并无显著性,二者之间也并无明显的相关关系。说明虽然都与糖代谢相关,但糖尿病前期患者其HbA1c水平与BOP的相关性要弱于FG、OGTT等指标。
与多数研究结果类似,本研究结果证实了糖尿病前期患者其糖代谢异常与BOP之间有相关关系,但也有部分研究结果与此并不一致:Noack等[8]结果显示糖耐量异常的糖尿病前期患者其BOP与健康者无显著差异,Cherry-Peppers等[9]和Kowall等[20]结果发现糖尿病前期的个体其糖代谢指标与PD及AL水平并无明显相关关系。分析其原因,一方面可能是调查样本量及人种差异的原因,另一方面对于糖尿病前期患者,国外研究中有些采用美国糖尿病协会(ADA)的诊断标准[21],其中包含了空腹血糖、糖耐量异常及糖化血红蛋白异常三项指标。由于检测方法的标准化程度不够、糖化血红蛋白测定的质量问题[22],目前国内临床工作中普遍采用空腹血糖异常及糖耐量异常对糖尿病前期进行诊断,基本不用糖化血红蛋白指标,诊断标准的差异可能也会对研究结果产生影响,随着检测方法标准化程度改善以及质量控制水平的提高,以后国内将糖化血红蛋白异常纳入糖尿病前期的诊断指标,会可以更好地与其类似研究结果进行比较分析。
综上所述,本研究结果显示糖尿病前期患者其血糖代谢水平与BOP有相关关系,随着FG及OGTT的增加,患者为H-BOP比例的几率显著增加,提示对于糖尿病前期患者来说,IFG、IGI是牙周H-BOP比例的危险因素,可能会加重其牙龈炎症。但本研究只是一横断面的调查研究,尚需进一步扩大样本量及前瞻性的队列研究来加以证实,今后对糖尿病前期伴慢性牙周炎的患者进行牙周系统治疗及血糖控制,观察其糖代谢指标与牙龈炎症的变化趋势,以期能够进一步明确二者的关系。
