新型冠状病毒肺炎患者消化系统损伤特点分析
2021-04-25杜君彦张浩
杜君彦 张浩
2020年2月,WHO将新型冠状病毒感染的肺炎命名为COVID-19。2019年12月至2020年3月,我国累计超八万余人被确诊为新型冠状病毒肺炎。目前,COVID-19已对全球公共卫生安全构成严重威胁[1-3]。新型冠状病毒主要侵犯呼吸系统,可导致呼吸窘迫、呼吸衰竭等严重的呼吸系统症状,一部分患者需进入呼吸危重ICU(RICU)治疗,并具有一定的病死率[4]。武汉大学中南医院的一项回顾性研究显示,约40%COVID-19患者可同时或短期内先后出现消化系统症状[5],但该研究并未分析患者出现消化系统损伤的原因,也未对消化道损伤的转归和预后进行进一步探讨。本文回顾性分析COVID-19患者消化系统损伤的临床特征,初步探讨合并消化系统损伤COVID-19患者的临床转归及预后。
1 资料与方法
1.1 临床资料 收集2020年1月17日到2020年2月14日本院收治118例COVID-19患者的临床资料,其中成人116例,儿童2例。(1)纳入标准:①新型冠状病毒核酸检测阳性;②临床资料完整。
1.2 临床分型及治疗 根据《新型冠状病毒肺炎诊疗方案(试行第七版修正版)》[6]。轻型:临床症状轻微,影像学未见肺炎表现。普通型:见发热、呼吸道症状,影像学可见肺炎表现。重型:符合以下任何1条:①呼吸窘迫,呼吸频率≥30次/min;②静息状态下,指氧饱和度≤93%;③动脉血氧分压/吸氧浓度≤300 mmHg(1 mmHg=0.133 kPa)。危重型:符合以下任何1条:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭,需ICU监护治疗。纳入研究的COVID-19患者均为普通型,其中11例成人患者在住院期间进展为重型,无进展为危重型患者。所有患者均给予抗病毒治疗(α-干扰素、洛匹那韦/利托那韦、阿比多尔),必要时联合抗菌药物治疗,重型患者给予糖皮质激素、丙种球蛋白,氧疗及呼吸支持。
1.3 数据收集 通过院内电子病历系统收集所有患者临床资料,如性别、年龄、既往病史、疫情接触史、临床症状及体征、实验室检查、胸腹部影像学检查、治疗措施及转归情况。
1.4 统计学方法 采用SPSS 21.0统计软件。计量资料符合正态分布以(±s)表示,采用独立样本t检验,非正态分布以M(Q1,Q3)表示,采用独立秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 纳入研究COVID-19患者的临床资料及实验室检查指标 见表1。
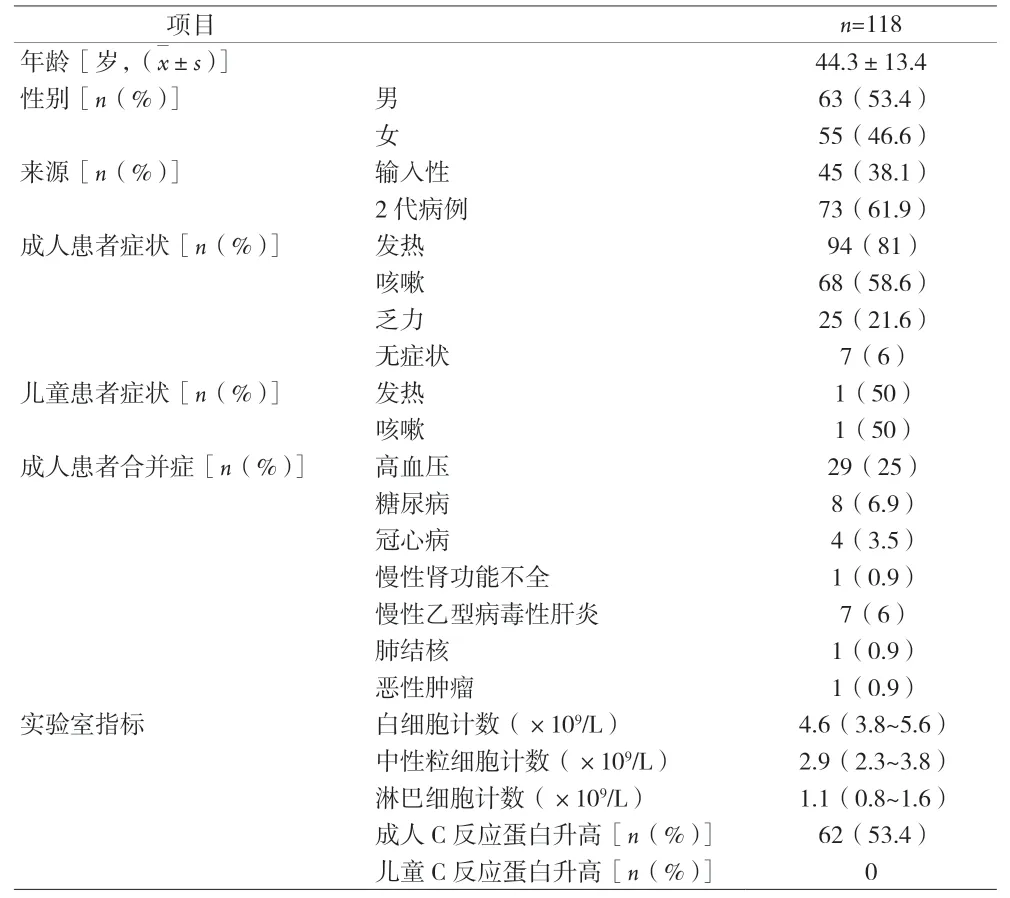
表1 纳入研究的COVID-19患者临床资料及实验室检查指标
2.2 COVID-19成人患者消化系统损伤的症状表现与肝功能指标水平 消化道损伤恢复时间为8.0(4.0~11.0)d,呼吸道损伤恢复时间为13.0(8.0~20.0)天,差异有统计学意义(P=0.02)。见表2。

表2 COVID-19成人患者消化系统损伤的症状表现与肝功能指标水平[n(%)]
2.3 COVID-19成人患者消化道系统损伤与出院时间的关系 消化道损伤患者的出院时间(23.2±7.5)d,无消化道损伤的患者出院时间(19.8±7.5)d,差异有统计学意义(P=0.015)。
2.4 COVID-19儿童患者的临床症状及预后 2例儿童患者均无消化系统损伤,主要表现为咳嗽、发热,症状分别持续第6天、第8天后好转,在入院第14天和第19天核酸检测均为阴性,解除隔离出院。
3 讨论
冠状病毒损伤消化系症状并不罕见,SARS患者可表现为腹泻(19%~50%),恶心和呕吐(19.6%)和腹痛(13.0%),部分患者出现氨基转移酶水平轻度升高,或晚期发展为肝功能障碍[7];MERS患者中约30%出现过呕吐、腹泻等胃肠道症状[8];COVID-19患者消化系统损伤的表现也时有报道。本资料结果显示,约47.4%的成人患者出现消化系统损伤,其中肝功能异常(35.3%)、腹泻(12.9%)、胃纳减退(10.3%)最常见,与YANG等[9]的报道结果相仿,提示COVID-19消化系统损伤与性别、年龄、基础疾病、是否为武汉输入等因素无相关(P>0.05)。
目前,COVID-19引起消化系统损伤的机制尚无定论,但其通过S蛋白与宿主表面的血管紧张素转化酶2(ACE2)蛋白分子相互作用感染宿主已被大家公认[10]。新型冠状病毒感染可引起食管复层上皮细胞、回肠、结肠吸收性上皮细胞的ACE2 功能及表达异常,AngⅡ增加刺激消化道产生炎性反应,扩张血管、抑制炎症作用的 Ang(1-7)减少,进而引起消化道炎症[11],因此COVID-19患者的消化道症状可能与ACE2的过度表达有关。CHAI等[12]通过两个独立队列的单细胞RNA-seq数据对健康肝脏组织ACE2的细胞类型特异性表达进行评估,研究证实胆管细胞高特异性表达新型冠状病毒受体ACE2,而肝细胞的ACE2表达水平很低。本资料结果显示,COVID-19患者入院时ALT、AST、ALP、GGT均有不同程度升高,可见除了病毒直接与ACE2阳性表达的胆管细胞结合导致胆管功能障碍外,全身炎症反应、呼吸道窘迫综合征、免疫损伤、药物诱导、肝脏缺血再灌注等也可导致继发性肝损伤[13-14]。研究认为,COVID-19的消化系统损伤多发生于疾病早期,大部分呈自限性[14-15]。本资料结果显示,消化道症状持续时间约8.0(4.0~11.0)d,经治疗预后良好,与国内其他地区报道相符;而呼吸道症状持续时间较长,约13.0(8.0~20.0)d,并且少数患者在咽拭子病毒RNA转阴后仍持续存在,是否与痰液RNA复阳相关,仍需进一步分析。
COVID-19患者中轻型、普通型均预后良好,病死率低[16]。本组COVID-19患者均为普通型,其中11例进展为重型患者,2例伴有消化道症状,但经治疗后均全部治愈出院;116例成人患者平均住院时间(21.2±7.6)d,亚组分析提示消化道损伤患者平均住院时间(23.2±7.5)d,无消化系统损伤患者平均住院时间(19.8±7.5)d。作者认为,COVID-19患者出现消化道损伤,虽然会延长住院时间,但与病情进展或死亡无相关,因此,临床治疗时肺炎呼吸道症状与消化道症状治疗应并重。本组2例儿童患者,主要表现为发热、干咳,无消化道症状,且症状均在2周内恢复,与之前报道相符[17],但因样本量太少,仍需大样本研究支持。
综上所述,普通型COVID-19患者约50%可发生消化系统损伤,大多程度轻,恢复快,但会延长患者住院时间。
