头颈部肿瘤螺旋断层放疗颈部剂量优化的研究
2021-04-25
(蚌埠医学院第一附属医院 放疗科,安徽 蚌埠 233004)
0 引言
放疗在头颈部肿瘤的治疗中应用非常广泛,螺旋断层放疗(Tomotherapy)与常规调强放疗相比,在头颈部肿瘤治疗中可以提高靶区的均匀性与适形度,但同时其颈部低剂量的照射范围有所增加[1]。以往的文献对颈部非危及器官区域的保护及降低照射剂量的报道较少。颈部皮肤淋巴水肿[2]是头颈部放疗的常见放疗反应,严重时会影响病人的治疗效果与生活质量。本研究通过设置颈部保护区,探讨两种优化方法在头颈部肿瘤螺旋断层放疗计划中对降低颈部剂量的优劣。
1 材料与方法
1.1 一般资料
随机选取20 例在2018 年6 月至2019 年12月实施头颈部肿瘤螺旋断层放射治疗计划的患者,其中喉癌8 例,舌癌5 例,口咽癌7 例。
1.2 肿瘤靶区
所有患者均由医师勾画临床靶区。临床靶区包括原发肿瘤靶区PGTV 与计划靶区PTV,PGTV剂量为60~66Gy/30 次,PTV 剂量为54~56Gy/30次。危及器官(脊髓与两侧腮腺)由医师勾画。
1.3 治疗计划设计
医师使用Pinnacle V9.8 TPS 计划系统勾画靶区与危及器官,传入Tomotherapy 工作站由物理师进行剂量计算。计划设计的常用参数:射野的宽度选择2.5cm,螺距为0.43,调制因子选择2.5,射线能量是6MVX 线。分两组进行剂量优化比较,正常组的计划是对靶区与危及器官分别进行剂量限制,多次优化后选择达到临床剂量要求的计划;优化组在正常组优化参数不变的基础上,将增加一个颈部皮肤剂量参数Neck 的剂量限制,Neck 参数为PTV 所在CT 横断层面皮肤轮廓内收3mm,再减去靶区所在区域,剂量计算的优先级别放于最后。为保证计划评估的一致性,要求PGTV 和PTV的100%处方剂量体积(V100)达到95%,且两者的110%处方剂量的体积(V110)<10%,脊髓最大点剂量(Dmax)<45Gy,两侧腮腺的V30 <50%。
靶区剂量评价参数:均匀性指数(homogeneity index,HI)与适形度指数(Conformity index,CI)。Dmean 表示的是平均剂量。
1.4 统计学分析
使用SPSS 21.0 统计软件进行数据分析,利用配对t检验比较两组放疗计划的剂量学差异,P <0.05 为差异有统计学意义。
2 结果
对两种优化方法的靶区与危及器官的剂量参数进行统计分析。表1 两组计划靶区PGTV 与PTV 的CI、HI 没有明显差异(P>0.05)。表2 两组计划的脊髓最大点剂量Dmax 差异不明显,两侧腮腺的V30与Dmean 差异无统计学意义。优化组颈部剂量Neck的V5 未见明显差异,但是优化组颈部剂量的Dmean以及V10、V20、V30、V40 与V50 明显降低(P<0.01),差异有统计学意义,且优化法MU(跳数)明显低于正常组,优化组比正常组平均减少2.7%。
表1 两组治疗计划靶区剂量参数比较()
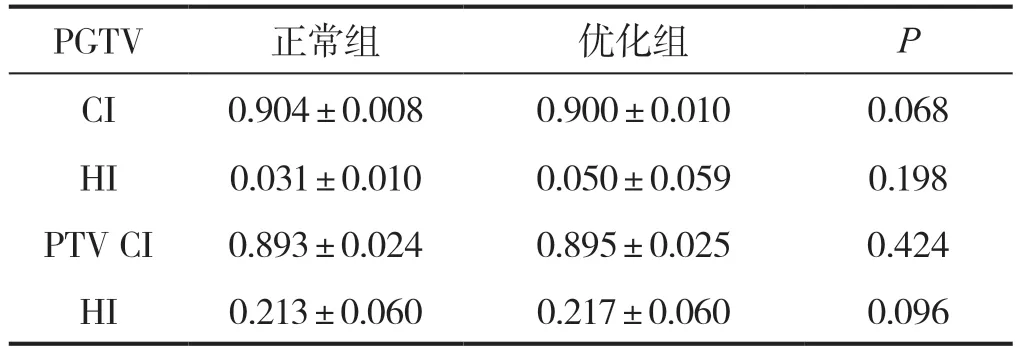
表1 两组治疗计划靶区剂量参数比较()
表2 两组治疗计划危及器官剂量比较()

表2 两组治疗计划危及器官剂量比较()
3 讨论
颈部淋巴水肿是头颈部肿瘤放疗的常见临床反应,射线可以直接破坏淋巴管,使其回流受阻,颈部肌肉组织受损后活动受限,可以进一步加重淋巴水肿。螺旋断层放疗在头颈部恶性肿瘤放疗中能够增加靶区的适形度与均匀性,降低腮腺、脊髓的照射剂量,与其他调强放疗相比较,增加了靶区以外的其他区域的照射剂量。有报道[3-4]称螺旋断层放疗与容积调强放疗增加了颈部的照射剂量,有学者[5]认为可能是螺旋断层放疗的无均整器治疗模式,使用了高射线剂量率,导致其在皮肤浅层区域产生的剂量增加。
黄娟等[6]通过在鼻咽癌颈部前侧设置保护区降低颈部前侧的照射剂量,减少了颈部水肿的发生。我们在研究时是将颈部结构作为单独Neck 来进行剂量限制,结果是颈部V10-V50 的剂量明显下降,可能是多射野照射,而射野照射的区域都会有低剂量存在,使得颈部V5 的剂量几乎接近100%,且在优化中无法降低其照射剂量;优化组颈部V40与V50 剂量的下降与V20 及V30 的约束条件成正相关。优化组的机器跳数(Mu)也比正常组明显减少,平均下降了2.7%,对应的治疗时间也会缩短。在螺旋断层放疗时,我们为了提高治疗的精准度,会在病人每次的放疗前都进行MVCT 扫描以做摆位修正。病人的治疗时间大约在十分钟左右,有时病人很难保持一个固定姿势,治疗时间的缩短有利于提高放治疗的准确度[7-9]。
综上所述,在头颈部肿瘤放疗的颈部增加约束条件的优化法能更好地降低颈部低剂量的照射,同时可以减少治疗时间,提高机器利用率。
