听性脑干反应在婴幼儿分泌性中耳炎中的诊断价值
2021-04-20张鸿雁黄顺祥
张鸿雁,黄顺祥
分泌性中耳炎(otitis media with effusion,OME) 指的是中耳腔积液但不伴有鼓室和乳突急性感染的症状和体征[1],多数患者合并传导性听力损失,若不及时治疗,可导致永久性感音性神经性听力损失[2],甚至会导致语言发育延迟和听觉剥夺[3]。发育中的婴幼儿咽鼓管结构短而且粗,咽口和鼓口大致水平,这些中耳裂结构使婴幼儿容易罹患中耳炎。迄今为止,检测中耳积液的“金标准”仍然是鼓膜穿刺,很难被家长接受,还可引起并发症,不能作为常规诊断程序使用[4]。目前临床诊断主要依靠声导抗筛查、颞骨薄层CT和听性脑干反应(ABR)的联合应用[5]。本研究主要进一步探讨ABR在儿童康复科婴幼儿OME中的诊断价值,现将结果报道如下。
1 资料与方法
1.1 临床资料
选取2017年1月至2019年12月在驻马店市第一人民医院神经电生理室进行ABR筛查确诊为OME的227例婴幼儿进行统计分析,年龄18 d至3岁,早产儿按40周为足月龄进行换算。参照相关资料[6],并根据我们工作中的经验,将ABR异常患儿分为以下3种类型:①周围性损害(包括感音神经性损害和传导性损害,OME为传导性损害):Ⅰ、Ⅲ、Ⅴ波或者Ⅰ波为主各波分化不良,伴或不伴波幅降低,低于对侧耳50%以上,或不出波,当105 dB不能引出波形或分化不良时进行120 dB超强刺激;②中枢性损害:I波分化良好,Ⅲ、Ⅴ波中1~2个波分化不良或者Ⅲ、Ⅴ波潜伏期明显长于同年龄段正常值,或者Ⅲ-Ⅴ峰间期延迟,或Ⅲ-Ⅴ/ Ⅰ-Ⅲ>1;③混合性损害:同一患儿周围性损害与中枢性损害并存者;包括同一侧或双侧耳中枢并周围性损害,或者一侧耳中枢性损害并另一侧耳周围性损害。周围性损害与混合性损害中联合声导抗筛查和颞骨薄层CT确诊为或合并OME者纳入本研究标准。
1.2 听力测试方法
ABR测试仪器为MEB-9404C诱发电位仪(日本光电)。患儿均使用10%水合氯醛灌肠,室温22~25℃,入睡后测试。采用平卧位,按国际脑电图10-20系统安放电极,使用一次性粘贴电极;记录电极置于同侧测试耳后乳突(A1/A2),参考电极置于颅顶正中(Cz),地电极置于前额正中(FPz),各电极阻抗<20 kΩ。带通100~3 000 Hz,扫描时间10 ms,灵敏度0.2~1 μV,常规0.5 μV。耳机给声、Click刺激方式(“咔哒声”单耳短声刺激)、极性交替,声刺激强度采用声压级SPL(参数设置中,将nHL Ref修正为0 dB)计量,常规刺激强度为105 dB、对侧耳给予65 dB白噪声掩蔽,不出波或分化不良者刺激强度增加至120 dB、对侧耳80 dB白噪声掩蔽。声刺激频(速)率为11 Hz,预设叠加平均次数1 024次,或实时观察至波形稳定为止,每侧至少重复两轮叠加平均过程,分化不良或重复性差者需反复多次确认,以确保结果的准确性。
观察指标:分别测定ABR的Ⅰ、Ⅲ、Ⅴ各波潜伏期(PL)及波峰间期(IPL)及V波阈值,Ⅲ-Ⅴ/Ⅰ-Ⅲ比值,左右耳波潜伏期及波峰间期的耳间差(ILD);Ⅴ波阈值测定采用预估法,从高到低进行测评,每5 dB作为一个阶梯,直至Ⅴ波消失的上一阶段作为Ⅴ波阈值,Ⅴ波阈值≤ 30 dB为正常指标。各年龄段正常范围参照潘映辐标准[7]。
1.3 统计学方法

2 结果
2.1 患儿基本资料
行ABR筛查共2 177例婴幼儿,年龄18 d至3岁,早产儿按40周为足月龄进行换算。受检者中ABR正常1 586例,其中男1 011例,女575例。ABR异常591例,其中中枢性损害283例中男224例,女59例;周围性损害(感音或传导异常)237例中男172例,女65例;混合性(中枢并周围)损害71例中男59例,女12例;周围性和混合性损害中确诊OME 227例,其中男 169例,女58例。周围性损害与混合性损害中联合声导抗筛查和颞骨薄层CT确诊OME共227例,占总体受检患儿的10.4%。其中男169例,女58例。
2.2 OME患儿单双耳听力受损结果比较
确诊OME 227例患儿中单耳受损141例,占确诊患儿的62.1%;双耳受损86例,占确诊患儿的37.9%,单、双耳受损比较差异有统计学意义。结果详见表1。
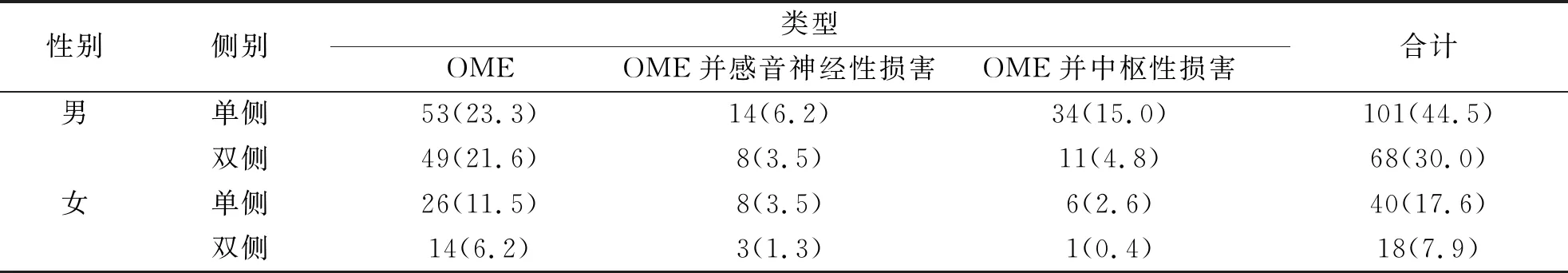
表1 OME患儿性别与其单、双耳听力受损类型比较[例(%)]
2.3 OME患儿各波潜伏期及峰间期结果比较
确诊OME患儿中,各波潜伏期及峰间期结果统计,时限延迟均大于本实验室同年龄组2sd(标准差,sd)。各波潜伏期及峰间期>2sd且≤5sd为轻度延迟,>5sd为显著延迟;约90%的患儿为显著延迟。结果详见表2。

表2 OME患儿性别与各波潜伏期及峰间期结果比较[例(%)]
2.4 OME患儿Ⅴ波阈值检测结果比较
OME患儿包括单纯OME和OME并中枢性损害两类,其中Ⅴ波阈值最低为40 dB,最高为110 dB;本组227例患儿共计313耳受损;Ⅴ波阈值增高以60~90 dB多见,占总确诊患儿的88.5%。结果详见表3。

表3 OME患儿Ⅴ波阈值检测结果比较[例(%)]
统计学资料显示,各亚组(低分贝组到高分贝组)之间比较差异有统计学意义(P<0.05);各亚组间两两比较差异均有统计学意义(P<α')。结果详见表4。
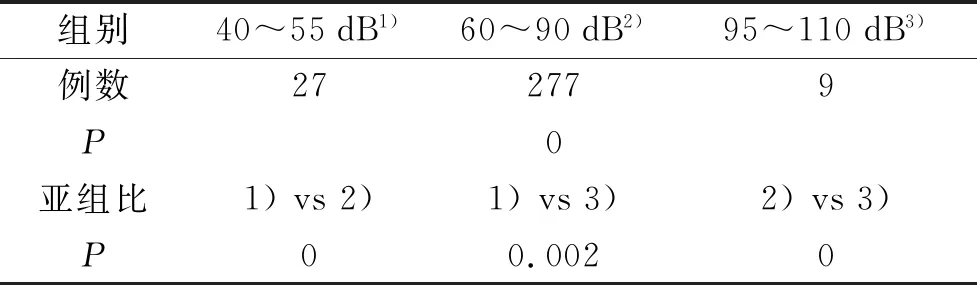
表4 OME患儿Ⅴ波阈值亚组异常结果比较
2.5 单纯OME与OME合并症患儿结果比较
确诊患儿中单纯OME与感音神经性损害及中枢性脑损害合并症共存。结果详见表5。

表5 单纯OME与OME合并症结果比较[例(%)]
2.6 OME患儿不同年龄段的检测结果比较
统计学资料显示,各亚组(不同年龄段)之间比较差异有统计学意义(P<0.05);各亚组两两对比:7~9月龄组和1~3岁组,10~12月龄组和1~3岁组差异无统计学意义(P>α'),其他亚组比较差异均有统计学意义(P<α')。结果详见表6、7。典型病案举例见图1。

表6 不同年龄段OME患儿检测结果比较[例(%)]

表7 OME患儿不同年龄亚组ABR异常结果比较

图1 患儿,李某某,男,足月产,3个月零9 d,双耳各波潜伏期显著延迟,Ⅰ波著;Ⅰ-Ⅲ、Ⅲ-Ⅴ峰间期均在正常范围;双耳声导抗“B型”曲线,按OME治疗1个月后完全康复;治疗前后图形及数据。A:康复治疗前ABR波形及Ⅴ波阈值;B:康复治疗后ABR波形及Ⅴ波阈值。
3 讨论
听性脑干反应(ABR)的起源是声音刺激引起耳蜗→听神经→听神经核→脑干各级神经核的电反应过程,它可以客观评价听功能和中枢神经系统的发育,对早期发现听觉损害有重要的意义。外界声音传入内耳的过程既有空气传导(通过鼓膜和听骨链传入内耳),也有骨传导(通过颅骨传导到内耳);正常情况下以空气传导为主。空气传导声波的过程可以简化为外耳→鼓膜→听骨链→前庭窗→内耳淋巴→螺旋器→听神经→听中枢。从听觉生理功能区分:外耳集音,中耳传音,内耳感音[8]。OME患者的病变为中耳传音障碍,没有特异性的症状和体征,但是通过ABR筛查可以发现。
本组资料确诊OME患儿占儿童康复科正常体检婴幼儿的10.4%,与既往报道的14.2%接近[9];本组资料结果显示:OME患儿中单耳受损141例,占确诊患儿的62.1%;双耳受损86例,占确诊患儿的37.9%,单耳受损比例明显高于双耳,与既往报道单双耳受损比例接近不太一致[10];且部分患儿康复治疗过程中出现单耳继发双耳或者耳侧别在治疗中发生改变的现象。
本组资料显示,OME患儿ABR检测以Ⅰ波为主各波潜伏期呈不同程度延迟和Ⅴ波阈值增高,以波形分化良好、潜伏期显著延长(>5sd)为特征的特异性改变(约90%的患儿)。除少数合并中枢性脑损害患儿外,波间期均在正常范围,这与沈翎等[10]的报道一致。推测其可能的病理机制:在OME患儿中,声音通过中耳向内耳传递的过程遇到了阻力[4],导致正常强度刺激时声音传播过程中的延迟;由于其为传导障碍而非真正的感音障碍,故出现I波为主各波潜伏期显著性延迟但分化良好的独特波形,此可与感音性及中枢性病变的波形进行鉴别。本研究中Ⅴ波引出阈值增高,以60~90 dB多见,占总确诊患儿的88.5%;40~55 dB阶段和95~110 dB阶段明显少见。低分贝组到高分贝组对比及各亚组间两两比较差异均有统计学意义(P<α')。这与ABR中枢性损害的Ⅴ波阈值引出正常或轻度升高和感音神经性聋患者Ⅴ波阈值引出多数显著升高或各波完全引不出波形有明显区别。且确诊患儿即使各波潜伏期显著延迟和Ⅴ波引出阈值显著升高,波形也绝大多数分化良好,这与感音神经性损害中异常患儿多出现波形分化不良、波幅明显降低、Ⅰ波甚至所有波形不能引出有极大区别。少数患儿波Ⅰ或波Ⅰ、Ⅲ消失,考虑合并感音神经性聋可能性大[11]。本组数据提示,在神经电生理检查工作中若出现前述的ABR典型改变,存在OME的可能性非常高,应及时与儿童康复科医生和其家属及时沟通,进行进一步的筛查了解,以免贻误病情。
本组资料227例OME患儿中确诊单纯性OME 142例(62.6%),OME伴感音神经性损害33例(14.5%),OME伴中枢性损害52例(22.9%),提示传导性听力损失与感音神经性损失和中枢性脑损害等疾病常见共存,康复治疗时除考虑OME治疗外,应进行综合评估和治疗。
本组资料统计了儿童康复科各年龄段确诊人数占OME患儿比例,其中1~3月龄为52.0%,4~6月龄为30.4%,7~9月龄为10.1%,10~12月龄为3.1%,1~3岁为4.4%。统计学资料显示,各亚组之间比较差异有极显著意义(P<0.001);各亚组两两对比,7~9月龄组和1~3岁组,10~12月龄组和1~3组岁差异无统计学意义(P>α'),其他亚组对比差异均有统计学意义(P<α')。总体数据显示,以6月龄以下患儿OME发病率较高,尤以1~3月龄较为显著,6月龄,特别是9月龄后发病率显著减少,提示我们在儿童康复工作中早期开展婴幼儿ABR筛查对于患儿早期诊断、早期治疗具有重要的临床意义。
综上所述,ABR在OME的诊断中具有特异性好、敏感性高的特点,在进行婴幼儿OME的诊断时应该考虑这一特点。颞骨薄层CT可以了解患儿听骨链及内耳情况,对于听力损失较重的患儿可以明确有无合并听骨链和内耳异常。但是CT检查费用偏高,而且存在辐射,所以一般不建议作为诊断婴幼儿OME的常规检查。正常人鼓室导抗图为A型,而OME患者鼓室导抗图多呈现B或C型,对鼓室积液、中耳明显黏连,咽鼓管功能障碍和中耳负压,可有明确提示意义[ 8,12],但敏感性不高,常出现假阴性。任何一项单独检查项目都不能全面反映中耳和听力的状况,诊断OME需要临床综合性检查,结合听力下降的病史、鼓膜情况、鼓室导抗图和(或)ABR综合判断有无中耳腔积液。以传导性听力损失程度判断有无中耳腔积液有较高的特异性。
OME的临床症状主要表现为听力下降、轻微的耳痛和耳胀满感,婴幼儿因为不能明确表达,就会表现出对周围声音反应差、抓耳、易激惹和睡眠易醒等非特异性临床表现,所以婴幼儿OME的这些症状很难被家长发现。据WHO统计,全球超过80%的3岁以下儿童曾罹患中耳炎,其中近半数儿童经历过超过两次的发作[13]。部分迁延不愈的患儿甚至需要人工耳蜗植入术[14],给患儿、家庭和社会带来沉重且不可挽回的经济和精神负担。早期发现、早期诊断、早期治疗、早期治愈、阻止病情进一步进展,对于挽救婴幼儿听力具有重要的社会和经济价值。虽然目前ABR不是OME最理想的诊断手段,但却是目前婴幼儿听力诊断的必用程序,检查手段安全、简单、快捷、方便、无创、无辐射,并不额外增加患者的检查程序和经济负担,可为婴幼儿OME的诊断提供具有重要价值的资料[4];当患儿ABR呈现特征性波形改变时必须提醒家长及临床医生引起足够重视。
应用ABR检测对判断婴幼儿OME的侧别、持续时间、严重程度、是否存在合并症以及康复治疗方案设定、预后判断等具有重要的临床意义。我们对儿童康复中婴幼儿OME的ABR检测的认识还有很多不足之处,需要进行循证医学的多中心深入性研究。
