颈部增强CT在继发性甲状旁腺功能亢进症术前评估中的应用
2021-04-13孟娇李心海陈昊路宋春轶李华
孟娇,李心海,陈昊路,宋春轶,李华
1.浙江大学医学院附属邵逸夫医院下沙院区 肾内科,浙江 杭州 310016;2.浙江大学医学院附属邵逸夫医院下沙院区 放射科,浙江 杭州 310016;3.浙江大学医学院附属邵逸夫医院 头颈外科,浙江杭州 310016
继发性甲状旁腺功能亢进症(secondary hyperparathyroidism,SHPT)是慢性肾病相关性矿物质及代谢紊乱疾病的重要组成部分,也是尿毒症患者的常见并发症[1]。长期的SHPT严重影响尿毒症患者的预后,增加患者心血管疾病的发生率及病死率[2]。全段甲状旁腺素(intact parathyroid hormone,iPTH)水平显著升高、内科治疗无效且有相关临床症状和体征的慢性肾脏病患者常需行甲状旁腺切除术(parathyroidectomy,PTX)[3]。PTX治疗可以快速有效降低患者的iPTH水平,提高肾脏替代治疗患者生存率[4];但术后仍有10%~30%的患者会出现SHPT症状持续或复发[5-7]。PTX术前对甲状旁腺数量和位置的准确评估是手术成功的关键,但甲状旁腺腺体体积较小,数目及位置不固定,术中能否找到所有甲状旁腺是手术的难点之一。本研究通过回顾性分析首次行PTX的47例SHPT患者临床资料,评价颈部增强CT进行PTX术前评估的价值。
1 对象和方法
1.1 对象 收集并分析2018年1月至2019年10月间在浙江大学医学院附属邵逸夫医院首次行PTX的47例SHPT患者的临床资料,所有患者均存在手术指征,手术指征参照改善全球肾脏病预后组织(Kidney Disease:Improving Global Outcomes,KDIGO)指南和中国慢性肾脏病矿物质和骨异常诊治指南[3,8]。47例患者均为维持性血液透析状态并且无尿的慢性肾脏病CKD5期患者;手术方式包括甲状旁腺全切术和甲状旁腺近全切术;术前47例患者均通过颈部增强CT、彩色多普勒超声、99mTc-MIBI核素显像3种影像学对病变甲状旁腺进行定位,且术后3 d iPTH均下降到200 pg/mL以下。本研究已通过浙江大学医学院附属邵逸夫医院医学伦理委员会批准,患者签署知情同意书。
1.2 检查方法 增强CT检查:使用Siemens Somatom 64层螺旋CT,患者呈仰卧位,扫描范围从颅底至胸廓入口,先平扫后行增强扫描,注射药物为碘海醇造影剂(100 mL含30 g碘),注射剂量为85~90 mL,注射速率为3~4 mL/s,开始注药后30、60 s分别进行动静脉期扫描。将采集的原始数据在ADW4.5工作站上进行矢状位、冠状位及轴位重组,对甲状旁腺的大小、形态、密度、动态增强后的强化特点及与邻近器官、血管结构之间的关系进行分析。结果由2名具有10年以上临床经验的副主任医师独立阅片,在先前不知情的情况下对图像上的病灶进行分析诊断,产生分歧时协商达成一致。超声检查:使用Philips iU22、HD15及Acuson Sequoia 512彩色超声诊断仪,超声探头频率为4~12 MHz。患者呈仰卧位,充分暴露颈前区,观察腺体形态、边界、回声,记录腺体数目、部位、大小等情况。所有超声检查及报告均由资深超声医师完成。99mTc-MIBI核素显像检查:使用Siemens Symbia T2型SPECT/CT机,采用99mTc-MIBI/99mTcO4-减影法。静脉注入显像剂99mTcO4-185 MBq,30 min后行前位甲状腺显像,次日静脉注入99mTc-MIBI 740 MBq,分别于30 min和120 min后显像,由99mTc-MIBI图像减去99mTcO4-甲状腺影像获得甲状旁腺影像。99mTc-MIBI核素显像检查结果由两位资深核医学医师分析。
1.3 观察指标 以术后病理检查结果为金标准,比较颈部增强CT、超声及核素显像3种影像学方法对甲状旁腺诊断的敏感度、特异度的差异;获取增强CT相对应的增生甲状旁腺的三维径线和该甲状旁腺标本完整切除后的三维径线,分析两者所测甲状旁腺最大长径的相关性和一致性。
1.4 统计学处理方法 采用SPSS25.0对数据进行统计分析。计量资料符合正态分布的用±s 表示,手术前后比较采用配对t 检验;非正态分布的用M(P25,P75)表示,用秩和检验进行分析。计数资料用χ2检验或Fisher’s确切概率法进行组间比较。采用二元线性回归分析评价增强CT测量的甲状旁腺最大径和术后大体病理标本测量的最大径间的相关性,用Bland-Altman分析两组数据的一致性。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 47例患者均为已行规律血液透析伴SHPT拟行首次PTX手术治疗患者,男24例,女23例,年龄36~72(49.4±10.4)岁;中位透析龄96(72,120)个月。所有患者均为无尿并接受规律透析,血液透析为每周3次,每次4 h。
2.2 血生化指标变化 患者术后3 d的血钙、血磷、血iPTH水平均较前明显下降,差异均有统计学意义(P<0.001)。术后3 d的血碱性磷酸酶(serum alkaline phosphatase,ALP)水平较术前无明显变化,差异无统计学意义(P>0.05),见表1。
2.3 术前影像学检查诊断效能 47例患者中有21例行甲状旁腺全切除术,26例行甲状旁腺近全切除术,47例患者经手术检出甲状旁腺共180枚,均为常位甲状旁腺,其中39例患者发现4颗甲状旁腺,5例患者发现3颗甲状旁腺,2例患者发现2颗甲状旁腺,1例患者发现5颗甲状旁腺;颈部增强CT、彩色多普勒超声、99mTc-MIBI核素显像检出的甲状旁腺数分别为181枚、115枚、100枚,其中明确为甲状旁腺数分别为178枚、114枚、98枚,误诊数分别为3枚、1枚、2枚,漏诊数分别为2枚、66枚、82枚。增强CT误诊的3枚甲状旁腺,1枚术后病理明确为淋巴结组织,2枚术后实际病理明确为甲状腺组织,见图1;漏诊的2枚甲状旁腺均提示为可疑融合,见图2。47例患者每例均按共有4个甲状旁腺计算,共188颗甲状旁腺,以病理结果为金标准,分别计算出3种影像学诊断甲状旁腺的敏感度和特异度。增强CT的敏感度优于彩色多普勒超声(χ2=10.629,P=0.001)和99mTc-MIBI核素显像(χ2=7.511,P=0.006),3 种影像学诊断特异度差异均无统计学意义(P >0.05),见表2。

表1 患者PTX手术前后血生化指标比较(n=47)

图1 39岁SHPT患者右上位甲状腺组织(箭头示)误诊为甲状旁腺,CT影像表现为甲状腺右上极后方稍低密度结节影,术后病理为甲状腺组织伴淋巴细胞浸润

图2 68岁SHPT患者右下位甲状旁腺(箭头),CT影像表现为甲状腺右下极后方低密度结节影伴局部囊性变,似为两枚融合,术后病理为两颗增生的甲状旁腺
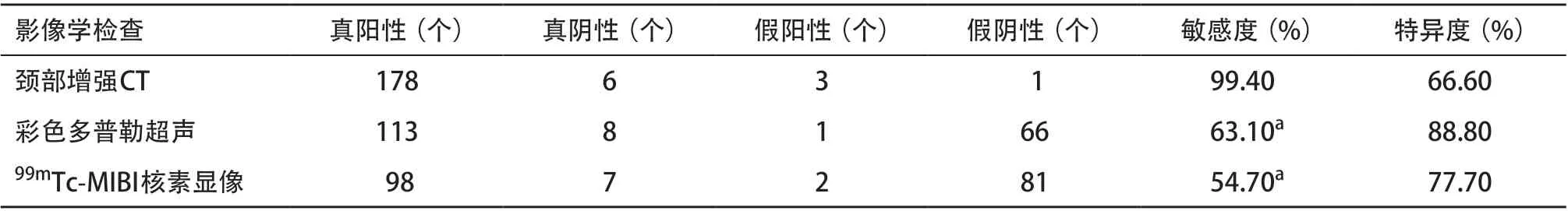
表2 3种影像学检查方法诊断效能比较
2.4 术前增强CT测量甲状旁腺最大径和术后病理测量结果分析 收集增强CT相对应的增生甲状旁腺的三维径线和该甲状旁腺标本完整切除后的三维径线,CT三维测量的最大长径为12.20(9.80,15.10)mm,大体病理测量的最大长径为16.00(12.00,20.00)mm。以大体病理测量结果作为金标准,对其中完整切除的143颗甲状旁腺的CT测量结果和病理标本测量结果进行线性回归分析,显示增强CT和术后病理测量结果具有良好的相关性(r=0.777,P<0.001),见图3。对两者的测量结果进行Bland-Altman一致性分析,有4.19%(6/143)的点在一致性界限范围以外,见图4。从临床上考虑,这种差异是可接受的,因此这两种方法具有较好的一致性。

图3 CT测量与大体病理测量结果的线性回归分析

图4 CT测量与大体病理测量结果的一致性分析(中间一条虚线表示平均偏差,上、下两条虚线表示偏差均值的95%CI)
3 讨论
SHPT是终末期肾脏病患者最常见并发症之一,是导致心脑血管事件的主要原因,可以引起患者骨痛、骨折、贫血、瘙痒等,与患者的不良预后密切相关。PTX可以快速降低SHPT患者PTH水平,纠正钙磷代谢紊乱,有效缓解患者骨痛、肌无力、瘙痒等症状,并可以降低患者的全因死亡率和心血管死亡率[9-10],是治疗难治性SHPT有效的治疗方案。但SHPT术后有较高的复发率[11-12],没有完全切除甲状旁腺是其主要原因,因此术前及术中找到所有甲状旁腺并切除是手术成功的关键。
目前甲状旁腺术前定位方法均为影像学手段,主要包括超声、CT、核素显像(SPECT/CT等)以及MRI。现有报道的关于各种影像学检查尤其是超声和99mTc-MIBI核素显像诊断甲状旁腺的敏感度结果相差较大[13-14]。超声检查价格低廉、操作简便、安全无创,是目前临床诊断甲状旁腺病变最常用的检查手段,但超声诊断比较依赖超声医师的经验和技术。99mTc-MIBI核素显像对于异位甲状旁腺定位较好,同时又可以功能显像,能够显示病灶功能状况,是近些年来应用越来越广泛的定位方法。但由于99mTc-MIBI核素显像是功能显像,对体积小、亢进程度不高、放射性摄取接近本底的病灶容易漏诊;对于多发聚集病灶,不易明确分辨甲状旁腺的数目;同时也由于检查仪器要求较高,检查价格偏贵,检查耗时,限制了此技术在临床的广泛开展和应用。
本研究显示增强CT、彩色多普勒超声、99mTc-MIBI核素显像的敏感度分别为99.40%,63.10%和54.70%,增强CT的敏感度明显优于彩色多普勒超声和99mTc-MIBI核素显像。本研究中CT对SHPT患者甲状旁腺诊断的敏感度与已报道的相关研究[15-16]具有较高的一致性。此外本研究显示颈部增强CT测量甲状旁腺最大长径结果与病理结果具有良好的相关性和一致性,提示CT术前评估甲状旁腺大小准确可靠。颈部增强CT扫描检查的分辨率较高,定位解剖位置更加准确,同时通过动态增强可以更好与血管、淋巴结等周围组织区分,可以用于评估病变甲状旁腺的大小、结构、形态以及与周围邻近结构的关系,对明确增生甲状旁腺的数目及大小、制定合理的手术方案、评估手术切除的可行性具有重要的临床意义。但是增强CT检查也有一定的局限性:对于异位病灶比如对位于纵隔、甲状腺等内的病灶容易漏诊;考虑造影剂对于肾功能的影响[17],对于尚未开始透析但仍有残余肾功能的SHPT患者应用受限。
颈部增强CT能准确定位SHPT患者增生的甲状旁腺,尤其是常位甲状旁腺,能够清楚显示病灶特点以及其与周围组织结构的关系,并在评估甲状旁腺大小中具有一定的准确性,有助于提高PTX手术的有效率及安全性。对于已经规律血液透析的难治性SHPT患者,颈部增强CT是增生甲状旁腺术前定位与评估的有效检查手段,可为临床提供准确的解剖信息和数据。
