危重孕产妇多学科联合救治的疗效分析*
2021-04-12任应强刘思秀张春松
任应强 李 媛 田 阗 杨 咏 袁 杰 刘思秀 张春松
重庆市南川区人民医院妇产科,重庆 408400
随着全面“二孩”政策的实施,累积生育需求得到释放,高龄孕产妇不断增加,且易增加并发症风险和孕产期合并症,危重新生儿和早产儿风险随之增加,危重孕产妇的比例也在随之增加,导致危急重症产妇的救治任务加重[1]。由于产科危急重症病人的病情危急,近年来疑难病症越来越复杂,且在逐渐由常见的妊娠合并内科疾病向外科合并病转变,严重危及产妇和胎儿的生命,传统的会诊模式已经无法适应当前临床对危重孕产妇的救治的需求,诸多妇产科医疗机构正在探索从传统的会诊模式转变为多学科联合救治(Multi-Disciplinary Team,MDT)模式,以便为危急重孕产妇在孕期、产时和产后各个时期提供更为全面、科学、合理、个性化、精准化的诊疗服务,确保母婴安全,提高孕产妇救治成功率[2-3]。本次研究选取了我院1200例孕产妇,分析危重孕产妇多学科联合救治的疗效,见下文。
1 资料和方法
1.1基线资料 研究对象为收治时间在2018年度10月-2020年度4月的危重孕产妇,总例数(选取对象)1200例,采取抽签分组方法分为观察组600例以及对照组600例,分别采取两种不同的方式。
纳入标准:符合《重庆市孕妇妊娠风险评估分类表》;签署知情同意书。排除标准:临床资料不完整。
观察组:年龄范围20岁-37岁内,600例平均年龄(28.17±1.21)岁。
对照组:年龄范围21岁-37岁内,600例平均年龄(27.15±1.27)岁。
二者各项资料无差异,P>0.05。
1.2方法 对照组实施:常规救治方式。
观察组实施:多学科联合救治方式。
1.对所有孕产妇实施改良多学科诊治模式,并进行孕期诊治和监管,收录孕妇各项资料,对孕产妇实施个性化、全方位的管理方式,再对孕产妇实施多学科联合救治方式,为产妇孕妇评估提供客观、连续、科学的诊疗服务。
2.将高危孕产妇评分标准建立,根据各项情况,建立多学科诊治评估小组,多学科协作救治危重孕产妇,其包括1.诊断不明确、病情危重患者。2.极危重孕产妇。将多学科抢救团队建立,集中各个科室(重症监护室、外科、内科、麻醉科、重症监护室、妇科、产科儿科等)进行会诊讨论,参加抢救人员应分工明确,对各级医护人员实施职责分工,组织并制定抢救方案,监护孕产妇病情变化[3]。
1.3观察指标 两组各项指标进行对比,包括:产后出血发生率、新生儿并发症。
1.4统计学处理 SPSS26.0统计软件分析,对于危重孕产妇研究中各项指标,计数资料卡方检验,计量资料t检验,以P<0.05表示差异存在统计学意义。
2 结 果
2.1对比产后出血发生率 观察组的产后出血发生率低于对照组(P<0.05),见表1所示。

表1 两组产后出血指标比较
2.2对比新生儿并发症 观察组呼吸窘迫综合征1.50%、新生儿窒息率1.00%均低于对照组(P<0.05),见表2所示。
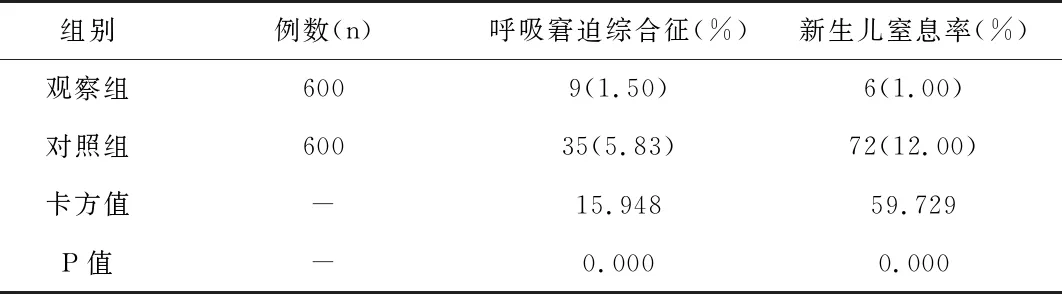
表2 两组呼吸窘迫综合征、新生儿窒息率指标的比较
3 讨 论
MDT主要是指针对某种疾病进行2个以上的学科会诊讨论患者在疾病诊疗中存在的疑难问题,最终制定一份有效和合理的治疗方案,是一种精准化、集中、个体化、整合、交叉的诊疗模式[4]。通过应用多学科联合救治,其与常规方式相比,在多个方面均具有优势,首先组成多学科诊治评估小组,由小组成员为患者提供治疗和服务,能将患者住院时间显著缩短,能够有效改善疾病预后。而多学科团队(如外科、内科、麻醉科、重症监护室、妇科、产科)制定的各项治疗方案,具有科学性和全面性,能为患者提供良好的治疗,利于患者早期恢复,显著提高救治成功率[5]。现如今,多学科联合救治已经成为危重孕产妇的首选救治方式。本研究中,产后出血发生率低于对照组(P<0.05)。观察组呼吸窘迫综合征1.50%、新生儿窒息率1.00%低于对照组(P<0.05)。
综上所述,通过对危重孕产妇实施多学科联合救治,取得显著的效果,值得在临床中推广及运用。
