优化全程急诊护理应用于急性脑梗死患者中的效果研究
2021-04-11靳秀
靳秀
青海省西宁市第一医疗集团总院急诊科,青海西宁 810000
急性脑梗死是危害人们健康与生命安全的严重疾病,具有发病急、进展快速、致残率与病死率高等特点[1]。该病主要由脑组织缺氧缺血所致,随着病情的进展可对患者脑组织造成不同程度的损伤,继而遗留口齿不清、吞咽困难、耳鸣,甚至半身不遂等并发症,给其生活质量带来了严重的影响[2-3]。 目前,及时有效的溶栓是治疗急性脑梗死的关键,其目的是快速恢复患者脑组织血氧供应,减少梗死面积,保护神经功能。急诊护理流程是脑梗死患者及时接受到诊疗服务的基本保障[4-5]。 因此,急救过程中通过积极的护理措施优化急性脑梗死患者的救治程序,确保溶栓治疗的效果十分必要。 2019 年1—12 月该院对56 例急性脑梗死患者应用了优化全程急诊护理干预措施, 收效满意,现报道如下。
1 资料与方法
1.1 一般资料
选择该院急诊科收治的112 例急性脑梗死患者作为研究对象,按照随机数表法将上述患者随机分为两组,其中对照组与研究组各56 例。 纳入标准:符合中国急性缺血性脑卒中诊治指南(2018 版)中的诊断标准,且经MRI、CT 检查证实;首次发病;发病时间<6 h;具有静脉溶栓指征;该次研究内容已告知患者或其家属知情,并已签署“知情同意书”。排除标准:严重心血管疾病;肝肾功能障碍;皮质支完全性梗死、大脑中动脉主干梗死;合并蛛网膜下腔出血、梗死后渗血或脑实质出血;消化系统出血;有精神系统疾病。 对照组: 男性32 例, 女性24 例; 年龄46~78 岁, 平均(58.6±4.3)岁;疾病类型为腔隙性脑梗死5 例,颈内动脉系统梗死16 例,单灶性脑梗死35 例;发病至入院时间1~4.5 h,平均(3.0±1.2)h。研究组:男性33 例,女性23 例;年龄46~78 岁,平均(58.5±4.2)岁;疾病类型为腔隙性脑梗死7 例,颈内动脉系统梗死14 例,单灶性脑梗死35 例;发病至入院时间1~4.5 h,平均(3.2±0.8)h。 两组患者在上述一般情况对比中,差异无统计学意义(P>0.05)。该次研究经医院伦理委员会审核批准。
1.2 方法
两组患者入院后,由接诊医生对患者的病情给予综合判断, 根据经验与检查结果实施针对性的治疗,对符合溶栓指征者采取急性溶栓方案(两组患者均具有溶栓指征), 即尿激酶80 万~100 万U+生理盐水100 mL 溶栓治疗。 对照组采取常规急诊护理,包括护理人员向患者家属说明溶栓治疗的内容与方法;遵医嘱配合各项检查与治疗措施;连接心电监护、呼吸机等设备,密切观察患者的生命体征变化等。 研究组则采取优化全程急诊护理措施,具体方法如下:①组建急诊护理小组。由临床工作经验丰富的急诊科医护人员,以及辅助科室医护人员组建优化全程急诊护理小组,小组成员需要具有较强的组织、应变能力。②优化院前急救工作流程: 医护人员接到救助电话后5 min内出诊,15 min 内赶往患者所在处, 转送至救护车后全面询问情况,并立即给予心电持续监护、氧气吸入、快速开放静脉通道、采集血液标本等操作。 搬动患者时应注意控制幅度,并密切观察其病情变化。 ③开放急诊救治通道。 开放优化急诊救治通道,护理人员提前接诊,建立评估、预检、辅助检查、患者转运、治疗准备等急救护理流程。患者入院后2~3 min 内评估其病情,护理人员在患者检查时给予全程陪护,并做好各项救治前准备措施。 联系MRI 室、CT 室协调相关影像检查工作,争取溶栓时间。④优化护理表单。全程记录患者进入急诊至溶栓治疗的过程, 建立电子档案,以便于信息追踪。同时,制定护理流程图、准备溶栓流程图,将其悬挂在明显位置,使护理人员的操作有章可循。⑤优化心理护理。 向患者与其家属讲解静脉溶栓的目的、方法与注意事项,通过温和的语言与动作给予患者鼓励,消除不良情绪,使其以积极的心理状态配合各项医疗操作。⑥溶栓与溶栓后护理。 密切监测患者的生命体征变化, 每间隔15 min 记录1 次相关指标,期间若患者有异常情况及时向医生报告。 ⑦优化日常管理。 根据患者的病情制定科学的饮食方案,以高纤维、低盐低脂、高蛋白与高维生素的食物为主。当病情稳定后,鼓励患者尽早进行被动运动,并逐渐过度到主动运动,同时进行独立进食、穿衣等生活能力训练。
1.3 观察指标
①对比两组急救时间、就诊至溶栓治疗的时间与住院时间。 ②采用美国国立卫生研究院卒中量表(NIHSS) 评分对比两组急救干预前后神经功能的变化。NIHSS 量表评分范围为0~42 分,评分越高说明神经功能缺损问题越重。③采用日常生活能力评定量表(BI)对比两组急救干预前后日常生活能力的变化,BI量表评分范围为0~100 分,评分越高说明日常生活能力越佳。 ④对比两组患者的急救成功率。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用(±s)表示,进行t检验;计数资料采用率表示,进行χ2检验,P<0.05 为差异有统计学意义
2 结果
2.1 两组急救成功率对比
研究组55 例患者急救成功,对照组48 例患者急救成功。 研究组急救成功率98.21%高于对照组85.71%,差异有统计学意义(χ2=4.350,P=0.037)。
2.2 两组急救时间、就诊至溶栓治疗时间与住院时间对比
研究组急救时间、就诊至溶栓治疗时间与住院时间均低于对照组,差异有统计学意义(P<0.01)。 见表1。
表1 两组急救时间、就诊至溶栓治疗时间与住院时间对比(±s)
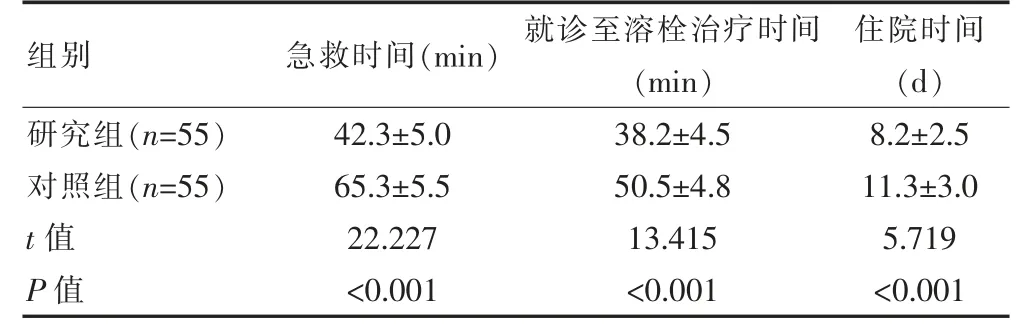
表1 两组急救时间、就诊至溶栓治疗时间与住院时间对比(±s)
组别 急救时间(min) 就诊至溶栓治疗时间(min)住院时间(d)研究组(n=55)对照组(n=55)t 值P 值42.3±5.0 65.3±5.5 22.227<0.001 38.2±4.5 50.5±4.8 13.415<0.001 8.2±2.5 11.3±3.0 5.719<0.001
2.3 两组急救干预前后神经功能与日常生活能力的变化
干预前,两组NIHSS 与BI 评分对比差异无统计学意义(P>0.05);干预后,研究组NIHSS 评分低于对照组,差异有统计学意义(P<0.01),BI 评分高于对照组,差异有统计学意义(P<0.01)。 见表2。
表2 两组急救干预前后神经功能与日常生活能力的变化[(±s),分]
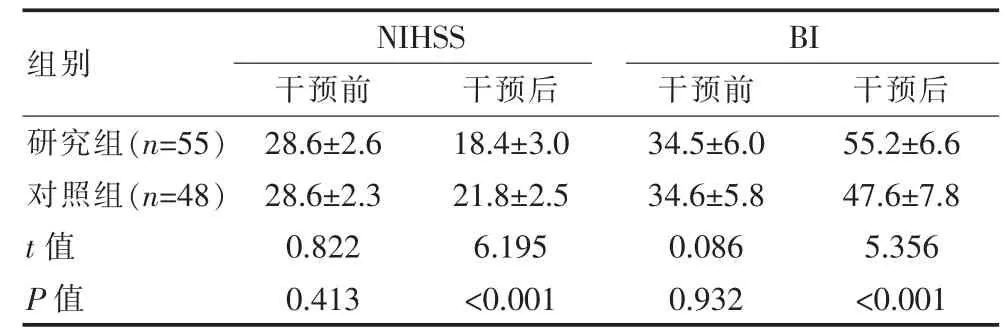
表2 两组急救干预前后神经功能与日常生活能力的变化[(±s),分]
组别NIHSS干预前 干预后BI干预前 干预后研究组(n=55)对照组(n=48)t 值P 值28.6±2.6 28.6±2.3 0.822 0.413 18.4±3.0 21.8±2.5 6.195<0.001 34.5±6.0 34.6±5.8 0.086 0.932 55.2±6.6 47.6±7.8 5.356<0.001
3 讨论
急性脑梗死是急诊科常见的危急重症之一,若未及时采取有效的治疗措施, 可危及患者生命安全,即使存活也易遗留不同程度的后遗症[6]。目前,急性脑梗死的急诊治疗措施主要在于及时恢复梗死病灶的血供,减少梗死面积。 然而,部分研究发现,传统急诊护理方案重点关注于遵医嘱落实各项诊疗项目,以及对患者生命体征的观察, 未对急救程序给予优化与规范,这在一定程度上延误了救治时间,继而影响预后质量[7-8]。 因此,探寻一种规范且全面的急诊护理措施保证急性脑梗死患者尽早得到救治,对于强化预后具有重要的意义。
优化全程急诊护理是一种新型的护理模式,该模式在保障急救护理工作顺利实施的同时,全面优化了护理流程,旨在提升护理质量与效果,消除传统护理工作中的盲目性等[9-10]。 其中组建急诊护理小组可以优化护理团队的人员配置,提高急诊护理人员对于工作的组织能力与应变能力。优化院前急救工作流程对院前救治操作的时间与程序进行规范,进一步提升了急救护理工作的效率。开放急诊救治通道可以缩短患者入院后挂号、检查、溶栓前准备等候诊时间,为急救成功创造了有利的条件。优化护理表单则对各项急救护理工作流程进行了规范与完善,使护理人员在操作时有章可循、有据可依。此外,优化心理护理能够改善患者的负性情绪,提高对医疗操作的配合度;优化日常管理中饮食、康复训练等日常生活指导为患者的预后提供了全面的指导。 邹洁等[11]对40 例急性脑梗死患者的急诊护理流程进行了优化,结果显示该组患者急救时间(42.34±5.35)min 低于常规护理组(65.34±7.03)min。潘李芬等[12]对74 例急性脑梗死患者分别应用全程优化急诊护理与传统急诊护理,结果显示全程优化护理组急救后NIHSS 评分(12.53±4.45)分低于常规护理组的(18.03±5.23)分。 该文研究结果与上述结果相近,研究组急救时间(42.3±5.0)min、就诊至溶栓治疗时间(38.2±4.5)min 与住院时间(8.2±2.5)d 均低于对照组(65.3±5.5)min、(50.5±4.8)min、(11.3±3.0)d(P<0.01)。干预后,研究组NIHSS 评分(18.4±3.0)分低于对照组(21.8±2.5)分(P<0.01),BI 评分(55.2±6.6)分高于对照组(47.6±7.8)分(P<0.01)。结果可见,优化全程急诊护理能够缩短救治时间,进一步改善急性脑梗死患者的神经功能与日常生活能力。 此外,研究组急救成功率98.21%高于对照组85.71%(P<0.05)。 由于患者得到了及时有效的治疗,急救成功率也随之提升。
综上所述,优化全程急诊护理在急性脑梗死患者中具有显著的应用效果。
