单孔腹腔镜与三孔腹腔镜阑尾切除术疗效的临床分析
2021-04-09宋恩东方寅
宋恩东,方寅
作者单位:芜湖市第一人民医院急诊外科,安徽芜湖241000
急性阑尾炎是普通外科最常见的急腹症之一,传统的开腹阑尾切除术已有100 多年历史,Smee 1983年首次成功进行了腹腔镜阑尾切除术(LA),随后,逐渐由传统的四孔、三孔向二孔、单孔方向发展,现将开展的单孔腹腔镜阑尾切除术(singleport laparoscopic appendectomy,SPLA)与三孔腹腔镜阑尾切除术(three-port laparoscopic appendectomy,TPLA)临床资料进行分析,讨论单孔腹腔镜阑尾切除术的实用性及安全性。
1 资料与方法
1.1 一般资料
选取2017年1月至2018年6月芜湖市第一人民医院普通外科收治的急性阑尾炎病人。急性阑尾炎诊断根据病人症状、体征、实验室检查和影像学检查等方面。诊断为典型急性阑尾炎的主要依据包括:转移性右下腹痛、右下腹固定压痛或伴反跳痛肌紧张、全身炎性反应表现。本研究经病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。纳入标准:(1)符合上述诊断标准;(2)已签署知情同意书并在腹腔镜下完成手术。
排除标准:(1)急性阑尾炎未确诊者;(2)右下腹扪及包块或影像学检查提示右下腹包块;(3)严重肝硬化伴腹水、凝血功能障碍、弥漫性腹膜炎、感染性休克以及有全身麻醉禁忌证者;(4)术中探查排除急性阑尾炎诊断或同时处理其他腹内疾病以及中转开腹者;(5)合并妊娠、复杂腹部手术史等腹腔镜手术禁忌证者。101 例病人符合纳入标准,其中SPLA 组39 例,TPLA 组62 例。两组病人在性别、年龄和病理分型等方面差异无统计学意义(P>
0.05),具有可比性,见表1。1.2 麻醉与手术方法
三孔腹腔镜阑尾切除术:病人取仰卧位,全麻满意后,手术区常规消毒、铺巾,取脐下缘弧形切口1.0 cm,气腹针穿刺建立气腹,维持压力约14 mmHg,拔出气腹针后穿刺置入10 mm Trocar,探查腹腔:检查有无脏器损伤,探查肝脏、胆囊、胃肠、网膜等,进一步确诊急性阑尾炎并排除其他疾病,在反麦氏点置入5 mm Trocar 作为主操作孔,在脐与耻骨联合连线中点处置入5 mm Trocar 作为副操作孔。取头低足高位(15°),向左侧倾斜15°~30°,用抓钳提起阑尾,超声刀游离阑尾系膜至根部,在阑尾根部用7号丝线双重结扎,切除阑尾,残端超声气化后予荷包包埋,用标本袋取出阑尾,检查创面无活动出血,退出器械后放气腹,可吸收线关闭切口。
单孔腹腔镜阑尾切除术:麻醉同前,取脐下缘切口2.0 cm(采用辅助密封环),气腹针穿刺建立气腹,正中穿刺置入10 mm Trocar,探查腹腔,同一切口两端分别置入2 枚5 mm Trocar分别作为主、副操作孔。此后手术操作同上。
1.3 观察指标及随访
观察两组病人的手术时间、术中出血量、术后并发症、术后排气时间、术后止痛药使用次数、住院费用及住院天数,并对所有病人进行随访,TPLA组随访时间为(9.90±3.82)个月,SPLA组随访时间为(9.87±3.84)个月。
2 结果
101 例病人均顺利完成腹腔镜阑尾切除术,术后病理确诊为急性阑尾炎,术后病人无腹腔脓肿、阑尾残端瘘、出血、肠梗阻、阑尾残株炎等并发症,两组病人术后出现切口感染例数均为1 例。SPLA组术后排气时间优于TPLA 组(P<
0.05),SPLA 组与TPLA 术后使用止痛药次数差异无统计学意义(P
>0.05),SPLA 组住院时间及住院费用均低于TPLA组,差异有统计学意义(P<
0.05),见表1,2。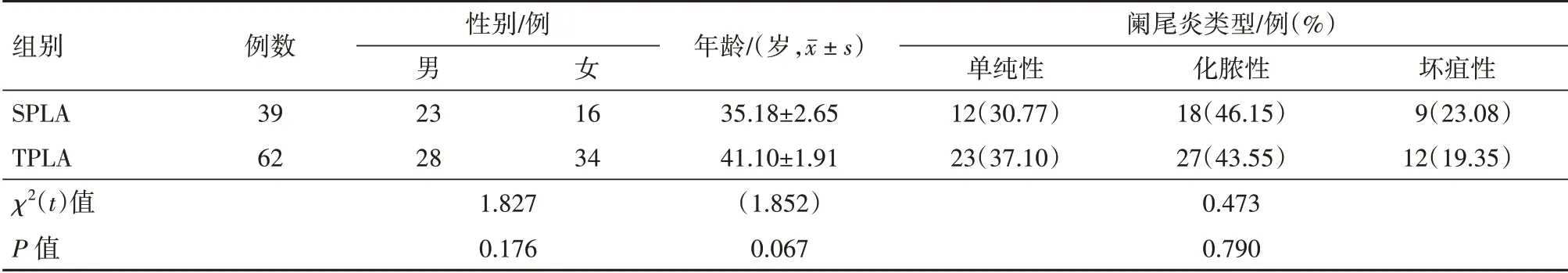
表1 行腹腔镜阑尾切除术的病人101例临床资料比较

表2 行腹腔镜阑尾切除术的病人101例术中、术后数据比较/±s
3 讨论
与开腹阑尾切除术相比,LA 的优势明显,包括手术时间短、术后康复快、术后并发症少、住院时间短等,尤其是老年、小儿病人,LA 更加具有优势,临床4873例大样本的研究表明,LA组病人术后的切口感染、切口疼痛、腹腔脓肿、肠梗阻的发生率显著低于开腹阑尾切除术组,因而LA 已逐渐成为阑尾炎手术治疗的金标准。
关于SPLA 与TPLA 两者优势的争议也随之而来。SPLA 具有疗效确切、创伤小、瘢痕隐秘、美观等优点。“无瘢痕”的微创理念,有利于消除病人对术后瘢痕的焦虑,能够促进疾病的恢复。有研究表明SPLA 病人在术后恢复、生活质量等方面具有明显的优越性。但亦有研究显示与常规腹腔镜阑尾切除术相比,SPLA 手术时间更长,且依赖于术者较高的腹腔镜操作技巧,并且由于单孔操作时的器械与腹腔镜镜头的冲突,导致的手术操作难度的增加,必然导致手术时间以及学习曲线的延长,这都将使得SPLA的推广受到限制。
单孔腹腔镜阑尾切除术中操作体会总结如下:①Trocar 孔的放置:将主操作孔、副操作孔放在观察孔两侧,使三者呈三角形,这样可以尽可能的减少操作时器械之间的冲突,获取最大的操作空间,使得术野更加清晰,从而降低操作难度,缩短手术时间。另外我们还可适当降低Trocar和镜头置入腹腔的深度以扩大术中视野。②探查腹腔及阑尾处理:探查腹腔时若发现阑尾周围渗液较多,应先将渗液吸净后再变换体位。急性阑尾炎病程较短者,周围包裹一般不会紧密,使用无损伤钳和吸引器分离一般能达到理想的效果;而对于病程较长,阑尾周围已形成致密包裹者,可用超声刀沿阑尾浆膜层分离周围粘连,分离过程中应并避免肠管副损伤。对于浆膜下阑尾,可以先切断阑尾根部行逆行切除。在处理阑尾系膜时应注意阑尾动脉有分支的可能,阑尾炎症较轻、阑尾系膜水肿不明显可以明显显露阑尾动脉者,可以用丝线或可吸收线结扎阑尾动脉,对于阑尾系膜肥厚、粘连或水肿较重者,可使用超声刀游离,并用Hem-O-lok 夹夹闭阑尾动脉。我们均使用丝线结扎阑尾根部,因为使用Hem-O-lok 夹夹闭阑尾根部时可能造成阑尾根部近端切割而形成瘘,对于阑尾根部水肿明显者,我们还予以阑尾根部8 字缝合。另外对于打结不熟练的初学者,可以先将丝线制作成套圈样再置入阑尾根部。③阑尾取出及引流管放置:为方便取出,可用剪刀将阑尾系膜剔除以使阑尾裸化,若阑尾炎症重,为保护Trocar 孔减少术后切口感染率,可将阑尾及系膜放在标本袋内取出,取出阑尾时应钳夹住阑尾一端,若钳夹住阑尾体部,则增加了取出的难度。一般可不放置引流管,对于阑尾炎症重、周围粘连明显、回盲部水肿明显以及渗出较多者应当放置引流管。
本研究的结果显示SPLA 组手术时间、术中出血量、术后使用止痛药次数与TPLA 组差异无统计学意义,SPLA 组术后排气时间优于TPLA 组,SPLA组住院费用及住院天数明显低于TPLA 组,两组病人均出现1 例切口感染,予换药等对症处理后痊愈出院,均未出现腹腔脓肿、阑尾残端瘘、出血、切口疝、阑尾残株炎等并发症。本研究的结果也与其他相关研究结果一致。
综上所述,随着腹腔镜技术的不断发展、操作者水平的提升以及病人对美观的要求,SPLA的优势以及安全性在不断得到证实,值得在基层医院推广。
