睫状体平滑肌瘤一例
2021-04-07叶姜平邵畅杨晓梅项晶晶陈思樾胡勇平
叶姜平 邵畅 杨晓梅 项晶晶 陈思樾 胡勇平
作者单位:1杭州市老年病医院眼科 310022;2浙江大学医学院附属杭州市第一人民医院病理科 310006;3浙江大学医学院附属杭州市第一人民医院眼科 310006
患者,女,52岁,因“双眼视物模糊3年,左眼遮挡感半年”于2019年9月24日就诊于浙江大学医学院附属杭州市第一人民医院。既往体健,否认慢性病史、外伤史及手术史。眼科检查:视力:右眼1.0(矫正),左眼0.4(矫正);眼压:右眼12.4 mmHg(1 mmHg=0.133 kPa),左眼12.6 mmHg;双眼外眼(-),结膜无充血,角膜透明,虹膜膨隆,周边前房偏浅,瞳孔圆,对光反射存,晶状体混浊;散瞳下右眼眼底隐见视盘界清,色淡红,视网膜平伏,黄斑中心凹反光未见,左眼可见一半球形棕褐色实性肿块自颞下方睫状体向玻璃体腔突起,大小约1个象限,隐见视盘界清,视网膜平伏(见图1A─B)。辅助检查:B超提示左眼玻璃体混浊,球壁前实性病变(见图2);超声生物显微镜(UBM)可见左眼颞下方睫状体实性病变,睫状体上腔渗漏。眼底荧光素血管造影(FFA)提示左眼脉络膜视网膜病变(考虑脉络膜占位性病变)。眼眶CT平扫发现左侧眼球内大小约10 mm×9 mm的肿块影,邻近球壁稍增厚、模糊(见图3A)。眼眶MRI平扫+增强提示左侧眼球内见一类圆形等短T1、等长T2异常信号,约10 mm×9 mm,边界清,增强后明显均匀强化,考虑脉络膜黑色素瘤(见图3B)。诊断:①左眼脉络膜肿物;②双眼年龄相关性白内障。
患者于2019年11月4日在局部麻醉下行“左眼脉络膜肿物切除+后入路玻璃体切割术”,术中见眼球形态完整,肿物侵及局部巩膜,受累巩膜变薄,未侵及球外组织(见图4A);切除肿物周围及基底部玻璃体;导光纤维内透照肿物,肿物不透光,沿其边缘做标记(向上至外直肌上缘,向下至下直肌内侧缘,向前至睫状体部,向后至赤道部),沿标记做梯形3/4板层巩膜襻;切除部分肿物送快速病理检查,病理报告:“左眼”间叶源性肿瘤,形态上首先考虑神经源性肿瘤,待结合免疫组化检查最后分类分型。故排除恶性黑色素瘤,考虑肿物良性可能性大,予完整摘除肿物,肿物与周围组织分界清楚(见图4B);肉眼检查大小约10 mm×15 mm×10 mm,形态不规则,边界清,无包膜,表面富含色素(见图5)。术后常规送病理检查(见图6A)。免疫组化染色结果:CK[-],EMA[-],NSE[-],Vim[-],SMA[+],
Desmin[-],Calponin[+],CD117[-],S-100[-],CD34[-],SOX-10[-],GFAP[-],Syn[-],NF[-],Olig2[-],Ki-67[+]2-5%(见图6B─C)。术后病理诊断:左眼睫状体平滑肌瘤。术后情况:左眼视力为眼前指数,眼压为18.5 mmHg(1 mmHg=0.133 kPa),眼球各方向运动可,结膜充血,缝线在位,角膜尚透明,前方见一气泡,虹膜纹理清晰,瞳孔圆,直径约3 mm,晶状体混浊,玻璃体混浊,眼底隐见视盘界清色可,视网膜贴服可,可见少量出血。辅助检查:B超示左眼玻璃体混浊,脉络膜水肿。
出院后患者定期复查,于2019 年12 月16 日再次入院行“左眼白内障超声乳化吸除联合人工晶状体植入术”。入院检查:左眼视力:0.2(裸眼);眼压:7.4 mmHg;外眼(-),结膜轻度充血,角膜透明,周边前房深度浅,瞳孔药源性散大约5 mm,颞下方虹膜后粘连,晶状体混浊,眼底窥不清。辅助检查:B超示左眼玻璃体混浊,脉络膜水肿。UBM:左眼颞侧睫状体增厚。手术顺利,术中囊袋内植入人工晶状体ZEISS 509M +22.5 D 1枚。术后情况:左眼视力:0.5(矫正);眼压:9.7 mmHg;结膜轻度充血,角膜透明,前房深度可,瞳孔不规则圆,颞下方虹膜后粘连,人工晶状体透明位正,眼底见视盘界清,色淡红,视网膜平伏,未见肿物复发(见图7)。
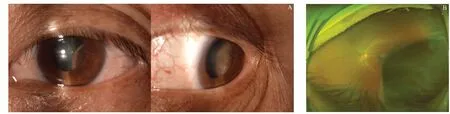
图1.左眼睫状体平滑肌瘤患者眼前节和眼底图像A:眼前节图像;B:眼底图像,可见一半球形棕褐色实性肿块自颞下方睫状体向玻璃体腔突起,大小约1个象限Figure 1.Anterior segment and fundus images of ciliary body leiomyoma of the left eye.A:Anterior segment images.B:In fundus image,it can be seen that a hemispherical solid,tan mass protrudes from the infratemporal ciliary body to the vitreous cavity,which is about 1 quadrant in size.

图2.左眼睫状体平滑肌瘤B超图像(+示肿瘤边界)Figure 2.B-ultrasond image of ciliary body leiomyoma of the left eye(+shows the border of the tumor).
讨论:
葡萄膜由丰富的血管、数量不等的黑色素细胞以及结缔组织和神经组成,可分为虹膜、睫状体和脉络膜3部分[1]。在葡萄膜占位性病变中,以脉络膜肿瘤最为常见,发生在睫状体和虹膜背面的肿瘤多因位置隐蔽,外观缺乏特异性而不易被发现及准确诊断[2-4]。睫状体平滑肌瘤是罕见的发生在眼部的平滑肌瘤,属于良性肌源性肿瘤,在原发性睫状体肿瘤中仅占1.9%~8.3%[2,4]。Shields等[5]曾总结分析了24例眼内平滑肌瘤(绝大多数为睫状体平滑肌瘤),这些病例临床诊断均首先考虑为(无色素性)睫状体脉络膜黑色素瘤,最终病理报告为平滑肌瘤。他们归纳了其临床特点包括:好发于育龄期妇女,也可见于未成年人和中老年人;巩膜透照试验多为阳性;倾向于累及睫状体和周边脉络膜,肿瘤组织有时位于睫状体或脉络膜上腔,与周边葡萄膜基质分界明确;但瘤体可能侵及局部巩膜,致其变薄、坏死甚至穿透[6]。本病例中患者为52 岁女性,肿物位于周边部眼底,生长累及巩膜使其变薄,与周边组织分界清楚,部分符合睫状体平滑肌瘤的临床特点;但病灶在透照时并不透光,与尹东芳等[7]报道的2例睫状体平滑肌瘤透照结果一致,观察3例的特点,发现肿瘤均较大、较厚,表面呈棕色,有色素覆盖。因此我们认为当睫状体平滑肌瘤体积大,表面富含色素时,巩膜透照试验有可能为阴性。
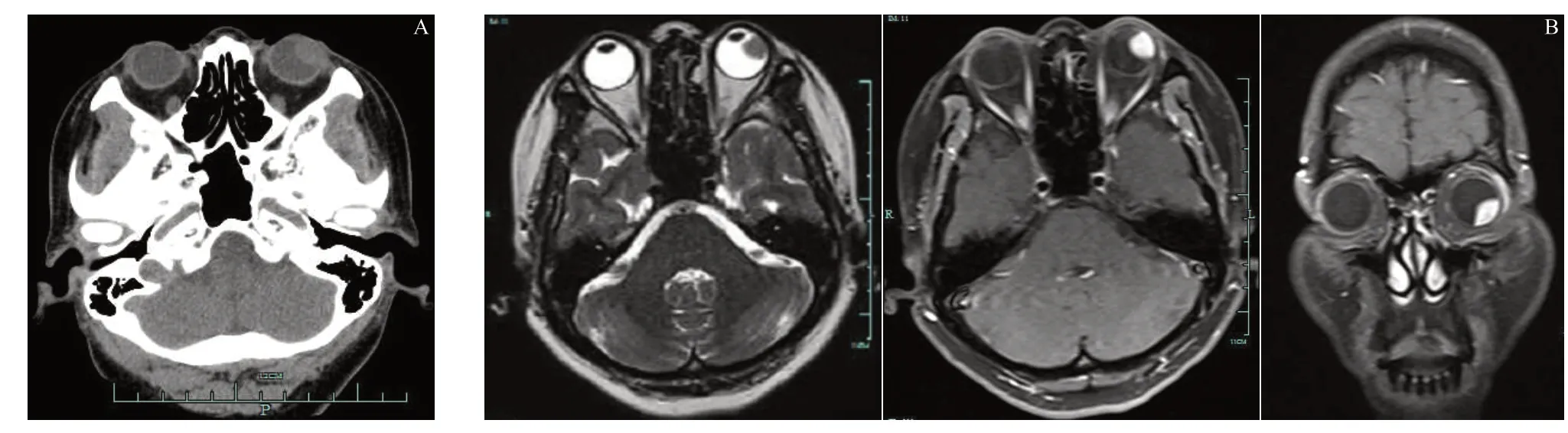
图3.左眼睫状体平滑肌瘤CT和MRI检查A:CT检查提示左侧眼球内见约10 mm×9 mm的肿块影,邻近球壁稍增厚、模糊;B:MRI检查提示左侧眼球内见一类圆形等短T1、等长T2异常信号,约10 mm×9 mm,边界清,增强后明显均匀强化Figure 3.Examinations of CT and MRI of the ciliary body leiomyoma of the left eye.A:The CT shows a mass of about 10 mm×9 mm in size which is seen in the left eyeball and the adjacent wall is slightly thickened and blurred.B:The MRI shows a circular-shaped abnormally equal short T1,and equal long T2 signal is seen in the left eyeball,with about 10 mm×9 mm in size and a clear border,and is obviously strengthened evenly after enhancement.
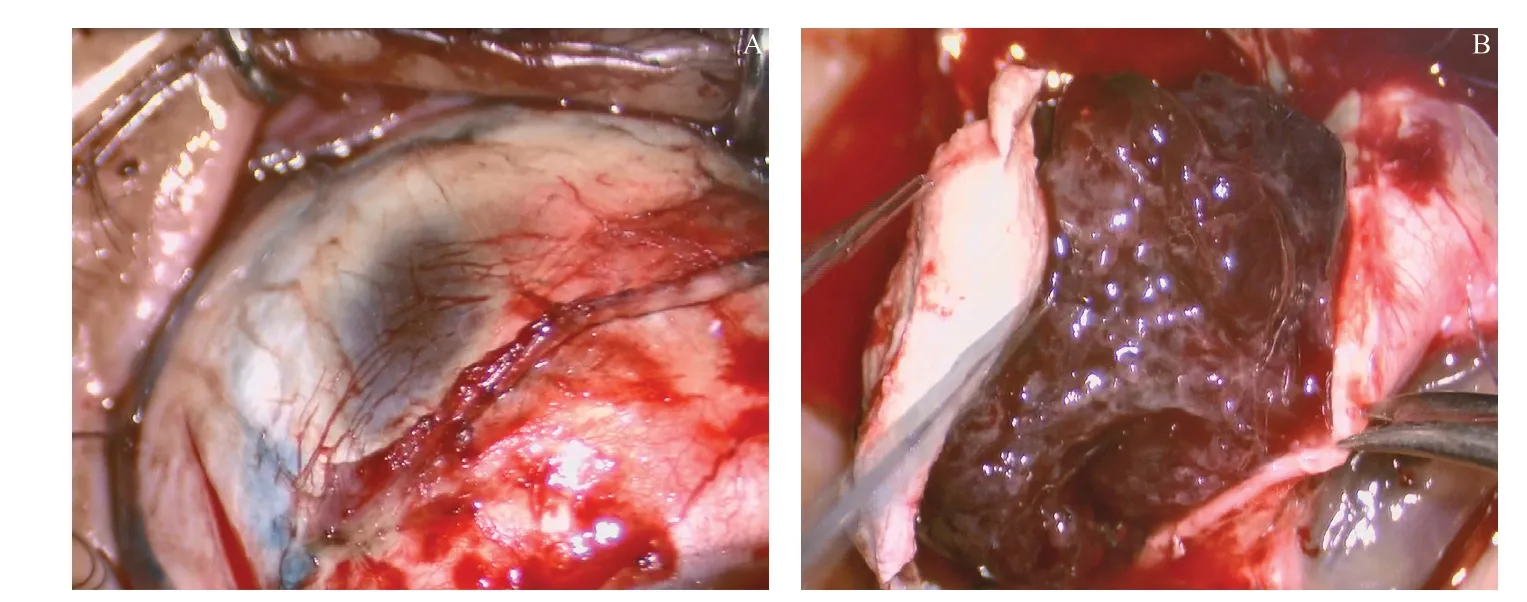
图4.左眼睫状体平滑肌瘤摘除手术图片A:肿物侵及局部巩膜,受累巩膜变薄,未侵及球外组织;B:完整摘除肿物,肿物与周围组织分界清楚Figure 4.Images of ciliary body leiomyoma removed by surgery in the left eye.A:The mass invades part of the sclera and makes it thinner,but does not invade extra-spherical tissue.B:Complete removal of the tumor,of which the border with surrounding tissue is clear.
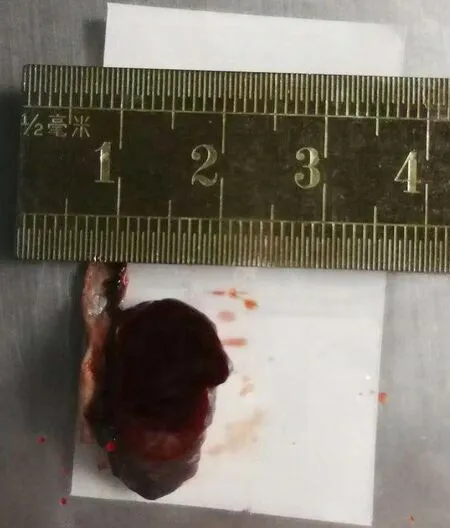
图5.睫状体平滑肌瘤肿物组织标本大体观肿物肉眼检视大小约10 mm×15 mm×10 mm,形态不规则,边界清,无包膜,表面富含色素Figure 5.General view of a ciliary body leiomyoma tissue sample.The mass is about 10 mm×15 mm×10 mm in size,irregular in shape,with a clear border,no envelope and rich in pigment on the surface.
睫状体平滑肌瘤患者通常以视力渐进性下降为主要症状就诊,有时伴视物遮挡感、眼胀痛感等,因肿瘤虽为良性,但具有明显的生长倾向,有时生长速度较快,较大体积的瘤体易累及周围组织,导致晶状体移位、继发性青光眼、继发性视网膜脱离、视网膜下渗出等并发症[5]。该肿瘤的影像学检查如眼部CT、MRI、B超、UBM、FFA等一般只能提示软组织肿块,无特征性诊断信息[7-9]。因此,由于临床及影像学表现均缺乏特异性,且疾病罕见、认识不足,临床上睫状体平滑肌瘤的鉴别及诊断十分困难,常常需结合组织病理学特点;常规光镜检查仅能发现瘤细胞呈梭形,无法与其他梭形细胞肿瘤(如无色素性梭形细胞型黑色素瘤、神经鞘瘤、神经纤维瘤等)相鉴别,如本病例术中快速病理检查首先考虑的是神经源性肿瘤;因此确诊主要依靠电镜检查及免疫组织化学染色技术[5,10,11]。免疫组织化学染色中,睫状体平滑肌瘤通常对肌标记物(肌特异性肌动蛋白MSA和平滑肌肌动蛋白SMA)显示阳性反应,对神经标记物(如S-100蛋白)和黑色素瘤特异性抗原(HMB-45)显示阴性反应[5]。本病例免疫组化染色显示对SMA和调宁蛋白Calponin(平滑肌特异性蛋白)呈阳性反应,而对S-100蛋白和胶质纤维酸性蛋白GFAP(神经标记物)呈阴性反应,符合睫状体平滑肌瘤特征。
既往对于本病的治疗,由于临床上常常被误诊或不能排除为黑色素瘤而行眼球摘除或放射治疗,给患者造成不必要的损失和痛苦[5,7,11]。事实上,早期行板层巩膜葡萄膜切除术切除肿瘤被认为是最理想的治疗方法,如果肿物仅在葡萄膜上腔生长,手术甚至可以不破坏葡萄膜本身,不仅可以成功切除肿物保留眼球,而且往往可恢复较满意的视力[5];若肿物累及脉络膜,引起视网膜脱离等,则可合并玻璃体手术,术中复位视网膜[7,9];若肿瘤发展到晚期,瘤体巨大且合并严重并发症、视功能严重受损,此时局部手术切除难度大且效果不佳,则需考虑眼球摘除[8,9]。本病例患者曾就诊于多家医院,诊断均考虑“脉络膜黑色素瘤”,建议直接摘除眼球或者放射敷贴法治疗;后至我院就诊,经详细专科检查,发现肿物位于周边部眼底,未累及后极部;眼底无视网膜脱离、渗出等表现;影像学检查均未见对脉络膜黑色素瘤具有重要诊断价值的表现,如眼部B超未见典型“挖空”现象和脉络膜凹陷征,MRI无特征性短T1、短T2信号,FFA未见视网膜血管和肿瘤血管同时出现双重循环现象[12];结合患者病程较长,我们认为肿物尚有良性可能,遂尊重患者及家属强烈的保眼球意愿,试行板层巩膜葡萄膜切除术局部切除肿瘤。手术顺利,成功切除肿瘤,受累的葡萄膜组织未遭明显破坏,术后脉络膜及视网膜贴服良好,少量出血数天后吸收。1个月后患者经白内障手术后视力恢复满意,直至出院肿物未复发。
综上所述,睫状体平滑肌瘤是罕见的良性葡萄膜肿瘤,诊断难度大,需注意与睫状体脉络膜黑色素瘤等鉴别。临床上可通过详细询问病史,归纳临床特点,仔细行眼部专科检查,影像学上排除相关疾病的典型表现等来辅助诊断;巩膜透照试验是鉴别睫状体平滑肌瘤与黑色素瘤的重要临床检查,但少数情况下,睫状体平滑肌瘤也可因体积较大、表面富含色素而使结果呈阴性。确诊主要依赖电镜检查和免疫组织化学染色技术。治疗建议及时行板层巩膜葡萄膜切除术切除肿瘤,术后可能获得较满意的效果。

图6.睫状体平滑肌瘤病理图片A:大部分细胞是梭形细胞,部分呈卵圆形,无明显异型(HE×100);B:SMA表达呈阳性(Envision,×200);C:Calponin表达呈阳性(Envision,×200)Figure 6.Pathological images of ciliary body leiomyoma.A:Most of the cells are spindle cells,some of which are oval-shaped,with no obvious atypia (HE×100).B:SMA expression is positive (Envision method×200).C:Calponin expression is positive (Envision method×200).
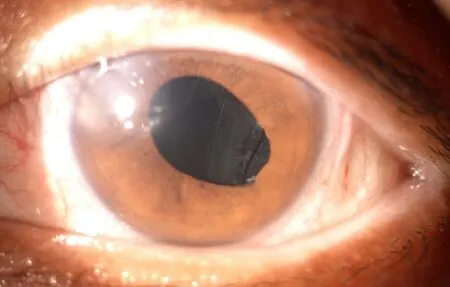
图7.左眼睫状体平滑肌瘤患者白内障术后眼前节图像Figure 7.Anterior segment image of the left eye after cataract surgery.
利益冲突申明本研究无任何利益冲突
作者贡献声明叶姜平:收集资料,对资料分析和解释;负责撰写文章;对编辑部的修改意见进行修改。邵畅:参与收集资料和撰写文章。杨晓梅:参与收集资料;对文章知识性内容做批评性审阅。项晶晶:对文章知识性内容做批评性审阅。陈思樾:参与收集资料。胡勇平:参与资料的分析和解释;修改文章中关键性结论;对编辑部的修改意见进行核修
