完全植入式静脉输液港与经外周中心静脉置管在非血液肿瘤化学治疗患者中的应用效果
2021-04-02陈怡雯缪长虹
周 荻 陈怡雯 葛 峰 缪长虹
经静脉途径化学治疗(简称化疗)是实体肿瘤的主要治疗手段之一[1],但化疗药物对外周血管的刺激性大,使用后静脉炎发生率高,一旦发生药物外渗会造成局部组织坏死[2]。为解决这一问题,近年来临床采用了多种新型的静脉输液途径[3],其中应用范围最广、选择最多的是完全植入式静脉输液港(totally implantable-access port,TIAP)和经外周中心静脉置管(peripherally inserted central catheter, PICC)。这两种静脉输液途径均适用于需长期间断输液和化疗的非血液肿瘤患者,是方便、有效、安全的静脉通路,在保证化疗效果的前提下[4],避免了患者因频繁更换输液通道和外周静脉受损导致的痛苦。本研究对2017年1月—2019年12月在复旦大学附属中山医院行TIAP或PICC植入的非血液肿瘤化疗患者的临床资料进行回顾性分析,旨在比较TIAP与PICC的临床应用效果。
1 对象与方法
1.1 研究对象 选取2017年1月—2019年12月在复旦大学附属中山医院行TIAP或PICC植入的非血液肿瘤化疗患者8 336例,男3 678例、女4 658例;年龄范围 18~78岁,年龄为(57.77±5.12)岁。根据置管方式将患者分为TIAP组(3 081例)和PICC组(5 255例)。本研究经医院伦理委员会审核和批准(批准号为2020-231R),所有患者均知情同意。
1.2 方法 TIAP组使用完全植入式耐高压静脉输液港(型号为MRCTI66041-C,美国美德康公司)。于超声引导下采用复旦大学附属中山医院麻醉科首创的锁骨下区腋静脉改良穿刺技术[5],首选右腋静脉(2 009例,65.2%);其次根据原发病选择左腋静脉(970例,31.5%);如无法进行腋静脉置管,则选择超声引导下颈内静脉置管(102例,3.3%)。囊袋均位于同侧的锁骨下胸壁或者上臂,以可吸收线缝合,敷料覆盖。术毕行胸部X线摄片,检查导管的形态和尖端位置。术前和术后均无需使用抗生素,伤口无明显异常,7 d后可愈合,无需拆线。
PICC组行耐高压PICC置管(型号为power 2220、solo2980,美国巴德公司),穿刺点首选位于肘部的贵要静脉(4 952例,94.2%),其次为头静脉或正中静脉(303例,5.8%)。于超声引导下成功穿刺后经穿刺点将管鞘沿着导丝送入,尖端放置至上腔静脉中下部,胸部X线摄片确认定位无误后,以稀释的肝素+0.9%氯化钠溶液封管,敷料覆盖。
1.3 观察指标 比较两组患者的穿刺成功率、输液管留置时间、术后常见并发症(感染、有症状的血栓、导管堵塞、导管末端移位、导管破裂)发生率、置管后的生活质量(quality of life,QOL)评分(满分60分)[6]、经济费用(植入费用和维护费用)。
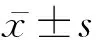
2 结 果
2.1 一般资料比较 TIAP组男1 284例、女1 797例,年龄为(58.30±5.34)岁;PICC组男2 394例、女2 861例,年龄为(57.24±4.81)岁。两组间患者的性别构成、年龄差异均无统计学意义(P值均>0.05)。
2.2 两组穿刺成功率和输液管留置时间比较 PICC组一次穿刺成功率显著高于TIAP组(P<0.05),两次及以上穿刺成功率显著低于TIAP组(P<0.05),输液管留置时间显著短于TIAP组(P<0.05)。见表1。
2.3 两组术后常见并发症情况比较 PICC组的导管堵塞发生率显著高于TIAP组(P<0.05),两组间术后感染、有症状的血栓、导管末端移位和导管破裂发生率的差异均无统计学意义(P值均>0.05)。见表2。

表1 两组穿刺成功率和输液管留置时间的比较

表2 两组术后常见并发症的比较 [n(%)]
2.4 两组QOL评分比较 TIAP组的患者QOL评分为(51.45±4.22)分,显著高于PICC组的(37.52±5.01)分(P<0.05)。
2.5 两组经济费用比较 PICC组的植入费用显著低于TIAP组(P<0.05),维护费用显著高于TIAP组(P<0.05),总费用显著低于TIAP组(P<0.05)。见表3。
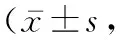
表3 两组经济费用的对比 元)
3 讨 论
近年来,中国人肿瘤的发生率呈升高趋势,化疗在实体肿瘤治疗中占据重要地位[7]。由于化疗药物本身的理化特点,使之对外周血管的刺激性大,导致用药后静脉炎发生率高,一旦发生药液外渗甚至会造成局部组织坏死。为解决这个问题,临床医师发明了多种静脉置管方式,将导管末端直接置入上腔静脉中,使药物直达上腔静脉,避免了化疗药物经外周血管后产生的不良反应,减轻了患者的痛苦,提高其生活质量和治疗的安全性。TIAP和PICC是两种常用方法,两种导管均采用医用高级硅胶材料,柔韧性好,生物相容性高,不损伤血管内膜,可减少用药后静脉炎和血栓的发生[8]。
TIAP和PICC在置管技术、留置形式、术后并发症、经济费用方面各具优缺点。在置管技术方面,PICC选择肘部外周静脉穿刺,操作简单,直观,由专职的护士就能完成;TIAP植入过程较PICC复杂,需由专业医师操作。本研究结果显示,PICC组的一次穿刺成功率显著高于TIAP组,两组均无因穿刺失败而放弃操作的患者。穿刺成功率的提升主要依赖于可视化技术,即术中超声引导下穿刺在临床的广泛应用,以及对专职操作人员定期的技术培训和质量控制[9]。
在输液管留置形式方面,PICC置管后有一段导管暴露在体外,因此患者在沐浴和活动时需要特别注意,避免污染导管的体外部分而引起感染,需要每周至医院换药、冲管1次。PICC导管在血管内行进路线长,管腔细小,更易发生血栓和血管堵塞[10]。TIAP是全植入式输液系统,所有部件均埋于皮下,每月只需冲管1次,降低了院外感染的发生风险[11]。此外,TIAP的管腔较PICC粗,在静脉内行进路线短,导管堵塞的发生概率相对较小,且患者生活(如沐浴、运动等)不受限制。本研究结果显示,TIAP组输液管留置时间显著长于PICC组,QOL评分显著高于PICC组,表明使用TIAP的患者生活质量优于PICC者,患者满意度相对更高。
术后并发症方面,Taxbro等[4]研究结果显示,PICC术后并发症发生率显著高于TIAP。本研究结果显示,PICC组的导管堵塞发生率显著高于TIAP组,两组间术后感染、有症状的血栓、导管末端移位和导管破裂发生率的差异均无统计学意义;两组术后并发症发生率均显著低于Kang等[12]和Bademler等[13]报道的发生率。分析其原因:复旦大学附属中山医院组建了静脉治疗血管通路MDT团队,成员包括麻醉科医师和静脉治疗专科护士,支持团队成员为介入科、血管外科、感染科、放射科、超声诊断科的医师;制订了《复旦大学附属中山医院完全植入式静脉输液港植入与维护规范》[14];所有的植入过程均予规范化质控管理,TIAP和PICC的操作均于超声引导下完成,由麻醉科医师负责植入TIAP,静脉治疗专科护士负责行PICC;由静脉治疗专科护士负责所有患者的随访、维护和宣教;发生并发症时组织MDT讨论,根据维护规范处理并发症,真正做到全程规范把控。
经济费用方面,TIAP的价格高于PICC,但TIAP的维护周期为每月1次,PICC的维护周期为每周1次。本研究结果显示,TIAP组的植入费用显著高于PICC组,而维护费用显著低于PICC组,总费用仍显著高于PICC组。
综上所述,TIAP和PICC都是非血液肿瘤化疗患者安全可靠的静脉输液途径,各具优缺点,可以根据患者的原发疾病、经济条件、生活质量预期和预计留置时间选择合适的静脉置管方式。
