腰椎滑脱组合式椎间处理器辅助椎体间融合术△
2021-03-31吴沁民冀旭斌徐兆万庄青山伦登兴刘大勇陈乃旺
吴沁民,冀旭斌,徐兆万,厉 峰,张 扬,庄青山,伦登兴,刘大勇,陈乃旺
(山东省潍坊市人民医院脊柱外科,261041)
腰椎滑脱症是脊柱外科的常见病。目前椎间植骨融合坚强内固定技术成为其手术治疗的“金标准”。但是,由于植骨面处理不充分,植骨材料不恰当等可影响椎间植骨融合质量,甚至导致术后内固定失败,文献报道椎间融合术后仍存在一定的不融合率,有的甚至高达23%[1-3]。为了提高椎间植骨融合率,降低内固定相关并发症,2014年1月~2019年1月,本科采用自主设计发明的组合式椎间处理器并采用自体棘突椎板关节突骨块回植椎间融合技术治疗峡部裂型腰椎滑脱症患者157例,本文着重介绍手术技术如下。
1 手术技术
1.1 术前准备
所有患者均经严格保守治疗3个月,但症状无缓解。入院后全面询问病史,进行物理检查,排除手术禁忌证。术前行影像检查,评估腰椎滑脱程度和稳定性,以及椎管、神经根管的狭窄程度(图1a~1d)。
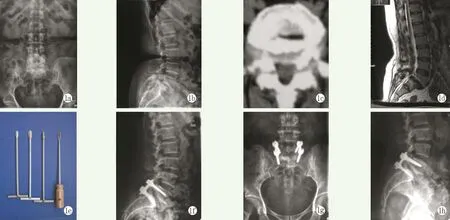
图1 患者,女,49岁,因腰痛并左下肢疼痛、麻木3年,加重并间歇性跛行6个月 1a,1b:术前正侧位X线片示L5双侧峡部裂并向前II度滑脱 1c:术前CT显示L5S1滑脱II度 1d:MR示L5S1相邻终板增生硬化,椎管狭窄 1e:组合式椎间处理器(专利号:ZL201020138023.6) 1f:术后2 d侧位X线片示滑脱完全复位,内固定物及“自体棘突椎板关节突骨块”位置好 1g,1h:术后3个月复查腰椎正侧位X线片示内固定物位置好,椎间融合满意
1.2 麻醉与体位
患者均行气管插管全身麻醉,麻醉成功后将患者置于俯卧位,悬空腹部。手术床调整为头低脚低,腰椎后凸位。
1.3 手术操作
常规消毒,铺无菌巾,贴护皮膜。以病椎为中心行后正中纵形切口,显露棘突、双侧椎板和关节突。将峡部裂节段的棘突椎板下关节突骨块整块切除,切除下位腰椎双侧上关节突,切除黄韧带,显露硬膜囊,减压中央椎管及神经根管,彻底减压滑脱节段上下相邻,至两对神经根活动良好,无紧张或嵌压。远侧节段椎置入短尾单向椎弓根螺钉2枚,近侧节段置入长尾单向椎弓根螺钉2枚。切开纤维环,将髓核摘除。
自行设计发明的组合式椎间处理器见图1e,根据术中探查情况,利用椎间撑开器(图1b)撑开撬拨椎间隙,将撑开器置入椎间隙内,深度约25~30 mm,其尽量位于椎间隙中央,向尾端撬拨撑开器,使滑脱椎体尽量复位。对侧螺钉上棒固定,在撑开状态下提拉复位。利用直刮匙(图1a)刮除软骨终板,至骨性终板。再应用“螺纹化终板处理器”(图1c,1d)处理椎间隙,将终板处理器以光滑面平行终板方向置入椎间隙内,然后将终板处理器正向及反向各旋转180°,重复旋转2~4次;调整终板处理器位置,重复以上操作2~4次,以充分处理滑脱间隙的上下终板,尽量扩大植骨面,建立一个扇形植骨床。神经剥离子探查终板,终板表面呈明显的“螺纹化”,并可见椎间明显渗血[4]。
透视滑脱椎体复位满意后,将取下备用的完整棘突、椎板、关节突骨块修整成类似融合器外形的大块骨;将剩余减压骨块修整后,先将小骨块、骨粒植入椎间隙,利用植骨棒尽量将其推向对侧,使其充满椎间隙植骨区,再将修整好的大骨块植入椎间隙并轻敲打实。同侧椎间适量加压后固定螺帽。再次透视,确保椎弓根螺钉位置满意,滑脱复位,椎间植骨位置良好。仔细止血,生理盐水500 ml冲洗切口,放置18号引流管1条,逐层缝合切口。
1.4 术后处理
术后给予心电监护、低流量吸氧,平卧硬板床,定时整体翻身。应用抗生素预防感染24 h,并给予止痛等药物治疗,48 h内拔除引流管。术后复查腰椎X线片或腰椎CT,证实内固定系统位置良好,且无松动后,佩戴胸腰椎支具下床活动,术后5~7 d出院。术后3个月复查腰椎X线片或CT平扫检查,观察内固定物位置及植骨愈合情况,证实植骨融合后拆除外固定支具,半年内避免弯腰负重,逐渐恢复正常生活。
2 临床资料
2.1 一般资料
2014~2019年,采用本手术技术治疗峡部裂型腰椎滑脱症患者157例,其中男72例,女85例;年龄29~63岁,平均(48.67±11.76)岁;病程6个月~22年,平均(11.32±6.71)年。患者术前均有不同程度的腰部疼痛、单侧或双侧下肢放射性疼痛或伴有下肢感觉异常、间歇性跛行等症状。其中双节段峡部裂滑脱11例,单节段146例。根据Meyerding滑脱分类:Ⅰ度滑脱141例,Ⅱ度滑脱25例,Ⅲ度滑脱2例。手术节段:L3/47例,L4/568例,L5S193例。本研究获医院伦理委员会批准,所有患者均知情同意。
2.2 初步结果
所有患者顺利手术,手术时间(139.24±35.36)min,术中出血量(275.13±93.22)ml,所有患者均未出现神经根损伤。术后2例患者出现切口浅表感染,经穿刺抽液、加强换药后愈合。
术后随访12~18个月,平均(14.77±1.86)个月。随访过程中,157例患者无腰痛或腿痛加剧、神经损害加重等事件发生。随时间推移,患者疼痛症状逐渐减轻,功能显著改善,ODI评分显著下降。至末次随访时,所有患者均恢复自理日常生活能力,无再次手术翻修者。
依据用Suk[5]标准判断椎间融合情况,至末次随访时所有患者均获得骨性融合,未见内固定松动、脱出、断裂。
3 讨论
任何脊柱融合手术重要的考量是如何最大程度实现骨性融合(solid fusion)。Wetzel等[6]应用屈伸动力位X线片判断74例接受腰椎融合患者,在术后2年随访中发现,融合率与临床疗效之间存在正相关。Vamvanij等[7]应用静态和动力位X线片分析发现获得成功融合的患者有较好的临床疗效,有更多机会返回原先的工作岗位。Christensen等[8,9]两篇临床文献也证实融合率与临床疗效之间存在正相关。因此获得可靠的椎间融合是远期临床结果的保障。
本技术的优点:(1)组合式椎间处理器适当撑开椎间隙,进行撬拨复位,可最大程度完成滑脱间隙的解剖复位;(2)处理间隙上下终板,造成螺纹样划痕,既可保留骨性终板的有效强度,同时螺纹样划痕深及骨性终板下松质骨,可有效改善椎间植骨床血供;(3)采用自体棘突椎板关节突骨块代替普通融合器进行椎间植骨,解决了融合器存在排斥反应、过敏反应及融合器与终板的弹性模量不同,术后存在融合器沉降、移位等风险[10];还避免了人工融合器可能增加切口积液、切口感染等风险[11];(4)由于此种手术方式代替商品化融合器为患者省下近万元耗材费用;(5)与传统单纯椎间颗粒状植骨或髂骨取骨材料相比,利用自体棘突椎板关节突骨块作为主要植骨材料,其骨强度更高,大大缩短了术后卧床时间,减少了由于术后长期卧床引发的下肢静脉血栓、坠积性肺炎、褥疮等卧床相关并发症。
本技术术中操作注意事项:(1)椎间隙处理时需先应用椎间撑开器撑开撬拨复位,尽量加大撑开器与上下终板接触面积,如间隙活动度差,可再次应用直向刮匙处理椎间隙,或应用骨刀处理后方及侧方纤维环,使间隙存在一定活动度后再重复以上步骤;(2)在撑开状态下提拉复位后对侧螺钉上棒固定,在减压侧将终板处理器以光滑面平行终板方向置入椎间隙内,此时应尽量深入,以前端可探及椎间盘前方纤维环为最深。将终板处理器正向及反向各旋转180°,重复旋转2~4次;调整终板处理器位置,重复以上操作2~4次,以充分处理滑脱间隙的上下终板,尽量扩大植骨面,建立一个扇形植骨床。尽量在骨性终板制造螺纹样划痕;这样既可保留骨性终板的有效强度,同时螺纹样划痕深及骨性终板下松质骨,可有效改善椎间植骨床血供;(3)自体棘突椎板关节突骨块可提供足够的生物力学强度,且与上下终板的弹性模量非常接近,即便骨性终板被处理出螺纹样划痕,仍无需担心植骨块沉降等问题。
综上所述,对峡部裂型腰椎滑脱症患者,采用组合式椎间处理器并自体棘突椎板关节突骨块的椎间融合技术可明显提高椎间植骨融合率,缩短椎间融合时间,有效降低手术并发症,为该疾病的治疗提供了一种新的手术治疗方法。
