虚拟支气管镜导航结合支气管内超声引导下经支气管肺活检对孤立性肺结节的实用性
2021-03-31何良文龙发付鹏骆晓练罗竞文黄文婷
何良文 龙发 付鹏 骆晓练 罗竞文 黄文婷
肺癌是世界上发病率和死亡率最高的疾病[1-2]。大多数肺癌患者已发展到中晚期,其5年生存率仅为15.6%。同时,早期肺癌患者的5年生存率可高达80%,因此,肺癌的早期诊断尤为重要[3]。近年来,随着胸部计算机断层扫描(CT),尤其是高分辨率CT(HRCT)的广泛应用,早期发现了孤立性肺结节(SPN)。 SPN的病理诊断取决于足够的组织或细胞材料[4]。手术活检是最准确的诊断方法,但小病变通常是良性的,不需要手术切除。CT引导的经皮穿刺肺活检显示出较高的诊断准确性,推荐用于直径20 mm或更小的SPN的明确诊断,但也常伴有气胸,咯血等并发症[5-6]。经支气管肺活检(TBLB)的并发症较少,但直径小于或等于20 mm的小病变的准确率较低[7]。近年来,虚拟支气管镜导航(VBN)逐渐应用于临床,多项研究证实,EBUS结合VBN导航仪可明显提高肺部周围病变的诊断准确率[8-12]。但是对EBUS结合VBN对SPN诊断准确性的研究较少。本研究旨在探讨EBUS联合VBN引导下TBLB治疗SPN的临床应用价值。
资料与方法
一、一般资料
选取2018年1月到2020年1月在中国科学院大学深圳医院(光明)接受单纯EBUS引导或VBN+EBUS引导下TBLB治疗的SPN患者164例。纳入标准:胸部CT显示肺结节,直径8 mm~30 mm,周围有实质包裹,气管内未见病变。排除标准:过敏、出血风险、心肺功能差或不符合标准。将入选患者随机分为VBN+EBUS组和EBUS组,其中VBN+EBUS组82例,EBUS组82例。
在研究前获得所有患者的书面知情同意,患者在接受支气管镜检查前签署了知情同意书,并在检查协议书中注明她/他被告知并同意参与这项研究。本研究经我院伦理委员会审核通过。
二、操作过程
所有患者在支气管镜检查前均行多层螺旋CT扫描(64层,0.5 mm~1.0 mm)。通过VBN软件(DirectPath V1.02,Cybernet Systems)将扫描的DICOM数据导入计算机,自动生成目标虚拟支气管镜支气管图像,建立病变引导路径。两组均采用局麻,2%利多卡因雾化吸入,2%利多卡因鼻腔及气管内滴注,术前6h禁食固体和液体。
VBN+EBUS组:支气管镜(OLYPUS BF-P260F,外径4.0 mm,工作孔径2.0 mm)经VBN系统导航至支气管靶点,插入超声探头(UM-S20-20R,奥林巴斯)至相应节段,探查低回声超声图像。然后缓慢收回超声探头,测量从段支气管开口到超声指示的病变区域的距离。然后根据测量的距离,用超声探头重复观察两次操作路径是否正确。拔除超声探头后,将活检钳插入支气管亚段的位置,在超声定位病变的同一位置取材。
EBUS组:根据术前胸部CT确定的病变部位,将超声探头推至相应的节段,其余操作步骤与VBN+EBUS组相同。
所有部位都进行了3次活检,并将样本固定在4%的甲醛溶液中,涂片送去做病理检查。EBUS定位所需的时间:从支气管镜到达隆突到获得病变的超声图像。手术总时间:从支气管镜到达隆突到离开声门。
三、随访和干预
如果支气管镜检查没有诊断出肺部病变,我们建议患者考虑其他进一步的诊断方法,包括CT引导下经皮穿刺或手术干预。如果拒绝进一步检查,则随访6个月。
四、统计学分析
使用SPSS软件版本24进行数据分析。计量资料采用t检验,计数资料采用χ2检验。P<0.05具有统计学意义。
结 果
一、临床特征
164例SPN患者中,VBN+EBUS组82例,其中男性49例,女性33例,年龄最大70岁,最小35岁,平均56.7±11.8岁,病灶直径(27±2)mm。EBUS组82例,男性50例,女性32例,年龄最大72岁,最小36岁,平均年龄57.8±12.3岁,病灶直径(28±1)mm。EBUS组病变位于右上叶20例(24.4%),右中叶11例(13.4%),右下叶23例(28.0%),左上叶9例(11.0%),左下叶19例(23.2%)见表1。VBN+EBUS组病变位于右上叶22例(26.8%),右中叶10例(12.2%),右下叶24例(29.3%),左上叶9例(11.0%),左下叶17例(20.7%)。两组间差异无统计学意义(表1)。
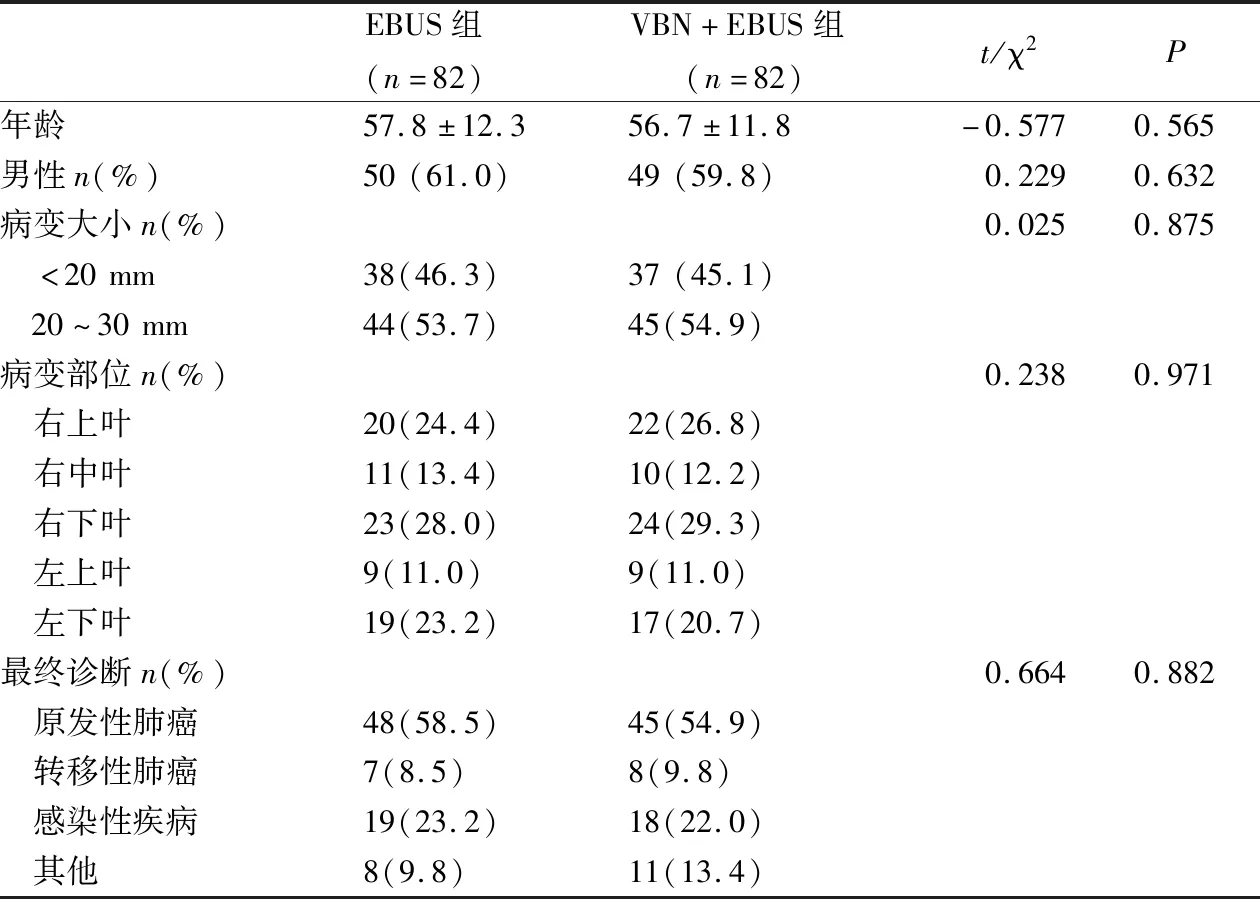
表1 两组基线特征和最终诊断[n(%)]
二、诊断率
EBUS组和VBN+EBUS组的诊断率分别为67.1%和82.9%,两组间差异有统计学意义(P=0.015)。在直径<20 mm的SPN中,VBN+EBUS组的诊断率为81.1%,高于EBUS组的55.3%,差异有统计学意义(P=0.017)。EBUS组和VBN+EBUS组良性病变的诊断率分别为55.6%和79.3%,差异无统计学意义(P=0.057)。EBUS组和VBN+EBUS组恶性病变诊断率分别为72.7%和84.9%,差异无统计学意义(P=0.122)。而EBUS组与VBN+EBUS组在不同部位病变的诊断率无显著性差异(见表2)。

表2 与诊断相关的临床因素[n(%)]
三、操作时间
病灶定位时间,VBN+EBUS组为5.67±2.48分钟,EBUS组为8.65±2.23分钟,VBN+EBUS组明显短于EBUS组(t=-2.190,P=0.015)。VBN+EBUS组总检查时间短于EBUS组,但差异无统计学意义(t=0.714,P=0.236)。
四、并发症
VBN+EBUS组1例并发压缩15%的气胸,吸氧5d后气胸痊愈。EBUS组出血1例,出血量约20mL,局部注射凝血酶和肾上腺素后止血。两组比较差异无统计学意义(P>0.05)。
讨 论
组织病理学是诊断SPN的“金标准”,活检方法包括TBLB。常规支气管镜检查可达第4级或第5级支气管。借助于超细支气管镜、支气管内超声(EBUS)和虚拟导航技术,可将手术范围扩大到第6~7级支气管,有助于SPN更准确的定位,多项联合技术引导TBLB可提高诊断率[13-14]。
传统TBLB对SPN的诊断率不理想,可能不足20%[15]。ACCP肺癌指南优先选择放射状超声引导下TBLB作为诊断SPN的重要手段[16]。多项研究也表明,与传统的TBLB相比,EBUS引导的TBLB能显著提高周围型肺孤立性病变的诊断率[17-18]。但仍有约有8%~20.8%的病变未诊断,因此有学者认为放射状超声未能实现自主导航和定位[19]。
虚拟导航是目前临床上用来提高周围小病灶诊断水平的方法之一。在支气管镜检查前从患者身上获得的多层胸部CT扫描数据被传输到工作站,VBN软件在工作站上自动创建虚拟支气管镜图像。在支气管表面像素值范围相同的情况下,三维重建给出人工假彩色,模拟支气管内情况,在视频支气管镜屏幕旁的监视器上获得连续的支气管镜图像。根据胸部CT,可以通过肺部病变的校准来确定支气管镜的路径。目前,虚拟导航技术可以达到第0~6级支气管。本研究发现VBN+EBUS组的诊断率高于EBUS组,两组间差异有统计学意义。
病灶直径<20 mm时,EBUS组和VBN+EBUS组的诊断率均低于直径≥20 mm的病灶,差异有统计学意义(P<0.05),提示病灶直径与诊断率呈正相关。在病灶直径<20 mm时,VBN+EBUS组的诊断率明显高于EBUS组,体现了虚拟导航的优势。此外,VBN+EBUS组定位病变的时间明显少于EBUS组,差异有统计学意义,提示VBN可缩短定位时间。本研究结果表明,两组患者并发症发生率无明显差异,且未发生与VBN直接相关的并发症,说明VBN是一种安全有效的辅助技术。
