胎儿肛殖距的性别差异及与孕龄的相关性分析
2021-03-28郭永华肖保军李明忠于洋洋刘景雁
郭永华 肖保军 李明忠 于洋洋 易 娜 刘景雁 张 锐
首都医科大学大兴医院超声科,北京 102600
胚胎期尿直肠隔的正常发生、发展及对原始泄殖腔的正确分隔决定了膀胱以下的泌尿系统、生殖系统、直肠肛门的合适空间位置及合适的空间体积,进一步决定了尿道、生殖道、肛门对外的开口位置正常及胎儿会阴部外形的正常[1],超声检查是在产前能够检出胎儿结构形态异常的一种最有效且可重复的影像学检查手段。有研究已经证实,尿道下裂、先天性肛门直肠畸形、尿直肠隔畸形、泌尿系异常、部分染色体疾病均可引起肛门与生殖器形态的改变、肛门与外生殖器距离(以下简称“肛殖距”)的改变[2-4],但产前禁止对胎儿进行非医学目的的性别鉴定,导致对胎儿会阴部的外观结构关注较少。因此通过测量胎儿的肛殖距,加强对胎儿盆腔器官、外生殖器及肛门形态的观察,并发掘肛殖距的临床价值,为发现胎儿尾端异常提供一项可参考的数据支撑。
1 资料与方法
1.1 一般资料
选取2019 年1 月—9 月首都医科大学大兴医院产检且孕龄≥20 周的胎儿为研究对象。纳入标准:①孕龄≥20 周;②首次准备生育的孕妇;③超声孕龄与末次月经的孕龄相差≤7 d;④均追踪至出生后;⑤出生外观无异常,且复查盆腔彩超正常,大小便正常的胎儿。排除标准:①母体疾病;②有直肠尿道瘘、直肠尿生殖隔异常、Turner 综合征、消化道异常的不良孕产史;③系统胎儿超声检查阳性;④会阴部占位、脊柱裂、脊柱侧弯、肛门闭锁、直肠扩张、膀胱外翻、连体胎儿。
本研究经医院医学伦理委员会批准,所有观察对像均签署知情同意书。共测得肛殖距1488 例;单胎妊娠1479 例,双胎9 例;男性胎儿933 例,女性胎儿555 例;超声孕龄21+5周~36+6周,中位孕龄32+3周。
1.2 方法
1.2.1 分组 首先将所有符合纳入标准的观察对象分为男性胎儿组与女性胎儿组,然后以孕龄差4 周为1 组分别将男性胎儿组及女性胎儿组各分为20~24 周组、24+~28 周组;28+~32 周组、32+~36 周组、>36 周组。
1.2.2 成像与测量方法 使用仪器:GE 公司VolusonE8彩色多普勒超声诊断仪,RAD4-8-D 三维容积探头,飞利浦公司IU22 彩色多普勒超声诊断仪,C5-1 变频探头。首先对胎儿行系统产前超声检查并测量胎儿双顶径、头围、腹围、股骨长,应用hadlock 加权法获得胎儿孕龄,然后调整探头获取同时显示代表肛门的“靶环征”与阴囊后缘或阴唇后联合的会阴部的冠状位图像,见图1;测量靶环征中心-阴囊后缘或靶环征中心-阴唇后联合的距离,见图2。测量3 次取其平均值,数值精确到0.1 cm,孕龄采用超声孕龄,精确到0.1 周。比较相同孕龄不同性别胎儿组的肛殖距及相同性别不同孕龄组胎儿的肛殖距。
1.3 统计学方法
采用SPSS 19.0 统计学软件进行数据分析,符合正态分布计量资料用均数±标准差()表示,多组间比较采用单因素方差分析,两组间比较采用t 检验;计数资料用例数表示;肛殖距与孕龄的相关性采用直线相关,并推算其线性回归方程。以P <0.05 为差异有统计学意义。
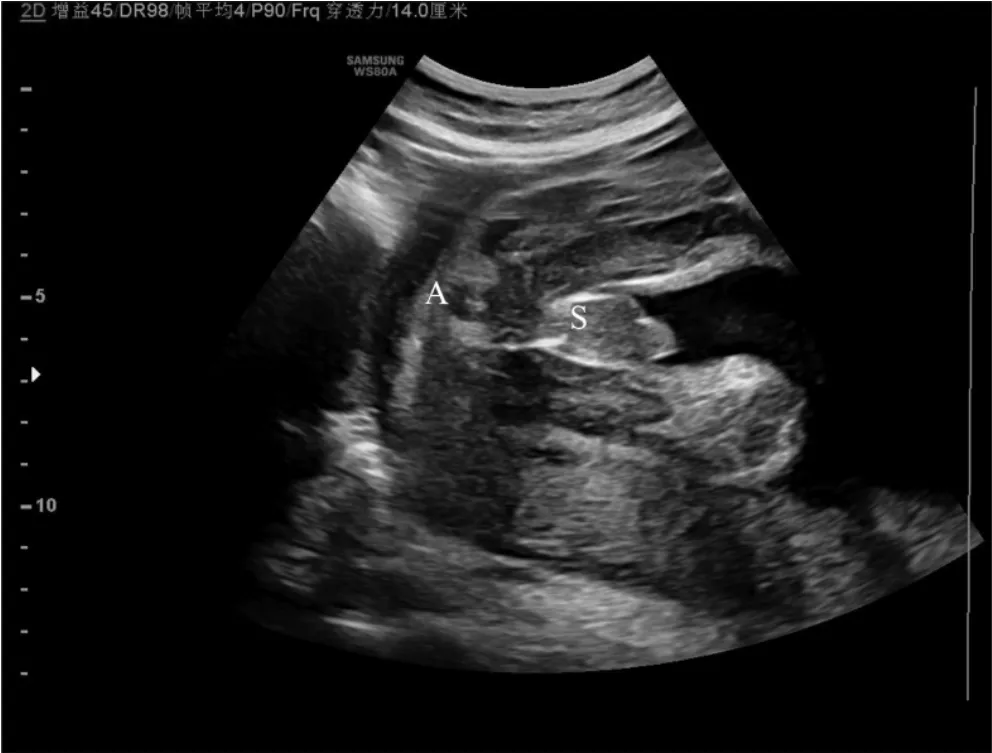
图1 肛门的“靶环征”与阴囊后缘的冠状位图像

图2 靶环征中心-阴唇后联合的距离
2 结果
2.1 不同孕龄组、不同性别胎儿组的肛殖距比较
相同孕龄男性胎儿组的肛殖距大于女性胎儿组,差异有统计学意义(P <0.05)。相同性别胎儿不同孕龄组肛殖距比较,差异有统计学意义(P <0.05),进一步两两比较,差异均有统计学意义(均P <0.05)。见表1。
表1 不同孕龄组、不同性别胎儿组的肛殖距比较(cm,)
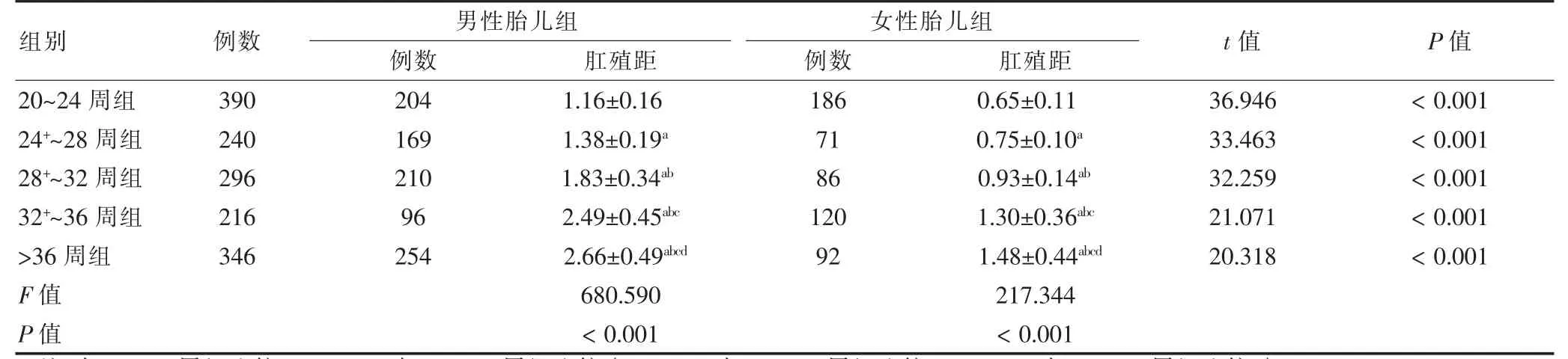
表1 不同孕龄组、不同性别胎儿组的肛殖距比较(cm,)
注:与20~24 周组比较,aP <0.05;与24+~28 周组比较,bP <0.05;与28+~32 周组比较,cP <0.05;与32+~36 周组比较,dP <0.05
2.2 不同性别胎儿肛殖距与孕龄的相关性分析
男性、女性胎儿肛殖距与孕龄呈正相关(r=0.872、0.820,P <0.01)。男性胎儿肛殖距与孕龄的回归方程为Y=0.103X-1.213;女性胎儿肛殖距与孕龄的回归方程为Y=0.056X-0.623。见图3。
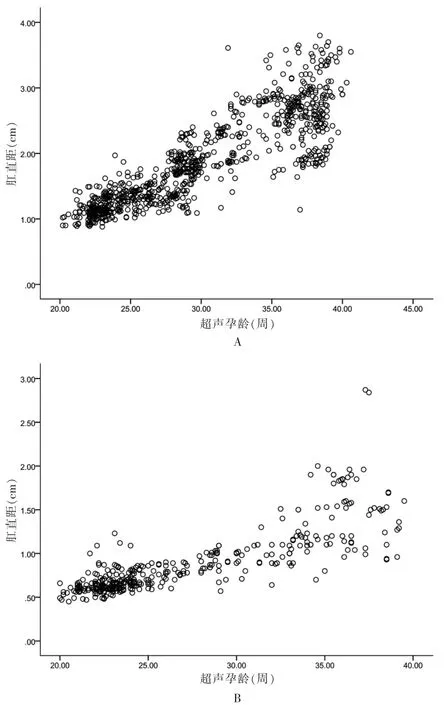
图3 不同性别胎儿的回归方程
3 讨论
目前已知胎儿尾端最常见的畸形有肛门直肠畸形、尿道下裂畸形和两种畸形的复合畸形,以上异常均呈现出表型复杂多样、症状轻重不等、预后相差悬殊的特征[5-7],如果能在产前通过某一检查手段总结出一种可量化的参考指标即能提高对以上畸形的检出率又能评估其预后,对临床具有重要意义。
有研究通过对不同孕龄的猪胚胎及不同孕龄人胚胎的观察发现胚胎腹侧、背侧泄殖腔膜及直肠尿生殖隔共同参与形成盆腔脏器并为尾端脏器的正常发生、发展提供了框架性保障[8-9]。盆腔器官的相互毗邻状态及发育状态存在空间-时间的关联性,决定了胎儿尾侧易发畸形的关联性、表型的多样性及对胎儿性别的依赖性、预后的不确定性,均为产前诊断及预后评估造成困扰。本研究以胎龄及性别为主要影响因素,从测量胎儿的肛殖距为切入点,不仅加强了对胎儿生殖器及肛门直肠两部位的关注,又获得了正常男性胎儿、女性胎儿肛殖距的正常参考值,通过总结肛殖距随孕龄的变化规律,为临床在诊断不典型病变类型或混淆不清的病变类型提供影像学依据及可量化的参考指标。
目前公认肛殖距与个体的雄性特征显著相关,多项动物实验通过观察个体的肛殖距来评估个体的第二性征[10-12],认为肛殖距越长,个体的雄性特征越明显。并且认为胚胎的肛殖距与其所处内外环境的性激素水平有关,雌激素越高,肛殖距越短,外生殖器形态越向女性外生殖器的形态发展,雄性激素越高,肛殖距越长,外生殖器越向男性外生殖的形态发展[13-15],刘振等[16]通过测量得出男性幼儿的阴茎长度及睾丸的体积与肛殖距呈正相关(r=0.75、0.83),认为将肛殖距的测量代替阴茎长度或睾丸的测量用来评估男性幼儿的性征发育可行。本研究通过对933 例正常男性胎儿及555 例正常女性胎儿肛殖距进行了测量,发现相同孕龄男性胎儿的肛殖距大于女性胎儿(P <0.05),以上观察均从不同角度、不同程度证明肛殖距的大小受到性激素的影响。
从胎儿尾端脏器的发生、发展理论可推断,胎儿的肛殖距越大,腹侧泄殖腔膜与背侧泄殖腔膜的分离程度越大(除会阴部的占位导致肛门与生殖器的距离拉长),发生泄殖腔、生殖器异常的概率越低,因此通过观察胎儿肛殖距不仅对诊断男性胎儿的尿道下裂有帮助,对判断所有胎儿尾部的异常及评估其预后也有一定的价值,以往文献主要将肛殖距用于雄性体征的检查及男性胎儿尿道下裂的诊断上[17-20],分析原因可能与男性胎儿的尾端异常多于女性胎儿有关,因为腹侧泄殖腔参与尿道的形成,男性胎儿的腹侧泄殖腔最终与前方的生殖结节融合并参与形成阴茎,女性胎儿的腹侧泄殖腔在生殖结节后方,形成尿道开口,不与生殖结节融合,当男性胎儿的腹侧泄殖腔尚未达到前方的生殖结节时,女性胎儿的尿道已经形成,由于男性胎儿要形成正常的尾端结构需要移动更大的空间距离,并且需要的时间更长,这为多种干扰因素提供了更长的时间窗,也为多种类型的畸形提供了足够的空间。
胎儿尾端的异常很少提及肛门与生殖器的距离[21-22]。对于将不同孕龄的胎儿的肛殖距下限定于多少才有较高的特异度和敏感度,目前尚无具体数值,Gilboa 等[23]研究发现所有尿道下裂的肛殖距均低正常肛殖距的第5 个百分位;Jain 等[24]认为,决定胎儿肛殖距的关键因素在孕早期;Gilboa 等[25]认为肛殖距与胎儿孕龄相关,得出男性胎儿与女性胎儿的直线回归方程分别为Y=1.075X-12.348;Y=0.513X-3.179。为了减少对正常肛殖距测量的干扰因素,本研究观察孕龄20 周以后的胎儿,此时期分离已结束,干扰因素相对简单,根据男性、女性胎儿肛殖距与孕龄的直线回归方程均成立可推断,胎儿的肛殖距仅与胚胎的生长速度相关,因此在本研究超声孕龄与末次月经月龄相符是一项主要质控因素。本研究得出的回归方程:男性胎儿肛殖距与孕龄的回归方程为Y=0.103X-1.213;女性胎儿肛殖距与孕龄的回归方程为Y=0.056X-0.623。与Gilboa 等[25]回归方程差异可能与观察样本的孕龄范围、不同孕龄胎儿的数量、人种的差别及使用的度量单位不同有关,观察自变量的系数可以看出两次观察得出的生长规律具有一致性,即男性胎儿的肛殖距及生长速度约为女性胎儿的2 倍。
本研究为临床评估可治疗畸形的预后时提供一项较客观的参数指标,需要指出的是本研究方法设计是针对群体的肛殖距的发育规律,对于评估某一个体、某一时段的肛殖距是否正常时有较大的参考价值,但对于监测某个体孕期肛殖距的生长速率是否有参靠价值,需在今后的临床工作实践中验证。
