2 型糖尿病患者住院前期血糖波动的相关因素分析
2021-03-26金晖刘尚全
金晖,刘尚全)
(安徽医科大学第三附属医院/合肥市第一人民医院内分泌科,安徽 合肥 230000)
0 引言
血糖波动(Blood glucose variability) 指的是血糖水平在其最高与最低两极值间变动的不稳定状态,大体包括短期血糖(日间/日内血糖)波动和长期血糖(糖化血红蛋白(HbA1c))波动,其作为血糖信息的重要构成部分,代表血糖的稳定性发生异常。糖尿病(Diabetes Mellitus,DM)是一种以慢性高血糖为特点的多病因代谢性内分泌系统疾病。随着我国糖尿病发病率不断上升,它已成为排在心血管及肿瘤后的第三大非传染性疾病,其中2 型糖尿病(T2DM)在DM 患者总占比中更是高达90%以上[1]。研究证实,DM 患者血糖水平整体偏高,且日内及日间血糖波动的幅度较正常人群明显增大[2]。本研究以T2DM 患者住院前期的短期血糖波动为主体,探究参与血糖波动的相关因素。
1 对象与方法
1.1 对象
回顾性分析2014 年1 月至2016 年12 月在安徽医科大学第三附属医院内分泌科就诊办理入院的T2DM 患者。纳入标准:符合世界卫生组织(WHO)T2DM 诊断标准;病史资料完整。排除标准:妊娠、哺乳期的妇女;伴有急性心梗、脑梗塞、重症感染、手术外伤、糖尿病急性并发症等;合并严重肝、肾、心功能不全,伴有胆道系统疾病、严重血脂异常;恶性肿瘤、电解质严重紊乱;其他内分泌疾病;住院前服用任何剂量和类型的激素或免疫抑制剂。
1.2 研究方法
记录纳入研究者的基本情况,包括性别、年龄、病程、吸烟饮酒史、收缩压(SBP)、舒张压(DBP),以身高体重计算体质指数(Body Mass Index,BMI),统计治疗方案。所有患者入院后均接受专业内分泌科医生的饮食运动教育,并于第二天清晨抽取空腹静脉血,检测血清总胆红素(Total Bilirubin,TBIL)、白蛋白(albumin,ALB)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、谷氨酰氨基转移酶(Y-GT)、碱性磷酸酶(ALP)、尿素氮(Urea)、血肌酐(Scr)、甘油三酯(TG)、总胆固醇(CHO)、低密度脂蛋白-胆固醇(LDL-C)、高密度脂蛋白-胆固醇(HDL-C)、静脉血浆空腹葡萄糖(FPG)、糖基化血红蛋白(HbA1c)、空腹C 肽(CP)。所有生化检测均由检验科专业医生按照规范流程进行。采用血糖仪多点测定患者指尖毛细血管血糖,记录空腹、3 餐后2小时、晚餐前、睡前及夜间共7 个时间点的血糖值。2017 年中华医学会内分泌学分会制定的《糖尿病患者血糖波动管理专家共识》[3]中指出,可利用入院前3 天床旁快速血糖监测资料计算血糖水平标准差(SDBG)来了解血糖波动情况,SDBG应控制在2mmol/l 以内。本研究以SDBG 达到2.0mmol/l 为界分为血糖波动正常组和异常组,探究其相关影响因素。
1.3 统计学方法
本研究通过查询电子病历系统,利用EpiData 3.1 软件建立数据库,数据核查采取双人双录入方式,统计学处理应用SPSS 21.0 软件完成。计量资料根据是否符合正态分布分别采用均数±标准差(±s)及四分位数间距M(P25,P75)表示,组间比较用t检验和非参数检验;百分比来表示计数资料,χ2检验用于其组间比较。将单因素分析有意义的变量(适当调整检验水准为0.15)结合临床实际,行双变量Spearman 相关分析了解其与血糖波动的关系。采用双侧检验,以P<0.05 为差异具有统计学意义。
2 结果
2.1 入组资料特征
研究共纳入245 例,其中男性118 例(48.2%),女性127例(51.8%),SDBG 正常组34 例,SDBG 异常组211 例。
2.2 一般资料的对比分析
SDBG 正常与异常组在性别、年龄、病程、BMI、吸烟饮酒史、SBP、DBP、ALB、DBIL、ALT、AST、Y-GT、Urea、Scr、TG、CHO、LDL-C、HDL-C 上差异无统计学意义(P均>0.05)。与SDBG 正常组相比,异常组的ALP、HbA1c、FPG 水平更高,CP 水平偏低,以上以及两组之间的治疗方案均存在显著差异(P<0.05),详见表1。
表1 血糖波动正常组与异常组一般资料比较[±s,M(P25,P75),n(%)]

表1 血糖波动正常组与异常组一般资料比较[±s,M(P25,P75),n(%)]
项目 总计(n=245) SDBG 正常组(n=34) SDBG 异常组(n=211) P 值性别/男(%) 118(48.2) 16(47.1) 102(48.3) 1.000年龄(岁) 60.10±12.42 59.12±11.78 60.26±12.54 0.621病程(月) 84(36,120) 48(21,120) 84(36,120) 0.141 BMI(kg/m2) 24.78±3.45 25.07±4.51 24.73±3.26 0.589吸烟史(%) 59(24.1) 6(17.6) 53(25.1) 0.396饮酒史(%) 29(11.8) 4(11.8) 25(11.8) 1.000 SBP(mmHg) 130(120,140) 130(120,140) 130(120,140) 0.565 DBP(mmHg) 80(73,90) 80(74,90) 80(72,90) 0.566 TBIL(umol/l) 14.7(11.8,18.7) 14.7(11.7,18.3) 14.7(11.9,18.7) 0.707 ALB(g/l) 41.8(40.0,43.9) 42.0(40.3,45.0) 41.7(39.9,43.8) 0.395 ALT(U/L) 20.0(15.1,28.8) 22.3(16.8,33.3) 19.6(14.6,27.9) 0.187 AST(U/L) 19.1(16.0,24.1) 20.2(17.9,24.6) 19.1(15.7,24.0) 0.304 ALP(U/L) 68.6(54.3,82.2) 60.5(50.0,77.0) 69.3(56.3,83.6) 0.045 Y-GT(U/L) 23.8(16.8,34.9) 22.7(16.2,46.1) 24.0(16.9,34.6) 0.922 Urea(mmol/L) 4.89(4.02,5.81) 4.94(4.05,5.44) 4.89(4.01,5.85) 0.871 Scr(umol/l) 61.7(53.6,72.9) 60.3(53.8,72.1) 62.0(53.5,73.8) 0.302 TG(mmol/L) 1.68(1.12,2.62) 1.62(1.02,2.22) 1.70(1.13,2.67) 0.302 CHO(mmol/L) 4.62(3.88,5.27) 4.62(3.95,5.06) 4.62(3.87,5.37) 0.599 LDL-C(mmol/L) 2.66(2.02,3.26) 2.76(2.05,3.08) 2.65(2.01,3.30) 0.863 HDL-C(mmol/L) 1.10(0.96,1.36) 1.13(1.01,1.34) 1.08(0.95,1.36) 0.524 HbA1c(%) 8.50(7.30,9.85) 6.95(6.33,8.10) 8.80(7.60,10.10) 0.000 FPG(mmol/L) 8.32(7.12,9.86) 7.76(6.28,9.95) 8.47(7.20,10.10) 0.013 CP(nmol/L) 0.56(0.43,0.69) 0.63(0.50,0.82) 0.55(0.42,0.68) 0.035 SDBG(mmol/L) 3.22±1.15 1.53±0.38 3.49±0.99 <0.001治疗方案 0.002
2.3 不同治疗方案对血糖波动的影响
由表1 可知血糖波动正常与异常组在治疗方案上存在差异,本研究纳入病例中将治疗方案分为三组:单用口服药(1)、口服药+长效(甘精)胰岛素(2)、口服药+预混(30/70)胰岛素(3),应用Kruskal-Wallis H 检验,三组血糖波动比较不全相 同(1(2.75±0.93),2(3.35±1.06),3(3.98±1.14)),差 异 具 有统计学意义(H=51.142,P<0.001),行三组治疗方案间两两相互比较,调整相应检验水准,P"值为0.0167(0.05/3),结果提示任意两组治疗方案组间进行比较均存在统计学差异(1 与2P=0.001,1 与3P<0.001,2 与3P=0.013),见表2。
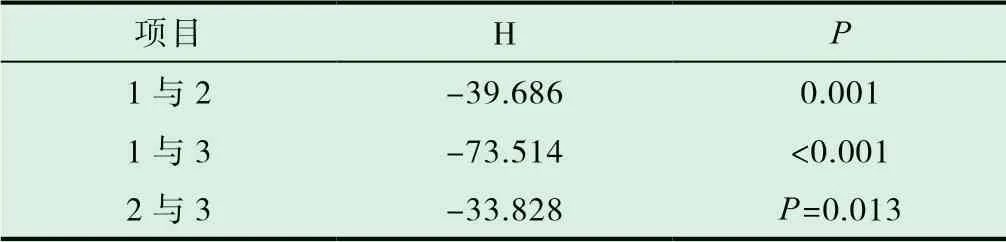
表2 不同治疗方案对血糖波动的影响
2.4 血糖波动的相关因素分析
将单因素分析有意义的变量(适当调整检验水准为0.15)结合临床实际纳入相关分析,结果得出血清ALP、HbA1c、FPG、CP 及治疗方案与血糖波动显著相关(P均<0.05),其中CP 与血糖波动呈负相关,见表3。

表3 影响血糖波动的相关因素分析(r)
3 讨论
本研究在限定了研究区间为入院后前三天的血糖波动水平后,利用多点监测指尖血糖来计算血糖水平标准差值,结果提示患者入院前三个月的平均血糖水平、入院时的碱性磷酸酶水平、空腹血糖值、基础胰岛功能以及治疗方案选择与血糖波动的大小显著相关。采用SDBG 作为血糖波动的评价标准,优势在于计算操作简便,利于患者日常自我末梢血糖监测的习惯养成。除此之外,临床上拿来评价血糖波动的指标还有:平均血糖波动幅度(MAGE),用于评估日内血糖变化情况,需要依赖动态血糖监测系统,统计较为复杂;最大血糖波动幅度(LAGE)、血糖波动曲线下面积和时间百分比,可反映大体血糖信息特性,不够全面详细;空腹血糖变异系数(FPG-CV),用于评价日间血糖波动;动态血糖监测系统(CGMS),目前评估血糖波动的最佳工具,可提供全面连续的血糖信息,但尚不能满足临床全覆盖。
目前许多学者发现,糖化血红蛋白水平的高低并不能够完全解释糖尿病慢性并发症发生的风险如何。长期血糖总体控制较好的患者短期血糖波动也许较大,诸多研究也证实了血糖波动在糖尿病慢性并发症的进展及不良预后上独立于HbA1c所起的关键作用[4]。如:视网膜上的Müller 细胞功能异常与糖尿病性视网膜病变早期发展有关,Picconi F 等[5]在研究中得出血糖波动会造成Müller 细胞的异常激活,且机体的基础血清葡萄糖水平会影响Müller 细胞对血糖波动的易感性。研究认为明显波动的血糖比持续性高血糖状态对血管内皮细胞的损害更强[6],大于正常波动幅度的血糖是造成颈动脉中层内膜厚度异常的独立危险因素[7],还可使大量白蛋白尿发生的风险显著增加[8],加速了糖尿病肾病的进展。另外冠心病合并T2DM 患者的血糖波动与心率变异性呈正相关,可致心脏植物神经功能受损[9]。血糖波动还与心脑血管意外的发生密切联系[10,11],表现为患者血糖波动幅度越大,其急性心血管事件、慢性血管并发症的发生风险越高,预后越差[12]。还有研究表明血糖波动与男性勃起功能障碍(erectile dysfunction,ED)相关,ED 程度越重,患者HbA1c、葡萄糖变异系数、血糖水平标准差越高[13]。目前基础研究普遍认为血糖波动损伤机体的机制主要在于:(1)加剧应激反应、内皮细胞损伤;(2)平滑肌细胞异常增殖、凋亡;(3)止血、凝血机制的异常激活[14,15]。
既往研究表明与血糖波动稳定者比较,波动幅度过大者血ALT、AST、TBIL 等相关肝功能指数明显偏高,差异有统计学意义[16]。本研究得出ALP 与血糖波动具有相关性,ALP 主要存在于肝脏的毛细胆管及骨、肾当中,若出现肝细胞实质性损害或胆汁淤积、胆道梗阻时会导致ALP 浓度的上升,此次研究中其他肝酶指标及总胆红素与SDBG 并无显著相关,笔者认为可能与纳入例数偏少,删去了部分伴有肝功能受损的病例有关,且不能排除患者在入院前是否长期服用保肝降酶药物。研究中还得出患者的血糖波动情况与治疗方案有关,这或许是因为患者入院时基础血糖水平不同予以执行不同的降糖方案,且在入院前期降糖药物的血药浓度尚未达到理想状态及患者的胰岛功能有所受损,使得其血糖水平标准差有所波动。在接下来的研究中可在同一治疗方案下将入院初期及出院前血糖波动进行比较,了解何种治疗方案效果更佳。目前有研究指出皮下胰岛素泵可效仿人体分泌胰岛素的正常生理周期,与多次皮下注射胰岛素相比,安置胰岛素泵疗法可有效降低血糖波动、缓解氧化应激、改善胰岛功能[17]。
作为一项回顾性研究,本研究存在一定局限:首先,纳入的样本量较少,待进一步扩大样本量完善前瞻性对照研究以了解可有效改善血糖波动的相关因素;其次,本研究中因临床条件有限,用以评估血糖波动的指标为血糖水平标准差,该指标无法全面了解血糖的变化,在下一步研究中考虑采用CGMS,为临床诊疗供应全面血糖信息。
总的来说,本研究得出患者入院初期血糖波动水平与碱性磷酸酶、空腹血糖及C 肽、糖化血红蛋白的水平和治疗方案的选择相关,故患者首次抽血化验结果中,上述生化指标可用于预测入院后血糖波动水平,而治疗方案的选定与血糖波动之间存在相互影响,若选择更为贴近正常生理血糖调节的降糖方案,如皮下胰岛素泵疗法,可能将血糖波动控制的更为理想。
