脂肪抑制T1加权磁共振成像在预测急性非胆源性胰腺炎严重程度和预后中的作用
2021-03-24金赞辉胡海华赵红星
金赞辉 胡海华 赵红星

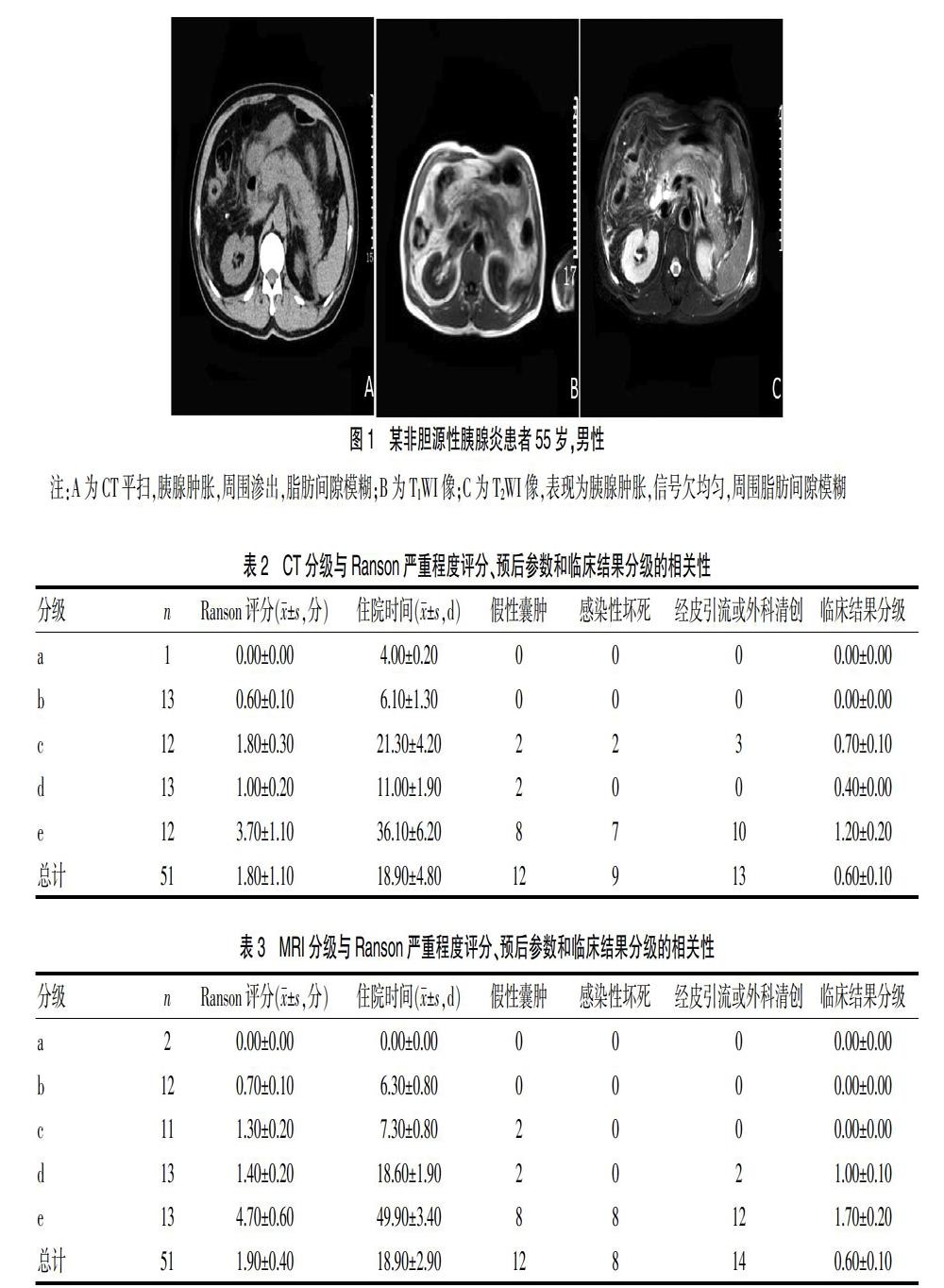
[摘要] 目的 考察脂肪抑制T1加权图像上的升高信号在预测急性非胆源性胰腺炎严重程度和预后方面的诊断价值。 方法 回顾性选取2019年1月至2020年1月于本院就诊的51例急性非胆源性胰腺炎患者,所有患者48 h内接受CT和MRI成像(包括脂肪抑制的T1加权图像)。采用Balthazar CT分级系统和MRI分级系统对胰腺炎严重程度进行评估,将MRI或CT分级与患者预后参数进行比较,包括住院时间、局部和全身并发症和临床结果分级等。 结果 胰腺或胰周炎症的CT与MRI分级呈正相关(r=0.688,P<0.01)。所有的结果参数和结果分级,与CT分级相比,各参数结果与MRI分级的相关性更强。CT分级与感染性坏死不相关(r=0.316,P=0.083)。 结论 磁共振成像,包括脂肪抑制的T1加权图像与CT相比,更准确地预测急性非胆源性胰腺炎的严重程度和预后。
[关键词] 胰腺;MRI;CT;非胆源性胰腺炎
[Abstract] Objective To investigate the diagnostic value of elevated signals on fat-suppressed T1-weighted MRI in predicting the severity and prognosis of acute nonbiliary pancreatitis. Methods A retrospective study of 51 patients with acute nonbiliary pancreatitis admitted to our hospital from January 2019 to January 2020 was conducted. All patients received CT and MRI (including fat-suppressed T1-weighted imaging) within 48 h. The Balthazar CT grading system and MRI grading system were used to evaluate the severity of pancreatitis. MRI or CT grading was compared with patients′ prognostic parameters, including length of stay, local and systemic complications, and clinical outcome grading. Results CT gradings of pancreatic or peripancreatic inflammation were significantly correlated with MRI gradings(r=0.688, P<0.01). As for all parameters and results gradings, compared with CT gradings, the correlation between the results of various parameters and MRI grading was stronger. There was no significant correlation between CT gradings and infective necrosis(r=0.316, P=0.083). Conclusion MRI, including fat-suppressed T1-weighted MRI, predicts nonbiliary pancreatitis severity and prognosis more accurately than CT.
[Key words] Pancreas; MRI; CT; Nonbiliary pancreatitis
計算机断层扫描(CT)是诊断和分期急性胰腺炎最常用的影像学方法。CT严重程度指数为预测急性胰腺炎患者的预后提供了有用的信息,通过CT图像可以对胰腺和胰腺周围炎症和液体积累的存在和程度进行分级,另外,通过对比增强CT能够检测胰腺坏死程度[1]。随着技术的进步,胰腺磁共振成像(MRI)越来越多地用于胰腺癌和急慢性胰腺炎的评估。多项报告表明[2-4],MRI在检测坏死、积液的存在和程度方面能够实现与CT检查结果相当的准确性。
然而,由于MRI对急性胰腺炎分期的个体严重程度指数尚未确定,由Balthazar等开发的严重程度指数通常用于临床实践中的CT和MRI。虽然该系统已用于预测急性胰腺炎患者的总体发病率和死亡率,但关注胰腺和胰腺周围炎症的存在和程度的指数仅能够衡量炎症液体收集的程度,即使使用MRI也较难区分单纯积液和出血性脂肪坏死。考虑到MRI在组织表征中的能力,衡量胰腺和胰腺周围炎症程度的MRI严重程度指数需要与传统的CT分级系统进行鉴别。有研究表明[5],在脂肪抑制的T1加权图像上,胰腺周围信号升高表明脂肪坏死与急性胰腺炎患者预后不良有关。因此,本研究目的是比较T1加权图像上升高信号的MRI系统与Balthazar CT分级系统预测急性非胆源性胰腺炎的严重程度和预后的优劣,评价MRI分级系统在预测急性非胆源性胰腺炎的严重程度和预后的能力,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2019年1月至2020年1月于本院就诊的51例急性非胆源性胰腺炎患者,所有患者48 h内均接受CT和MRI成像。纳入标准:①基于临床和影像学表现临床确诊为急性非胆源性胰腺炎;②均于48 h内接受多相增强动态CT和MRI成像两项检查,包括T1和T2加权图像和胰胆管成像(MRCP);③临床资料完整。排除标准:①慢性胰腺炎者;②胆源性胰腺炎者;③胰腺癌引发胰腺炎者。所有患者根据急性胰腺炎的临床表现[急性上腹部疼痛伴背部和(或)呕吐]、血清总淀粉酶(9200 U/L)和脂肪酶(93倍于正常上限)水平升高以及CT和MRI表现,对急性胰腺炎进行诊断。急性胰腺炎的病因包括酒精中毒26例、高三酰甘油血症24例和胰腺周围创伤史1例。本研究经本院医学伦理委员会批准[2],所有患者及家属均享有知情同意权,签署知情同意书。
1.2 方法
于入院后第1天或第2天所有患者均在MRI前进行CT检查。64排MDCT扫描仪(Siemens,德国)扫描参数如下:管电流为160 mA,管电压为120 kV(峰值),探测器准直为1.5 mm,进速度为24 mm/r,旋转时间0.5 s。重建切片厚度为3.0 mm,重建间隔为3.0 mm。增强扫描时肘静脉高压注入碘浓度为370 mg/mL的对比介质碘海醇80~100 mL,然后用40 mL无菌生理盐水冲洗。
1.3 磁共振成像
磁共振成像是在1.5 T超导扫描仪(GE,美国)使用相控阵体线圈和脊柱阵列线圈相结合的信号接收。CT和MRI检查之间的间隔为18~48 h(中位数38 h)。①半傅里叶采集扫描参数。采用重复时间(TR)/回波时间(TE)=无限/85,聚焦翻转角180°,矩阵144×256,视场为35 cm,切片厚度为6 mm,扫描时间为16片23 s。②脂肪抑制T1加权序列参数。TR/TE为120.0/2.6,翻转角70°,矩阵144×256,切片厚度为6 mm,视场为35 cm,扫描时间为20片22 s。③动态成像参数。TR/TE为4.3/2.0,翻转角12°,带宽为450 Hz/像素,矩阵为144×256,相位135°,有效切片厚度为3.5~4.0 mm,视场为32~35 cm。动脉期、门脉期和平衡期的平均延迟时间分别为30 s、60 s和180 s。
1.4 影像学分析
所有CT图像由2名腹部图像解释经验丰富的胃肠放射科医生联合评估。磁共振成像分别由2名放射科医生独立分析,以评估胰腺和胰腺周围炎症。观察人员均不知晓关于患者病史、实验室结果及其他成像方式发现的任何其他信息。对于CT图像采取Balthazar分级系统评价每个病例的急性胰腺炎严重程度[6]。a级(0分)为胰腺形态正常;b级(1分)为胰腺弥漫性或局限性增大,胰腺实质异质性衰减;c级(2分)为胰腺周围炎症向腹膜后间隙扩散;d级(3分)为单次积液;e级(4分)为多次积液。对于MRI图像,采用Lin等[7]报告的分级系统对每个病例的胰腺炎和胰周炎症分期进行评估,该分级系统a级(0分):胰腺形态正常;b级(1分):胰腺弥漫性或局限性增大,胰腺实质信号强度降低;c级(2分):无论炎症次数或程度如何,胰腺周围炎症向腹膜后间隙的低强度扩散;d级(3分):单个部位的高强度胰腺周围炎症;e级(4分):多发性炎症。
对于胰腺坏死的分级,CT和MRI采用相同的标准,坏死程度(<30%、30%~50%和>50%)按未增强的百分比计算静脉注射造影剂后胰腺实质。胰腺坏死的分级和分析通过两位评审员的一致审阅。结果参数包括以下变量:住院时间、发展为假性囊肿、感染性坏死或脓肿,以及必要经皮引流或外科清创者。此外,临床结果从0~3分级如下[8]:0为完全解决炎症至正常;1为局部并发症(液体收集、假性囊肿);2为全身并发症(即胰腺周围坏死、脓毒症或器官衰竭的感染);3为死亡。另外,本研究在每例患者入院和48 h后进行Ranson评分。
1.5 观察指标及评价标准
① CT与MRI分级相关性。采用CT与MRI对患者的病情分级情况进行比较,采用线性相关法评价二者的相关性;②CT分级与临床结果相关性评价。临床结果包括Ranson严重程度评分、预后参数和临床结果分级等;③MRI分级与临床结果相关性评价。临床结果内容同上。
1.6 统计学分析
采用SPSS 22.0统计学软件进行数据分析。采用Spearman秩相关系数进行MRI分级与CT分级的相关性分析,包括住院时间、假性囊肿和感染性坏死或脓肿的发展,以及经皮引流或外科清创和临床结果分级的必要性。采用线性相关法评估Ranson准则与MRI分级或CT分级之间的相关性。使用Mann-Whitney U检验评估住院时间和CT严重程度等级相对于轻度(a~c级)或重度(d级、e级)形式的胰腺炎及MRI严重程度等级相对于升高的T1加权胰腺周围信号。胰腺炎的形式和MRI严重程度与T1加权胰腺周围信号的关系。P<0.05为差异有统计学意义。
2 结果
2.1 CT与MRI分级相关性比较
所有患者CT与胰腺或胰周炎症的MRI分级呈正相关(r=0.688,P<0.01)。见表1。
2.2 CT分级与Ranson严重程度评分、预后参数和临床结果分级的相关性
CT严重程度与临床结果分级(r=0.528,P=0.002),Ranson标准(r=0.591,P=0.004)具有较强的相关性;CT严重程度等级与感染性坏死(r=0.316,P=0.083)、经皮引流或外科清创的必要性(r=0.409,P=0.022)、住院时间(r=0.586,P=0.001)和假性囊肿的发生(r=0.395,P=0.028)之间存在较弱的相关性。CT分级a~c患者与CT分级d、e患者住院时间比较,差异有统计学意義(t=2.127,P=0.038)。见表2。
2.3 MRI分级与Ranson严重程度评分、预后参数和临床结果分级的相关性
MRI严重程度与临床结果分级(r=0.921,P=0.0001),Ranson标准(r=0.800,P=0.0001)、感染性坏死(r=0.539,P=0.002)、经皮引流或外科清创(r=0.693,P=0.0001)、住院时间(r=0.864,P=0.0001)和假性囊肿发展(r=0.619,P=0.0001)之间存在显著相关性。见表3。T1加权胰腺周围信号(MRI分级d和e)升高的患者住院时间明显长于未加权胰腺周围信号升高者(MRI分级a~c),差异有统计学意义(t=33.548,P=0.000)。
3 讨论
急性胰腺炎(AP)是一种炎症性疾病,其临床病程变化较大[9-10]。在我国发病率为(30~113)/10万人。其中大多数患者呈轻度AP,而10%~20%的患者患有严重的AP,所有病例的死亡率为10%~15%[11]。其最常见的原因为胆结石和酗酒。大多数情况下非胆源型胰腺炎的临床病程较胆源性患者更为严重,故准确的诊断鉴别胆源性与非胆源性急性胰腺炎结合即时的治疗非常重要[12]。在临床诊断中,MRI与CT成像在评估急性非胆源性胰腺炎的严重程度时诊断水平相当。相较CT,使用MRI具有以下优点:首先,MRI避免了患者辐射照射的积累,包括多次随访扫描后辐射照射增加,以及使用碘化造影剂可能导致急性非胆源性胰腺炎的潜在肾毒性。其次,通过MRCP能够获得较多的有效信息,以确定造成急性非胆源性胰腺炎的可能原因,并评估了胰管的完整性,兼具有预后价值[7]。本研究结果显示,MRI严重程度与临床结果分级(r=0.921,P=0.0001)、Ranson标准(r=0.800,P=0.0001)之间的相关性强于CT严重程度与临床结果分级(r=0.528,P=0.002)、Ranson标准(r=0.591,P=0.004)之间的相关性,体现出MRI相较CT准确性更高,分期预测能力更强。一方面,大多数显示MR和CT等级显著不一致的病例是由于对CT发现的高估所致,其中12例CT分级d级或e级的患者表现为b级或c级,说明CT较难准确区分简单的液体收集和脂肪坏死。另一方面,有研究表明,脂肪抑制T1加权图像上的胰腺周围信号升高与急性非胆源性胰腺炎患者的高发病率和死亡率有关[13-14]。虽然本研究没有对胰腺周围脂肪组织的信号强度与组织学进行直接相关,但可以看出,脂肪抑制T1加权图像上的胰腺周围信号升高是出血性脂肪坏死的结果,在某些情况下,在脂肪抑制的T1加权图像上,胰腺周围信号升高,部分证明了这一点[15]。同时本研究结果显示,不同类型的胰腺炎脂肪抑制的T1加权图像上表现明显不同,如急性坏死型胰腺炎横断面脂肪抑制T1WI示胰腺体尾部实质信号不均匀,增强扫描其内可见散在小斑片状未强化的低信号区。增强扫描门静脉期呈未强化的充盈缺损;而肠系膜血栓合并急性间质水肿型胰腺炎患者的横断面脂肪抑制 T1WI可以看到肠系膜上静脉内信号,欠均匀,增强扫描延迟期可以看到肠系膜上静脉近段处存在不规则条片状缺损。
本研究结果显示,d级和e级患者的预后指标比较,差异有统计学意义(P<0.05)。这类患者在脂肪抑制的T1加权图像上有明确的高信号强度的胰周脂肪,包括右肾旁前间隙、网膜、肠系膜和胰周区域[16]。此外,这种与升结肠、降结肠和横结肠接触的脂肪组织的高信号变化范围很广,这可能增加了腹膜周围或腹膜后脂肪坏死感染的风险[17-18]。同时本研究结果还显示,侧重于脂肪抑制T1加权图像上胰腺周围信号升高的MRI严重程度指数可能比CT严重程度指数更准确地分期和预测急性非胆源性胰腺炎的预后[19]。因此,临床上可根据需要,建立个体MRI严重程度分级,着重于胰腺周围脂肪对脂肪抑制的T1WI图像的高信号强度信号分析。由于MRI也存在一定的局限性,与CT相比,成本更高、图像采集时間长、存在运动伪影,特别是在重症患者中,MRI可能更适合作为二线诊疗工具应用于临床[20]。
综上所述,MRI包括脂肪抑制的T1加权图像比CT更准确地分期和预测急性非胆源性胰腺炎的临床结果、严重程度和预后,值得在临床中推广使用。
[参考文献]
[1] 鲍志国,张小明,王志学,等.急性胰腺炎伴发胸腔积液的MDCT 表现及解剖基础[J]. 放射学实践,2014(10):1183-1186.
[2] 李曼,邢小康,郭丰.6种评分系统和4个实验室检查指标对重症急性胰腺炎预后的评估作用[J].中华消化杂志,2018,38(10):673-677.
[3] Zerem D,Zerem O,Zerem E.Role of clinical,biochemical,and imaging parameters in predicting the severity of acute pancreatitis[J].Euroasian Journal of Hepato-Gastroenter-ology,2017,7(1):1-5.
[4] 孙维利.MRI与CT对急性胰腺炎严重程度的分级评估分析[J].影像研究与医学应用,2018(15):124-125.
[5] 何文华,郑西,祝荫,等.基于大样本数据库比较APACHEⅡ、Ranson、BISAP和CTSI评分在早期预测急性胰腺炎病情严重程度的价值[J].中华胰腺病杂志,2019,19(3):172-176.
[6] Mishalov VG,Markulan LY,Matveyev RM.Efficacy and security of a conventional procedure of plasmapheresis in complex of treatment of nonbiliary acute pancreatitis in early phase of the disease[J].Klin Khir,2016(2):31-33.
[7] Lin Q,Ji YF,Chen Y,et al.Radiomics model of contrast enhanced MRI for early prediction of acute pancreatitis severity[J].Journal of Magnetic Resonance Imaging,2019, 51(2):397-406.
[8] Mehmet ■lhan,Ali Fuat Kaan G?觟k,Gizem ■ner,et al.Comparison of contrast-enhanced CT with diffusion-weighted MRI in the evaluation of patients with acute biliary pancreatitis[J].Turk J Surg,2017,33(3):153-157.
[9] Okuturlar Y,Soylu A,Dogan H,et al.Mean platelet volume in patients with biliary and nonbiliary acute pancreatitis[J].Int J Clin Exp Pathol,2015,8(2):2051-2056.
[10] 卢志鹏.增强CT、MRI在急性胰腺炎病情分级中的诊断效果[J]. 中国民间疗法,2018,26(7):75-76.
[11] Gonzalezmoreno EI,Robles RM,Borjasalmaguer OD,et al.Impact of pregnancy on the outcome of acute biliary pancreatitis[J].Gastroenterology,2017,152(5):S281.
[12] 张娟娟,胡仕祥.中医综合特色疗法治疗轻中度急性非胆源性胰腺炎的疗效评价[J].中医临床研究,2019, 11(10):105-106.
[13] 黄林.磁共振弥散加权成像与CT对急性胰腺炎严重程度的分级评估[J].当代医学,2018,24(17):8-11.
[14] 和芳,张玫,朱鸿明,等.非胆源性急性胰腺炎早期合并影像报告為肺炎的抗生素应用研究[J].胃肠病学和肝病学杂志,2019,28(6):680-684.
[15] 汤娜娜,王晓燕,赵成光,等.急性高脂血症性胰腺炎患者血清chemerin与降钙素原变化及意义[J].中华临床医师杂志(电子版),2019,13(1):31-35.
[16] 陈丽.CT与MRI对重症急性胰腺炎患者腹壁受累的诊断评估研究[J].影像研究与医学应用,2017,1(14):45-46.
[17] 解超莲,胡然,陈勇,等.利用MRI探讨早期急性胰腺炎合并门静脉系统血栓形成与急性胰腺炎分型及严重程度的关系[J].中华放射学杂志,2018,52(10):774-778.
[18] 王绪卫,章福彬,李俊,等.奥曲肽与生长抑素辅助治疗非胆源性急性中重症胰腺炎的效果及对炎性介质的影响[J].中国医药导报,2018,15(18):116-119.
[19] 马海琴,何艳.急性胰腺炎合并感染性胰腺坏死的危险因素分析及护理对策[J].护理研究,2019,33(11):1934-1937.
[20] 任小军,杨广夫,王霞,等.磁共振弥散加权成像对急性胰腺炎严重性分级的诊断价值[J].中华胰腺病杂志,2014, 14(1):21-25.
(收稿日期:2020-05-14)
