早期宫颈癌手术后IMRT和3D-CRT治疗的对比分析
2021-03-22朱伟华韦德华王丽娜
朱伟华 韦德华 王丽娜
宫颈癌是临床上常见恶性肿瘤,发病率居妇科恶性肿瘤首位,早期宫颈癌术后复发高危因素有淋巴结阳性、切缘阳性、肿瘤侵犯及肌层等,术后放疗能降低局部复发率、提高无瘤生存期、降低远处转移率。3D-CRT是利用CT扫描获得三维立体重建图像,在三维方向上保证照射野形状和靶区一致,由放射物理师根据靶区形状,设计射线入射方向、形状,调整其剂量。保证肿瘤组织受到均匀足量照射。IMRT是在三维适形放疗基础上发展的一种精准治疗技术,优势在于其能够增加肿瘤放射的剂量,减少正常组织受照射体积与剂量,降低患者的不良反应,并提高局部控制率。临床上对IMRT和3D-CRT放疗效果报道[1-2]不一,争议性大。本次研究就通过对比早期宫颈癌术后IMRT和3D-CRT治疗的影响性,以期选择最佳方法,提高放疗后患者的生存质量,同时降低了不良反应率,现将结果进行如下报告。
1 资料与方法
1.1 临床资料
收集我院2018年4月至2020年4月收治的早期宫颈癌患者共110例作为受试者,按受试顺序平均分成2组。对照组55例,年龄最小34岁、最大62岁,平均年龄(45.8±3.7)岁;FIGO临床分期:ⅡA期36例、ⅡB期13例、ⅢA期6例;病理类型:腺癌3例,鳞癌52例。研究组55例,年龄最小32岁、最大60岁,平均年龄(45.6±3.5)岁;FIGO临床分期:ⅡA期38例、ⅡB期12例、ⅢA期5例;病理类型:腺癌4例,鳞癌51例。2组患者在年龄、病理类型、临床分期等方面具有组间可比性(P>0.05)。
纳入标准[3]:①均行手术治疗,术后病理组织切片为早期宫颈癌;②均同意接受放疗,且签署知情同意书,征得医院伦理委员会同意批准;③预计生存时间在6个月以上;④受试前检查均能耐受方案。
排除标准:①未行手术治疗,且术后病理诊断非宫颈癌;②未签署知情同意书,未征得医院伦理委员会同意批准;③生存时间在6个月内;④有严重肝肾功能损害。
1.2 治疗方案
IMRT组先进行CT模拟定位,所有受试者保持膀胱自然充盈位,扫描前用热塑体膜固定盆腔,然后采用飞利浦大孔径CT模拟机进行定位,定位同时向体内注射优维显90 ml进行增强扫描,扫描范围从第2腰椎上缘至坐骨结节下5 cm,扫描层厚、间隔均为5 mm,经局域网传输至放疗计划设计系统中。在进行勾画靶区时,依据CT勾画的情况,勾画出大体肿瘤和周围淋巴结,即GVTnd,大体肿瘤范围上至腹主动脉分叉处,下到闭孔下缘,确切以阴道受侵情况向下缘沿,主要有髂总、髂外及闭孔淋巴结引流区等等。计划靶体积则在扫描范围上向外扩张0.5 cm,勾画出正常组织,如直肠、膀胱、股骨头等,照射剂量为50~60 Gy,腔内后装治疗适度充盈膀胱,在阴道填塞纱布时,要尽量推开膀胱与直肠,减少受量,危及器官直肠、膀胱均为50%以下,股骨头V50在5%以下、小肠V50在10%以下。
3D-CRT定位同IMRT组,采用四野箱式照射技术,剂量为45~50.4 Gy,后装治疗同IMRT组,单次剂量为6~7 Gy,总剂量为30~42 Gy,外照射加后装治疗剂量为80~87 Gy。
所有受试者均每3个月进行门诊或电话随访,主要项目有患者的生存情况、影像学情况、液基细胞学检查、血尿常规、放射学损伤评价,对出现不良反应的则及时对症处理。
1.3 观察指标和判断标准
观察放射性损伤、复发率和有效率,生活质量。生活质量评定标准采用宫颈癌患者生命质量测评量表进行,分别对比放疗前和放疗1年后生活质量变化情况。指标包括生理维度、社会家庭维度、情感维度、功能维度、宫颈癌特意维度。急性放射性损伤指血小板下降、血红蛋白下降、白细胞下降、消化系统损伤、泌尿系统损伤,慢性放射性损伤则为放疗结束后6~8个月进行,指标为放射性直肠炎、放射性膀胱炎,分为0级、Ⅰ级、Ⅱ级、Ⅲ级。根据WHO疗效评价标准,包括完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)、疾病进展(PD),总有效为CR+PR。复发率为局部复发和远处淋巴结转移率,分别对比术后1年复发率情况。
1.4 统计学处理
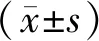
2 结果
2.1 2组治疗后不良反应情况比较
研究组治疗后在血小板下降、血红蛋白下降、白细胞下降、消化系统损伤、泌尿系统损伤、放射性直肠炎及放射性膀胱炎等0级上发生率上显著高于对照组,而在Ⅲ级发生率上则显著低于对照组,具有统计学差异(P<0.05),见表1。
2.2 2组疗效和复发情况比较
对照组总有效率61.82%、研究组为65.45%,差异无统计学意义(P>0.05);对照组局部复发率16.36%、远处转移率7.27%,研究组局部复发率7.27%、远处转移率3.64%,2组比较差异显著(P<0.05),见表2。

表1 2组治疗后不良反应情况比较/例

表2 2组疗效和复发情况比较(例,%)
2.3 2组治疗前后生活质量比较
2组治疗前生理维度、社会家庭维度、情感维度、功能维度、宫颈癌特意维度评分比较,差异均不显著(P>0.05),治疗后均较治疗前显著提高(P<0.05),且研究组显著优于对照组(P<0.05),见表3。
3 讨论
宫颈癌发病率和死亡率仅次于乳腺癌,虽然手术能切除病根,但为减少复发,术后需结合放疗或化疗,但化疗有腹泻、腹痛、出血、肠梗阻和粒细胞减少等不良反应,这不仅会降低患者生活质量,且部分患者因严重不良反应被迫停止治疗,故很多早期宫颈癌患者会选择放疗。
根据2009年NCCG指南提出建议,早期宫颈癌术后高危因素有淋巴结阳性、侵犯深层肌层、脉管阳性、肿瘤直径在4 cm以上患者需补充放疗治疗,而对存在淋巴结转移患者则还需同步接受化疗治疗[5]。放疗范围是瘤床、阴道残端和盆腔淋巴结引流区等。目前放射治疗对正常组织器官损伤程度主要是放疗总剂量、单次剂量和受照射体积。报道[6-7]称,3D-CRT技术照射范围大,放疗后患者直肠炎、膀胱炎和骨髓抑制等不良反应大,会严重影响患者生活质量和放疗进程。
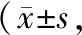
表3 2组治疗前后生活质量比较分)
而IMRT则能在保证靶区放射剂量同时将周围正常组织受量减至最低。研究[8-10]称,IMRT适形指数为(0.76±0.06),显著优于3D-CRT的(0.36±0.04),在相同30 Gy照射剂量下降,膀胱直肠IMRT受照射面积为(67.34±4.52)和(80.23±5.45),显著低于3D-CRT的(90.24±5.23)和(96.45±6.14),这说明IMRT在相同剂量下,能显著减少高剂量照射膀胱和直肠体积。此外,放疗副作用属于累积性,随着照射时间推移,其优势性体现越明显。研究[11-12]称,IMRT在减少危及器官受照体积、照射野内上均显著下降。放疗剂量学表面,3D-CRT小肠照射剂量为300 cm2,而IMRT照射剂量仅为33 cm2,且没有显著增加小肠接受20 Gy受照射体积,其能明显降低直肠、膀胱照射剂量。结果显示,采用IMRT放疗后,患者在不良反应程度上显著下降,这说明IMRT能显著减少放疗后不良反应。
早期宫颈癌中,肠管和膀胱等正常组织器官放射性损伤是降低生活质量、造成患者死亡的重要因素[13-14]。有研究指出[15-16],IMRT在保证安全范围内提高靶区剂量,提高肿瘤局部控制率,且在保护正常组织器官和改善生存质量上优势性显著。其通过对比3D-CRT在膀胱直肠不良反应上比率为8.5%和12.6%,远高于IMRT的2.4%和6.3%。而减少不良反应和提高生活质量存在协同性,在本次结果中可见采用IMRT能显著提高生活质量。
虽然IMRT有显著作用,但IMRT治疗分次间摆体位,重复精确性难保证,因IMRT剂量分布适形度和靶区基本一致,治疗靶区剂量波动大,适形度高,微小差异则会造成靶区剂量不足,影响放疗疗效和周围正常组织器官的超量,会增加放射性损伤可能[17-18]。另外,因宫颈癌术后盆腔解剖结构改变,肠管位置下移和粘连,放疗时肠道蠕动,正常组织器官充盈程度均会造成剂量增加,故放疗前要尽量充盈膀胱,摆位准确,最大程度减少摆位误差,保证治疗安全性。
